
Elements of The Neuro Exam
• Cranial Nerves
• Motor – bulk, tone, strength
• Coordination – fine movements, balance
• Sensation – pain, touch, position sense,
vibration
• Reflexes
• Gait
*Mental status covered elsewhere
CN 1- Olfactory: Sense of
Smell
• Check air movement thru ea
nostril separately.
• Smell not usually assessed
(unless sx)
– use coffee grounds or other
w/distinctive odor
(e.g. mint, wintergreen, etc)
- check ea nostril independently
- detect odor when presented @
10cm.
Hmmm..
Coffee!
Hammer & Nails icon indicates A Slide
Describing Skills You Should Perform In Lab
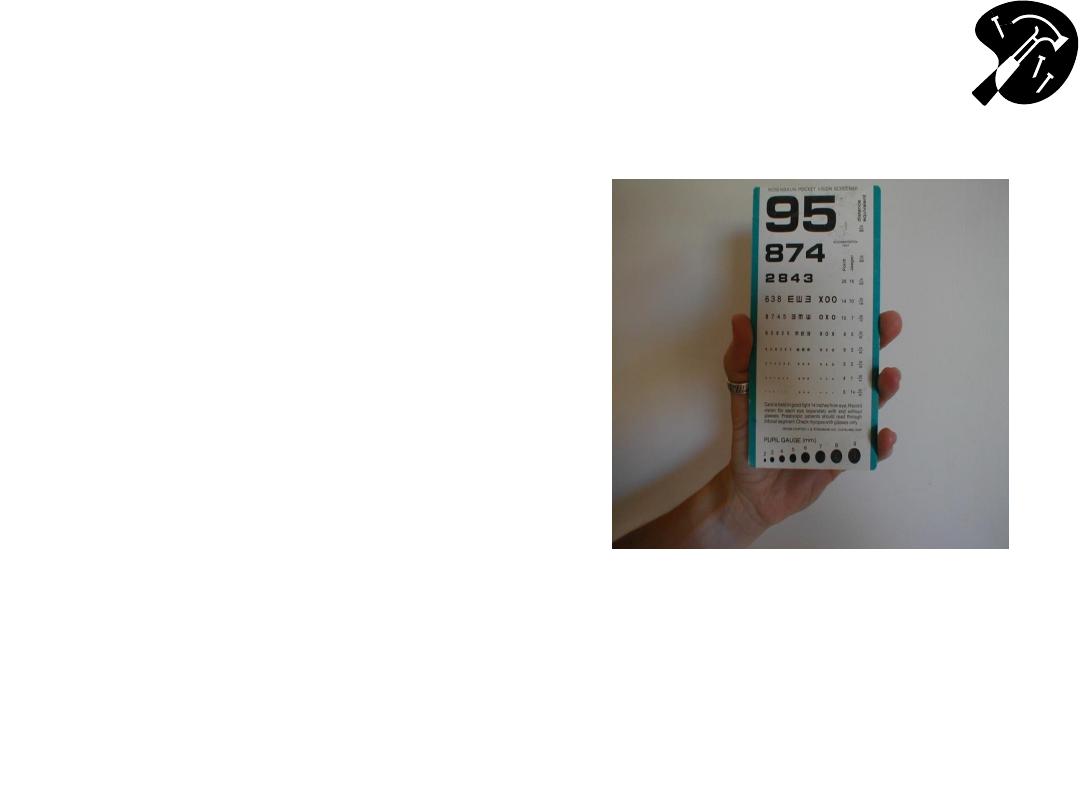
Functional Assessment
– Acuity (Cranial
Nerve 2
– Optic)
• Using hand held card
(held @ 14 inches) or
Snellen wall chart,
assess ea eye
separately. Allow
patient to wear
glasses.
• Direct patient to read
aloud line w/smallest
lettering that they’re
able to see.
Hand Held Acuity Card

Functional Assessment
– Acuity (cont)
• 20/20 =s patient can read
at 20` with same accuracy
as person with normal
vision.
• 20/400 =s patient can read
@ 20` what normal person
can read from 400` (i.e.
very poor acuity).
• If patient can’t identify all
items correctly, number
missed is listed after a ‘-’
sign (e.g. 20/80 -2, for 2
missed on 20/80 line).
Snellen Chart For Acuity Testing
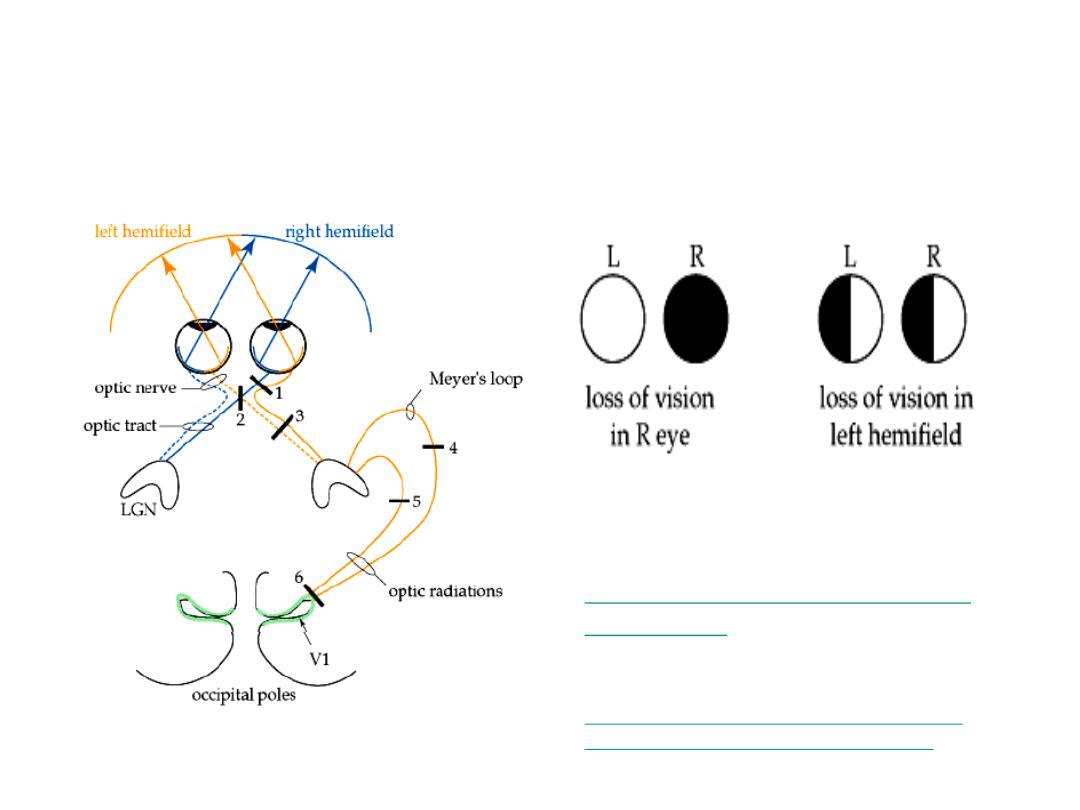
Functional Assessment - Visual
Fields (Cranial Nerve 2 - Optic)
Lesion #1
Lesion #3
Images from: Wash Univ. School
of Medicine, Dept Neuroscience
http://thalamus.wustl.edu/course
/basvis.html
NEJM Interactive case
– w/demo of visual
field losses:
http://www.nejm.org/doi/full/10.1056/NEJ
Mimc1306176?query=featured_home

CN 2 - Checking Visual Fields By
Confrontation
• Face patient, roughly 1-2 ft
apart, noses @ same level.
• Close your R eye, while
patient closes their L. Keep
other eyes open & look directly
@ one another.
• Move your L arm out & away,
keeping it ~ equidistant from
the 2 of you. A raised index
finger should be just outside
your field of vision.

CN 2 - Checking Visual Fields By
Confrontation (cont)
• Wiggle finger & bring it in
towards your noses. You
should both be able to
detect it @ same time.
• Repeat, moving finger in
from each direction. Use
other hand to check
medial field (i.e. starting
in front of the closed eye).
• Then repeat for other
eye.

Pupillary Response
• Pupils modulate amount of light entering eye (like
shutter on camera)
• Dark conditionsdilate; Brightconstrict
• Pupils respond symmetrically to input from either
eye
– Direct response =s constriction in response to direct
light
– Consensual response =s constriction in response to
light shined in opposite eye
• Light impulses travel away (afferents) from pupil
via CN 2 & back (efferents) to cilliary muscles
that control dilatation via CN 3

Pupillary Response Testing
Technique
• Make sure room is darkpupils a little dilated,
yet not so dark that cant observe response
– can
use your hand to provide “shade” over eyes
• Shine light in R eye:
– R pupil constricts
– Again shine light in R eye, but this time watch L pupil
(should also constrict)
• Shine light in L eye:
– L pupil constricts
– Again shine light in L eye, but this time watch R pupil
(should also constrict)

Pupillary Response Testing
Technique
• Swinging Flashlight Test
– Looks for afferent pupil defect (CN II)
– After observing each eye individually, move
the flashlight between the left and right eye at
a steady rate
– See an example at Neuroexam.com:
•

Describing Pupilary Response
• Normal recorded as: PERRLA (Pupils Equal,
Round, Reactive to Light and Accommodation)
–
w/accommodation = to constriction occurring
when eyes follow finger brought in towards
them, directly in middle (i.e. when looking “cross
eyed”).
• Abnormal responses can be secondary to:
– direct or indirect damage to either CN 2 or 3
• Or parasympathetic injury to CN3 or damage to the
sympathetic neurons
– meds e.g. sympathomimetics (cocaine) dilate,
narcotics (heroin) constrict.

Pupil Response Simulator
University of California, Davis School of
Medicine
– Designed by Dr. Rick Lasslo,
M.D., M.S.
http://cim.ucdavis.edu/EyeRelease/Interface/
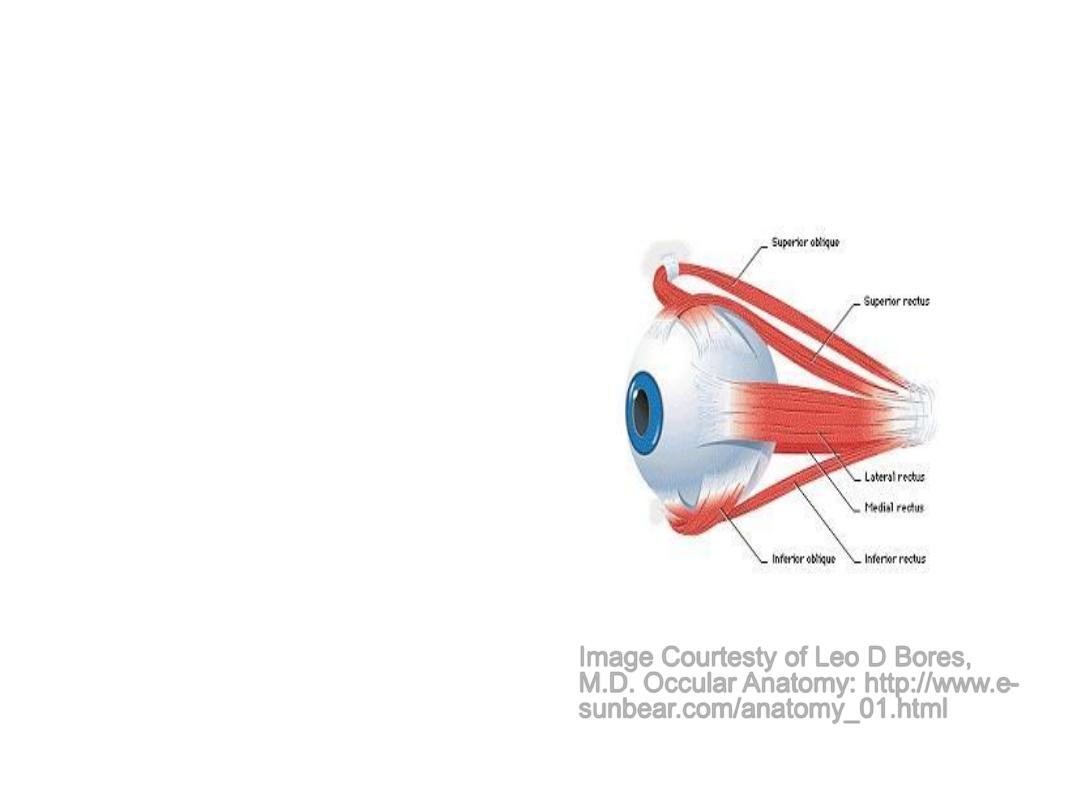
CNs 3, 4 & 6
Extra Ocular Movements
• Eye movement
dependent on Cranial
Nerves 3, 4, and 6 &
muscles they innervate.
• Allows smooth,
coordinated movement in
all directions of both eyes
simultaneously
• There’s some overlap
between actions of
muscles/nerves
Image Courtesty of Leo D Bores,
M.D. Occular Anatomy: http://www.e-
sunbear.com/anatomy_01.html

Cranial Nerves (CNs) 3, 4 & 6
Extra Occular Movements (cont)
• CN 6 (Abducens)
– Lateral rectus musclemoves eye laterally
• CN 4 (Trochlear)
– Superior oblique musclemoves eye down
(depression) when looking towards nose; also
rotates internally.
• CN 3 (Oculomotor)
– All other muscles of eye movement – also
raises eye lid & mediates pupilary constriction.
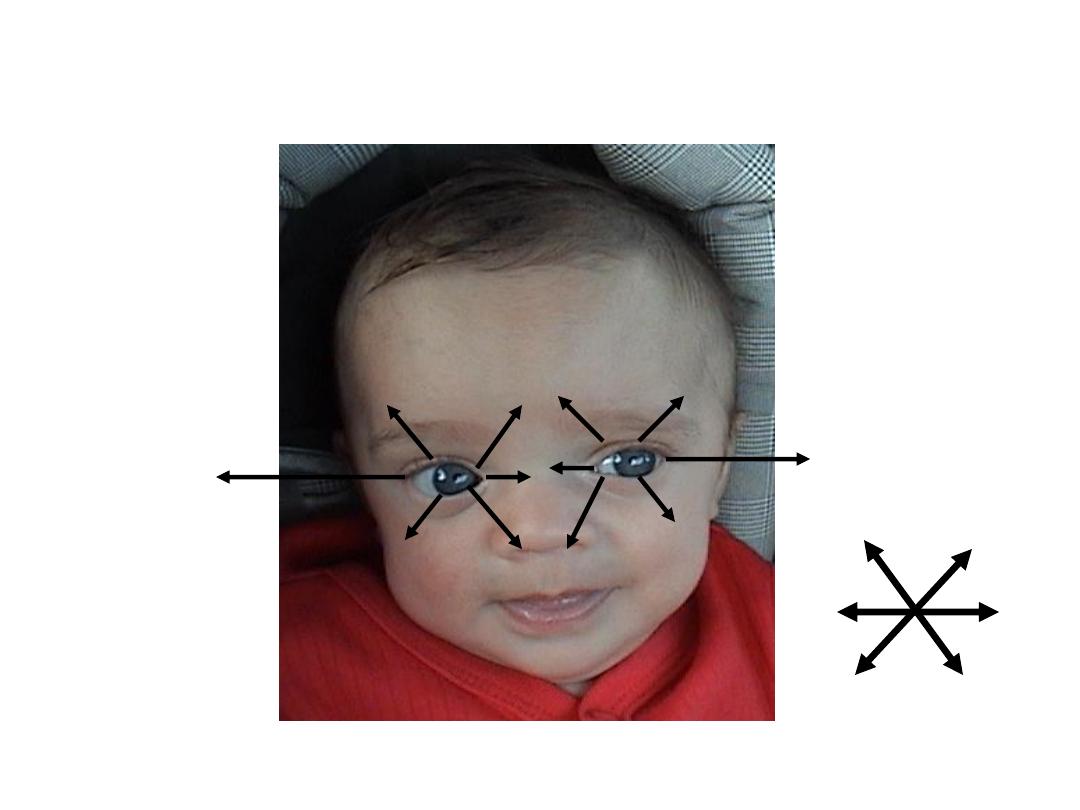
CNs & Muscles That Control
Extra Occular Movements
CN 6-LR
CN 6-LR
CN 4-SO
SO ‘4’, LR ‘6’, All The Rest ‘3’
SR
IR
MR
IO
SR
IR
LR- Lateral Rectus
MR-Medial Rectus
SR-Superior Rectus
IR-Inferior Rectus
SO-Superior Oblique
IO-Inferior Oblique
6 “Cardinal” Directions
Movement

Technique For Testing Extra-
Ocular Movements
• To Test:
– Patient keeps head immobile, following your
finger w/their eyes as you trace letter
“H”
– Alternatively, direct them to follow finger
w/their eyes as you trace large rectangle
• Eyes should move in all directions, in
coordinated, smooth, symmetric fashion.
• Hold the eyes in lateral gaze for a second
to look for nystagmus

Extra Occular Eye Movement
Simulator
University of California, Davis School of
Medicine
– Rick Lasslo, M.D., M.S.

Function CN 5 - Trigeminal
• Sensation:
– 3 regions of face: Ophthalmic, Maxillary &
Mandibular
• Motor:
– Temporalis & Masseter muscles
Function CN 5
– Trigeminal
(cont)
Ophthalmic(V1)
Maxillary (V2)
Mandibular (V3)
Temporalis
(clench teeth)
Masseter (move
jaw side-side)
Sensory
Motor
* Corneal Reflex: Blink when cornea touched - Sensory CN
5, Motor CN 7
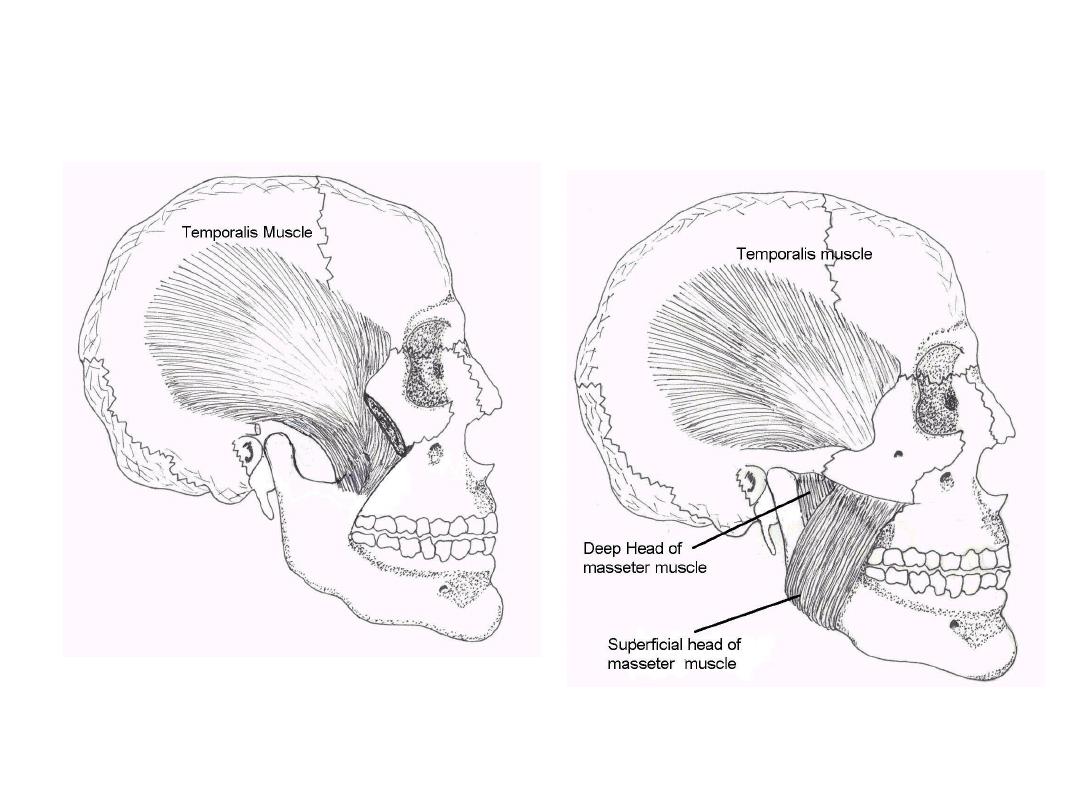
Temporalis & Masseter Muscles
Oregon Health Sciences University:
http://home.teleport.com/~bobh/

Testing CN 5 - Trigeminal
• Sensory:
– Ask pt to close eyes
– Touch ea of 3 areas (ophthalmic, maxillary, &
mandibular) lightly, noting whether patient detects
stimulus.
• Motor:
– Palpate temporalis & mandibular areas as patient
clenches & grinds teeth
• Corneal Reflex:
– Tease out bit of cotton from q-tip - Sensory CN 5,
Motor CN 7
– Blink when touch cornea w/cotton wisp

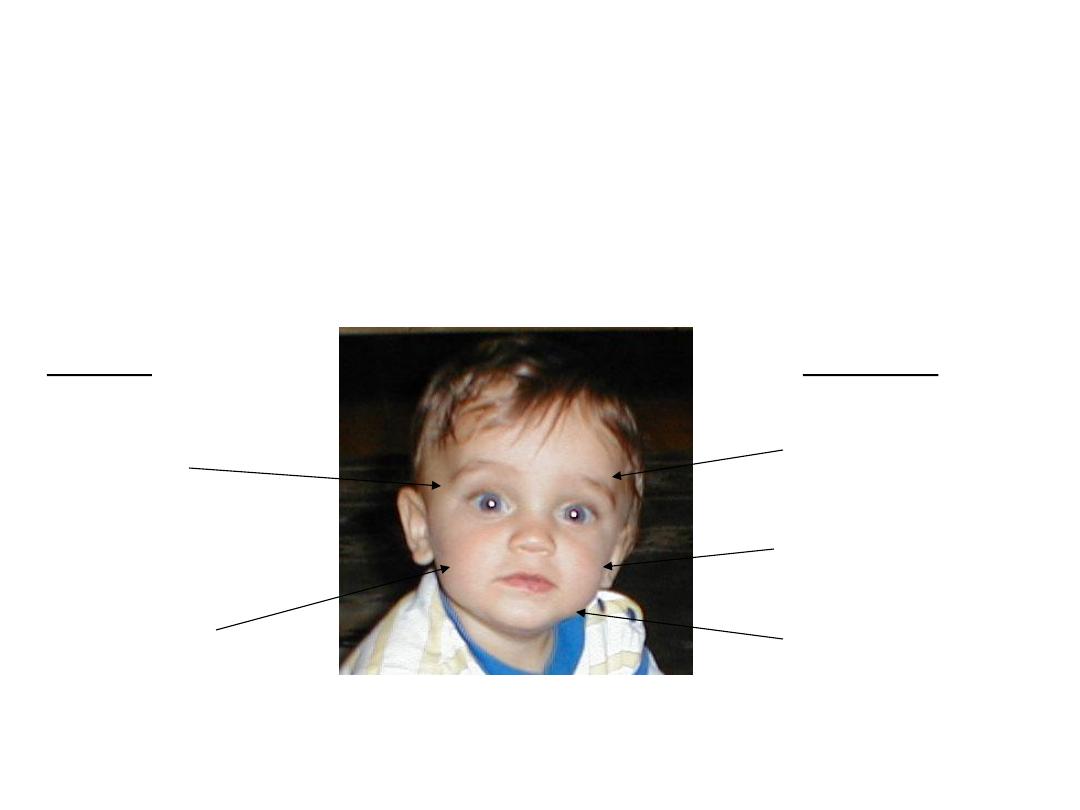
Function CN 7
– Facial Nerve
Facial Symmetry & Expression -
Precise Pattern of Inervation
L UMN
R UMN
R LMN -
Forehead
R LMN – Face
L LMN -
Forehead
L LMN -Face
Thick arrow =s UMN
Dashed arrow =s LMN

CN 7
– Exam
• Observe facial
symmetry
• Wrinkle Forehead
• Keep eyes closed
against resistance
• Smile, puff out
cheeks
• Rarely you may need to
check taste to the anterior
2/3 of the tongue
Cute.. and symmetric!

Pathology: Peripheral CN 7 (Bell’s)
Palsy
Central (i.e. UMN) CN 7 dysfunction (e.g. stroke) - not shown: Can
wrinkle forehead bilaterally; will demonstrate loss of lower facial
movement on side opposite stroke.
Patient can’t close L eye, wrinkle L forehead or
raise L corner mouthL CN 7 Peripheral (i.e. LMN)
Dysfunction
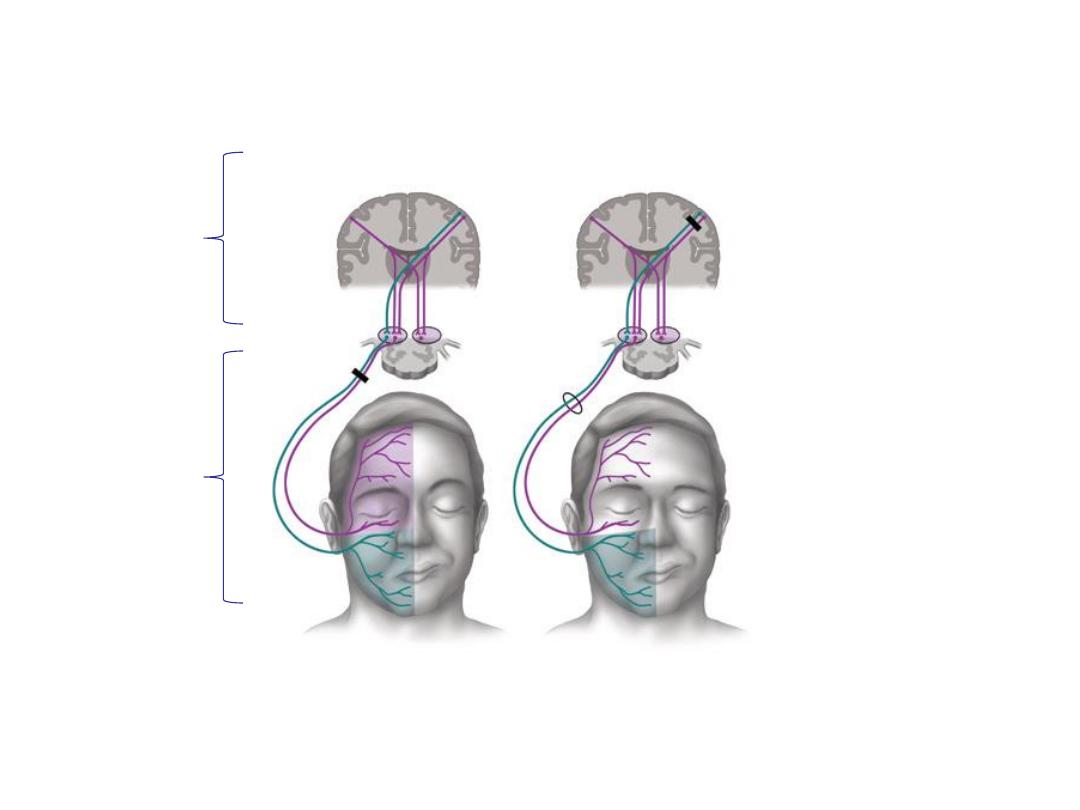
Comparison of a patient with (A)
a facial nerve (Bell’s Type - LMN) lesion
and (B) a supra-nuclear (UMN) lesion w/forehead sparing
Tiemstra J et al. Bell’s Palsy: Diagnosis and Management, Amer J Fam Practice, 2007;76(7):997-1002.
http://www.aafp.org/afp/2007/1001/p997.pdf
Note forehead
and lower face are affected on the
right, which is same side of the LMN lesion
Note forehead sparing on right side,
opposite the UMN lesion
Upper
Motor
Neuron
(UMN)
Lower
Motor
Neuron
(LMN)
A
B
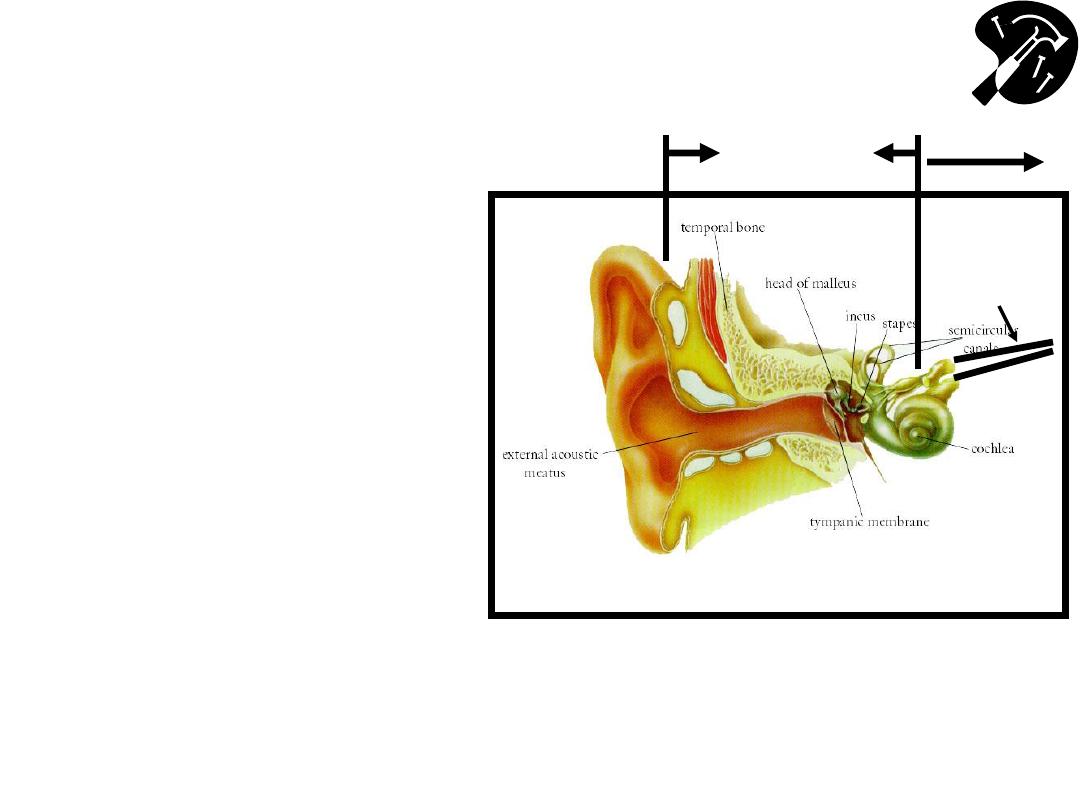
The Ear
– Functional Anatomy & Testing
(CN 8
– Acoustic)
• Crude tests hearing –
rub fingers next to
either ear; whisper &
ask pt repeat words
• If sig hearing loss,
determine Conductive
(external canal up to
but not including CN
8) v Sensorineural
(CN 8)
Image Courtesy: Online Otoscopy Tutorial
http://www.uwcm.ac.uk:9080/otoscopy/index.htm
Vestibular
CN8
Auditory
CN8
Conduction
Sensorineural

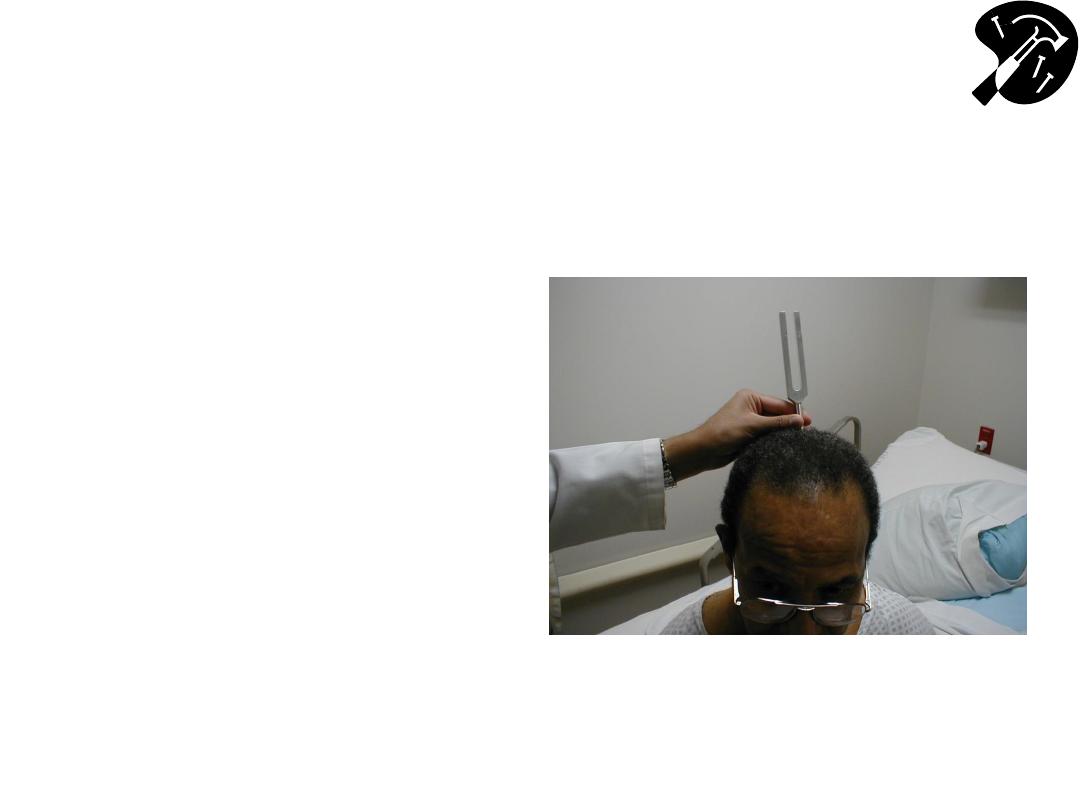
CN 8 - Defining Cause of
Hearing Loss - Weber Test
• 512 Hz tuning fork - this
(& not 128Hz) is well
w/in range normal
hearing & used for
testing
– Get turning fork vibrate
striking ends against heel
of hand or
Squeeze tips between
thumb & 1
st
finger
• Place vibrating fork mid
line skull
• Sound should be heard
=ly R and L bone
conducts to both sides.
CN 8 - Weber Test (cont)
• If conductive hearing
loss (e.g. obstructing
wax in canal on
L)louder on L as
less competing noise.
• If sensorineural on
Llouder on R
• Finger in ear mimics
conductive loss
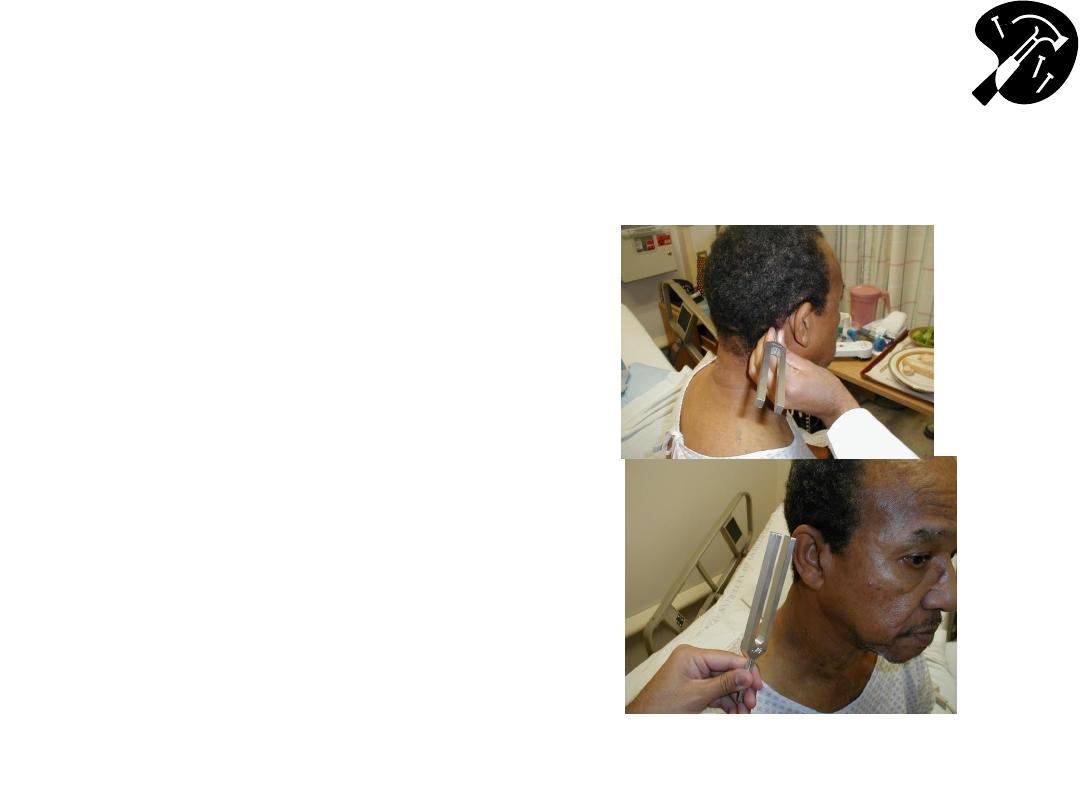
CN 8 - Defining Cause of Hearing
Loss - Rinne Test
• Place vibrating 512 hz
tuning fork on mastoid
bone (behind ear).
• Patient states when can’t
hear sound.
• Place tines of fork next to
ear should hear it again
– as air conducts better
then bone.
• If BC better then AC,
suggests conductive
hearing loss.
• If sensorineural loss,
then AC still > BC
Note: Weber & Rinne difficult to perform in Anatomy lab due to competing
noise
– repeat @ home in quiet room!

CN 8 Vestibular Division
• You will not routinely test; only w/patients who
present w/new onset “dizziness”
• If the patient has vertigo you will need to perform
a Dix-Hallpike maneuver
• You can seen an example of it here:
http://www.neuroexam.com/neuroexam/content.
php?p=23
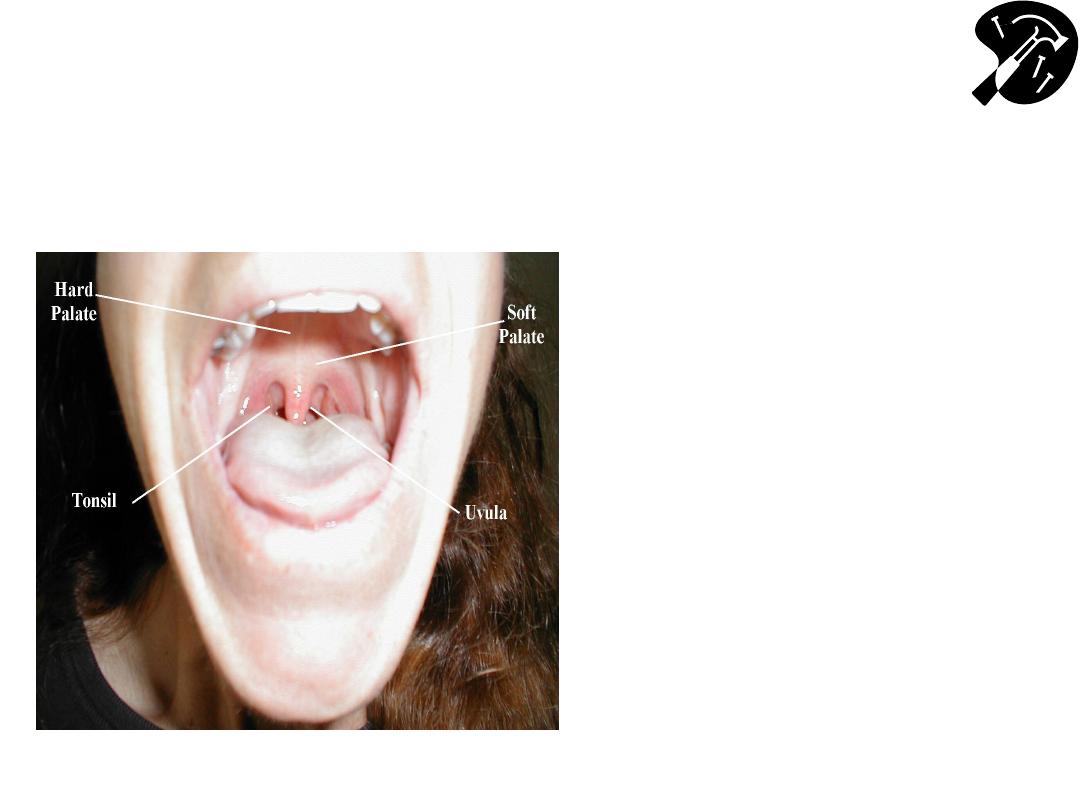
Oropharynx: Anatomy & Function CNs 9
(Glossopharyngeal), 10 (Vagus)
• CN 9 &10 are tested together
• Check to see uvula is midline
• Stick out tongue, say “Ahh” –
use tongue depressor if can
’t
see
– Nl response: palate/uvula rise
– We assume 9 is intact if the palate
rises symmetrically thus we test 9
and 10 indirectly here
• Gag Reflex – provoked with
tongue blade or q tip - CN 9
(afferent limb), 10 (efferent
limb)
– test this bilaterally
– This directly tests 9 and 10

Hypoglossal CN 12
• Tongue midline when patient sticks it outCN 12
– check strength by directing patient push tip into inside of either
cheek while you push from outside
– Observe for atrophy or fasciculations
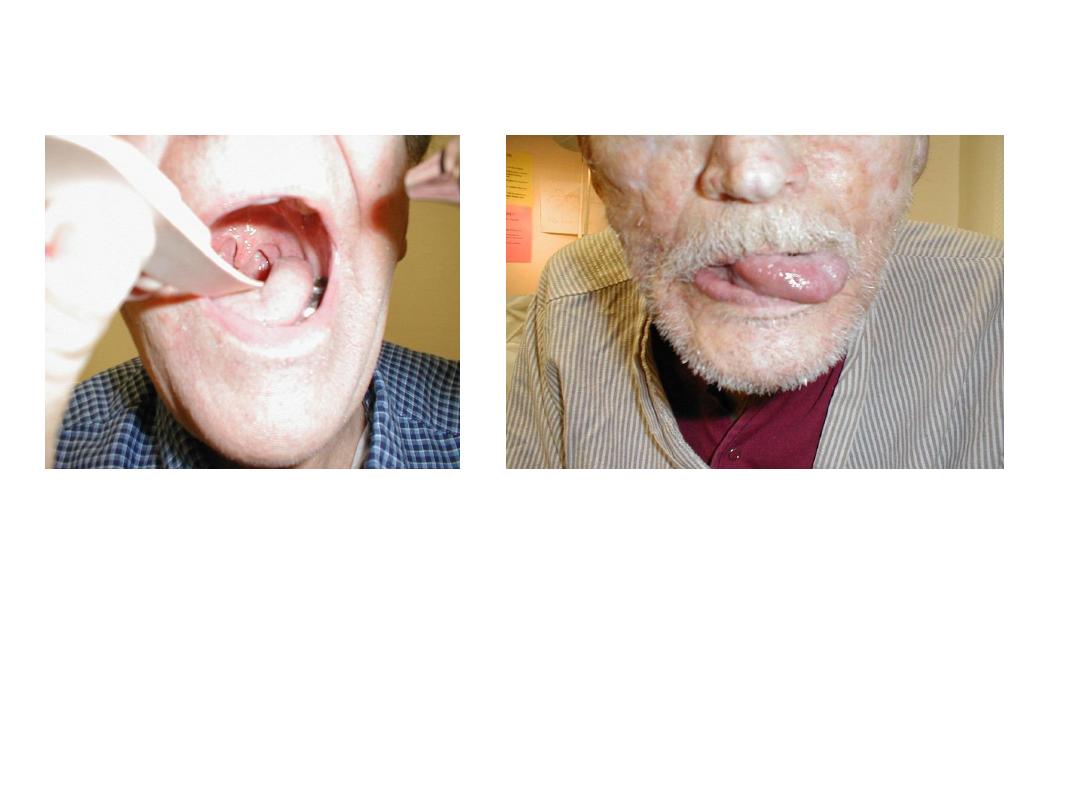
CN 9 & 12 Pathology
L CN 9 palsy: uvula
pulled to R
L CN 12 palsy: tongue
deviates L
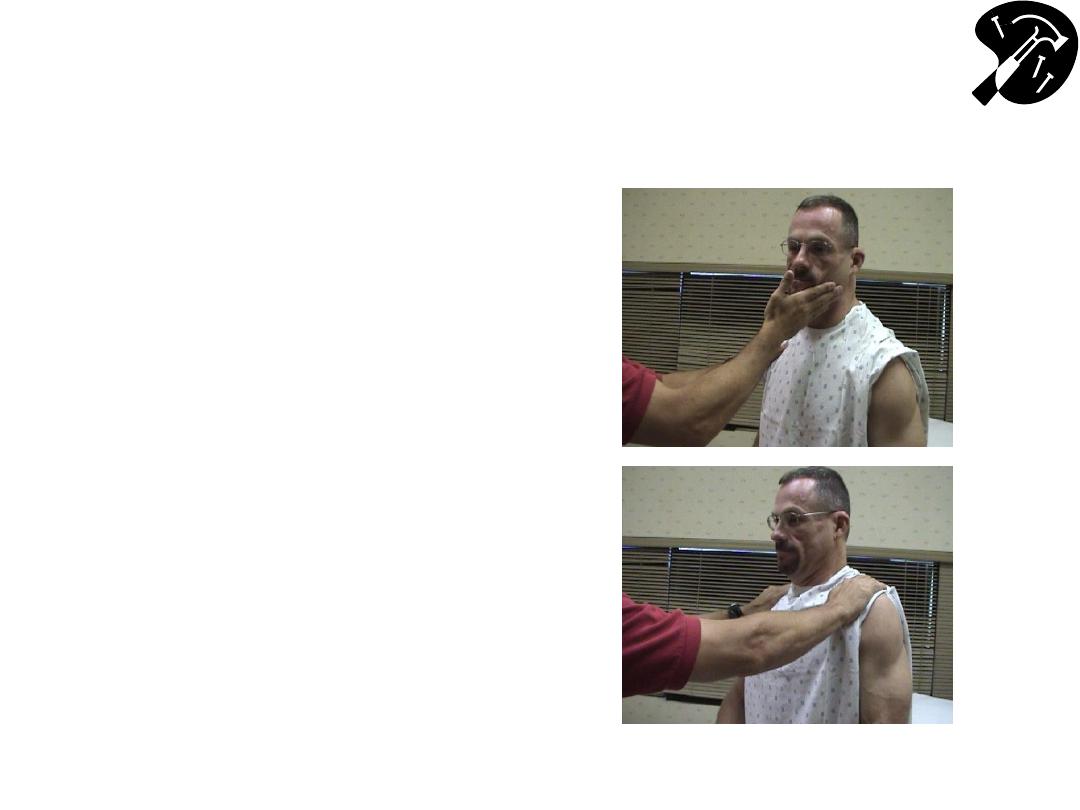
Neck Movement
(CN 11
– Spinal Accessory)
• Turn head to L into R
hand function of R
Sternocleidomastoid
(SCM)
• Turn head to R into L
hand (L SCM)
• Shrug shoulders into
your hands
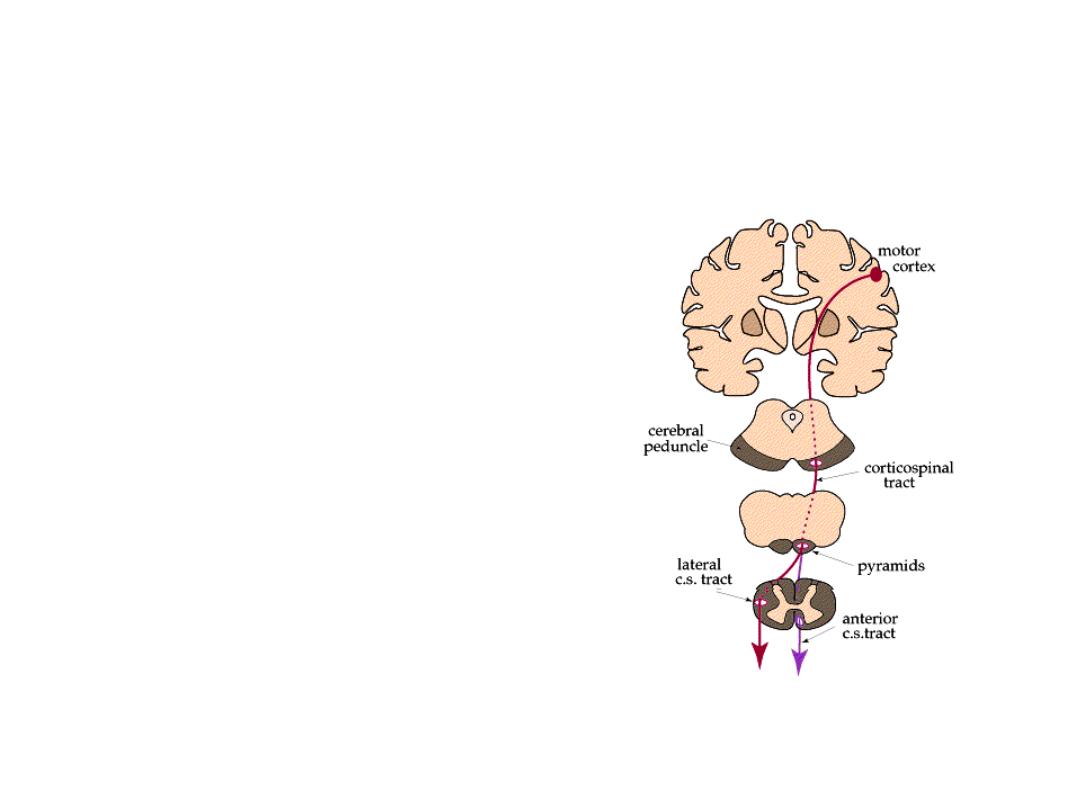
Motor/Strength
Anatomy and Physiology
• Impulse starts brain
• Axon (upper motor
neuron) crosses opposite
side @ brain stem
• Travels down spinal cord
specific level
Corticospinal (Pyramidal)
Tracts
• Synapses w/2
nd
neuron
(lower motor neuron)
• Leaves cord & travel to
target muscle
• Muscle moves
Washington Univeristy (St Louis) School of
Medicine - Dept Neuroanatomy
http://thalamus.wustl.edu/course/basmot.html
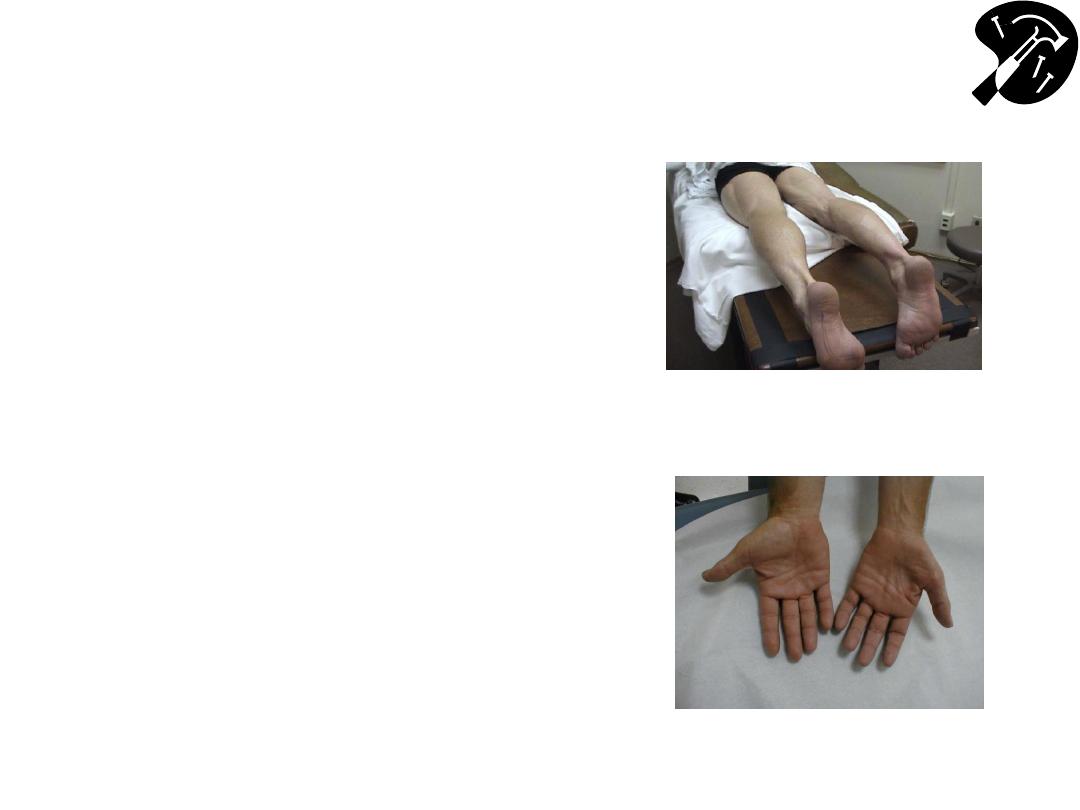
Muscles
– Observation/Bulk
and Palpation
• Make sure to fully expose
the muscle that you’re
examining
• Note Bulk (amount of
muscle mass): accounting
for size patient, activity
level, age
– if decreased, ?
Symmetric
• Palpation: feel the major
muscle groups provides
insight about bulk, also ?
any Inflammation, pain
L calf hypertrophy and
R calf atrophy
L hand muscle wasting
from de-nervation

Muscle Tone; Observe For
Tremor
• Tone – move major joints (wrists,
elbows, shoulders, hips,
knees, feet) range of motion
– normal fluid
– increased w/UMN lesion (spasticity)
– decreased (flacid) w/LMN lesion
• Obvious tremor, unintended
movements, fasciculations:
– loss of muscle innervation (rare!)
– Video of fasciculations:
http://meded.ucsd.edu/clinicalmed/fasciculations.html

Strength
– Scoring System
Quantify with 0 5 Medical Research Council Scale (quasi-objective)
• 0/5 No movement
• 1/5 Barest flicker movement not enough to
move structure to which attached.
• 2/5 Voluntary movement not sufficient to overcome
force of gravity. E.g. patient able to slide hand across table - but
not lift it from surface.
• 3/5 Voluntary movement capable of overcoming gravity, not any
applied resistance. E.g. patient raises hand off table, but not w/any
additional resistance applied.
• 4/5 Voluntary movement capable of overcoming “some” resistance
• 5/5 Normal strength
+/
– can be added to allow for more nuanced scoring of 4/5 strength
(e.g., 4+ or 4-; but not 5-, 3+ or 3-, etc.)

Specific Muscle Group
Testing
• Test the major muscle groups
– Recognize that you will need to augment exam based on clinical
picture/syndrome and may not test everything
– Test one muscle group at a time and compare right to left
• Should be similar accounting for handedness
• Start with shoulder - abduction & adduction
• Elbow - flexion & extension
• Wrist - extension & flexion
• Interossei of Hand – finger abduction & adduction
– Usually first dorsal interosseous and abductor digiti minimi
– Add others as clinically indicated
• Grip strength (okay for screening but unreliable)
– Keep out of the pincer grasp!
• Also must account for age, sex, expected/appropriate
strength

Muscle Group Testing (cont)
• Hip - flexion & extension
• Hip – abduction & adduction
• Knee – flexion & extension
• Ankle – plantar flexion & dorsiflexion
Pronator Drift: A test for subtle upper extremity weakness.
– Have patient stand, close their eyes & extend both hands,
palm up.
– E.g. If R arm slightly weak, it will pronate & “drift” down ward –
suggests UMN lesion

Coordination & Fine Motor Movement
• Coordinated movement depends significantly on
cerebellar input - though also requires strength,
crude motor function, joint movement, vision,
sensation, etc.
Several tests provide similar info:
Specifics:
• Finger-to-nose:
– Place your finger in space in front of patient
– Have pt move their index finger between their nose &
your finger tip
• Heel-to-shin:
– Have patient run heel of 1 foot up & down opposite
shin

Coordination (cont)
Specifics (cont):
• Rapid Alternating Hand Movement
– Have patient alternately touch back & then front of 1 hand
against palm of other
• Rapid Alternating Finger Movement
– Have patient alternately touch tips of ea finger against thumb
of same hand
Gait & Speech (tested elsewhere) often also abnormal in setting
of cerebellar dysfunction
Normal movement is both smooth & accurate.
– If it is slow but regular and smooth, think weakness.

Sensory Testing
Anatomy & Physiology
• 2 main pathways: Spinothalamics & Dorsal
columns.
• Spinothalamics
– Pain, temperature, crude touch
– Impulses enter from periphery cross to other side of
cord within ~ 2 vertebral levels travel up that side to
brain
• Dorsal Columns
– Vibration, position, fine touch
– Impulses from periphery enter cordtravel up that
sidecross to opposite @ base of brainthen travel
to their terminus
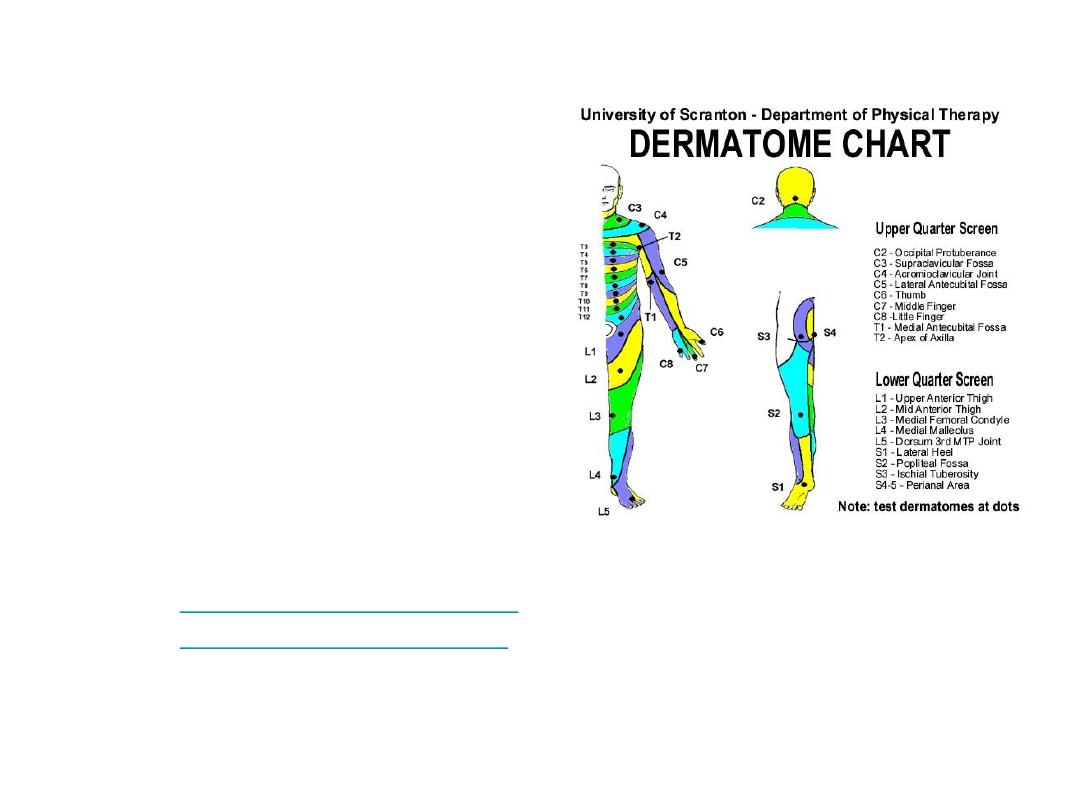
Nerves and Their Distributions
• Specific dermatomes
not usually memorzied
– reference chart
helpful to pin down
deficits
• Distributions (& spinal
root contributions) for
specific peripheral
nerves looked up in
appropriate setting
–
http://www.neuroguide.co
m/greatlessoccipital.html
http://academic.uofs.edu/department/pt
/students/dermatom.htm
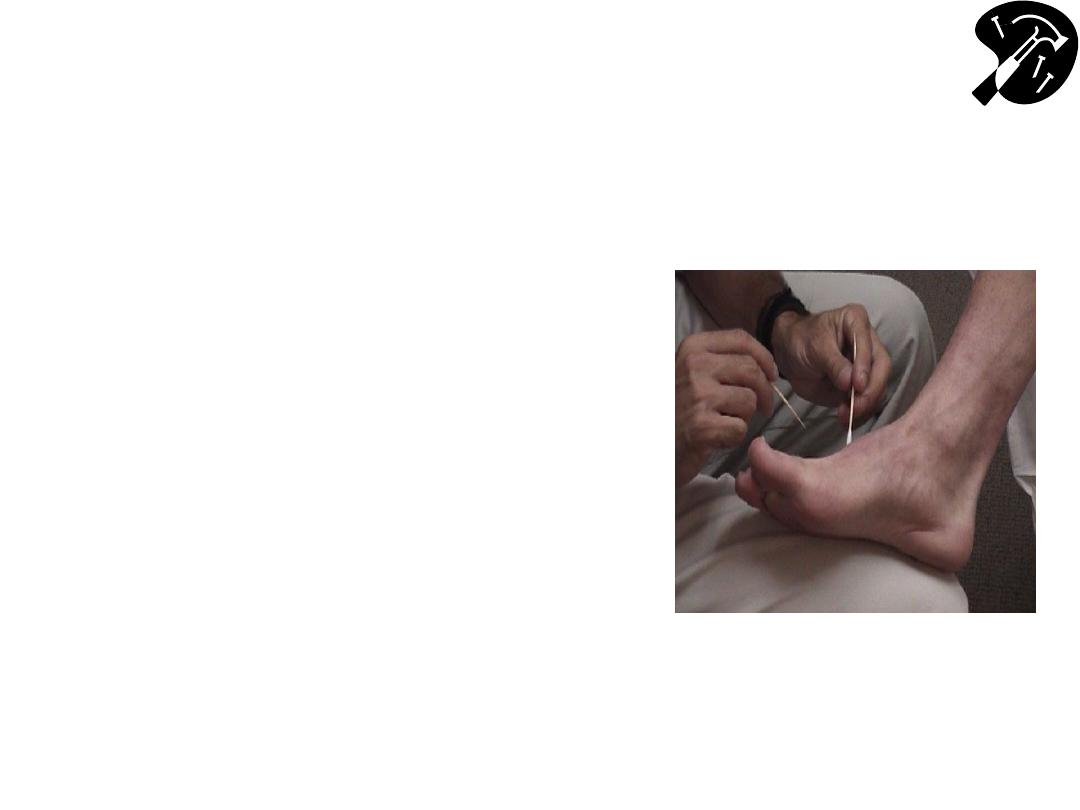
Spinothalamics
– Pain,
Temperature & Crude Touch
• Break Q-tip in half, creating
sharp, pointy end
– or use a safety pin’s sharp and
blunt end
• Ask patient to close eyes
unable to get visual clues.
• Start @ top of foot.
– Orient patient by first touching
w/sharp implement, then non-
sharp object (e.g. the soft end of
a q-tip) clarifies for patient
what you’re defining as sharp &
dull
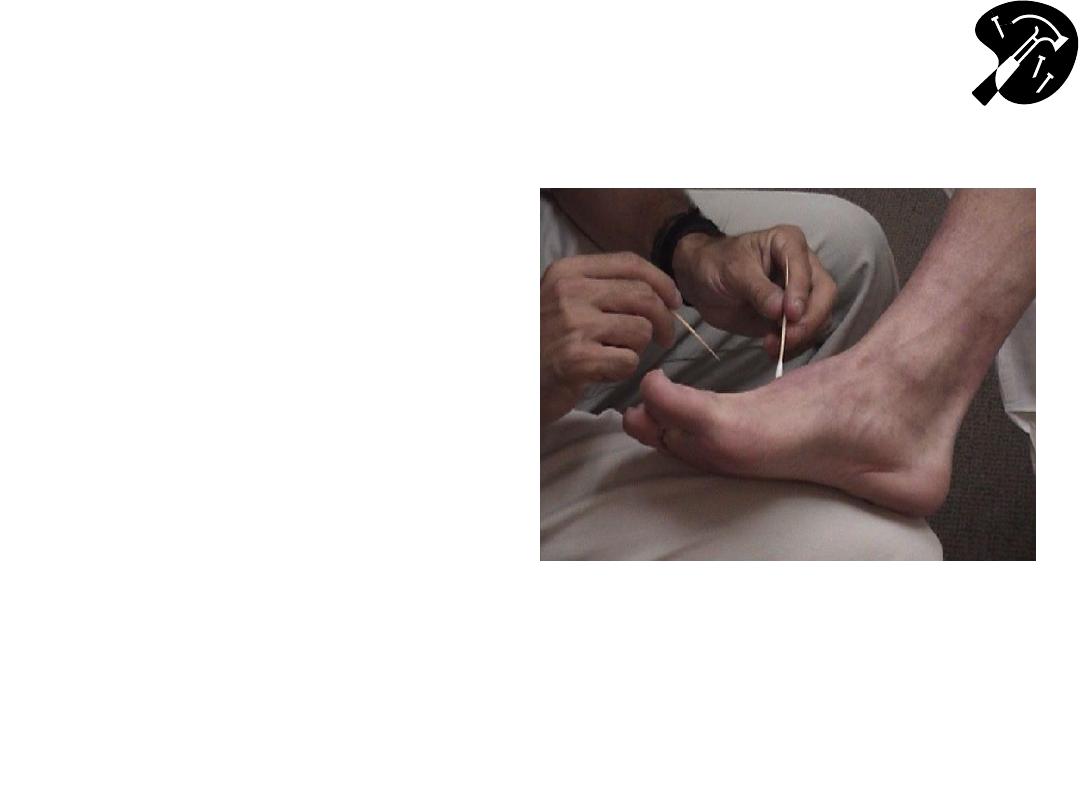
Spinothalamics
– Pain, Temperature
and Crude Touch (cont)
• Touch lateral aspect of
foot w/either sharp or dull
tool patient reports their
response.
• Move medially across top
of foot, noting their
response to ea touch.
– Remember to cross
dermatomes
• Temperature tested by
using a tuning fork (run
under cold or warm
water)
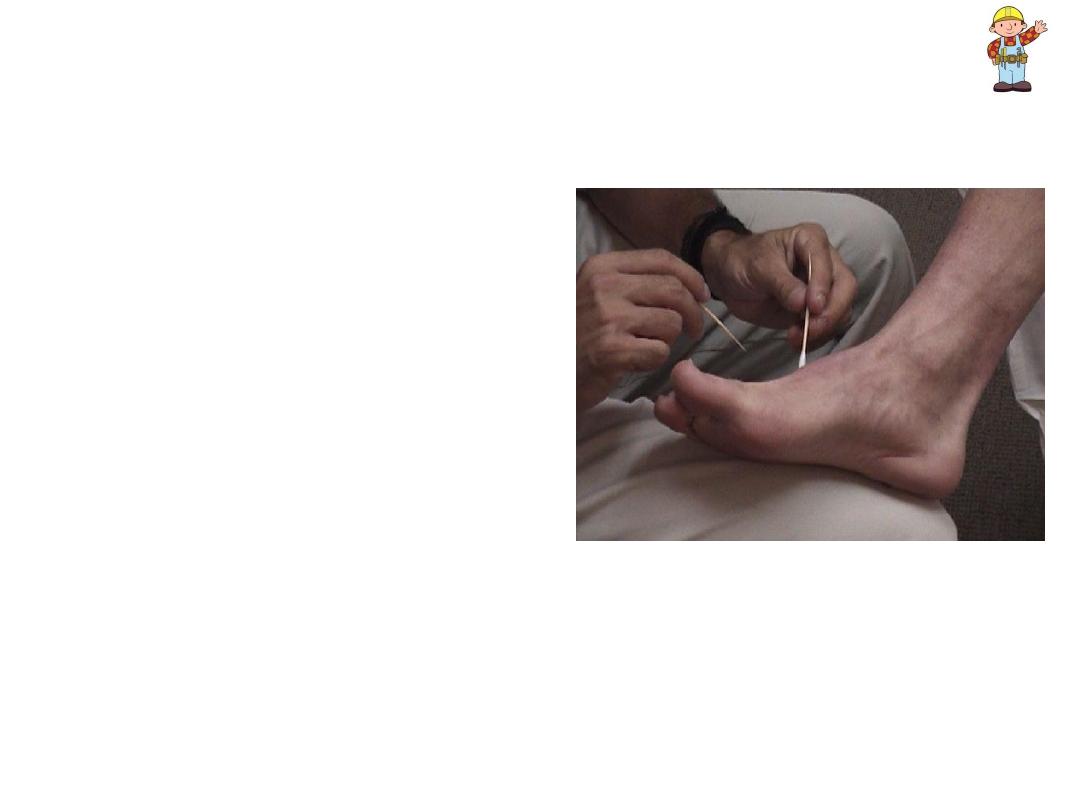
Spinothalamics
– Pain, Temperature
& Crude Touch (cont)
• Light touch assessed
by gently brushing your
finger against extremity
& asking patient (eyes
closed) to note when
they feel it
• Upper extremities
checked in same
fashion
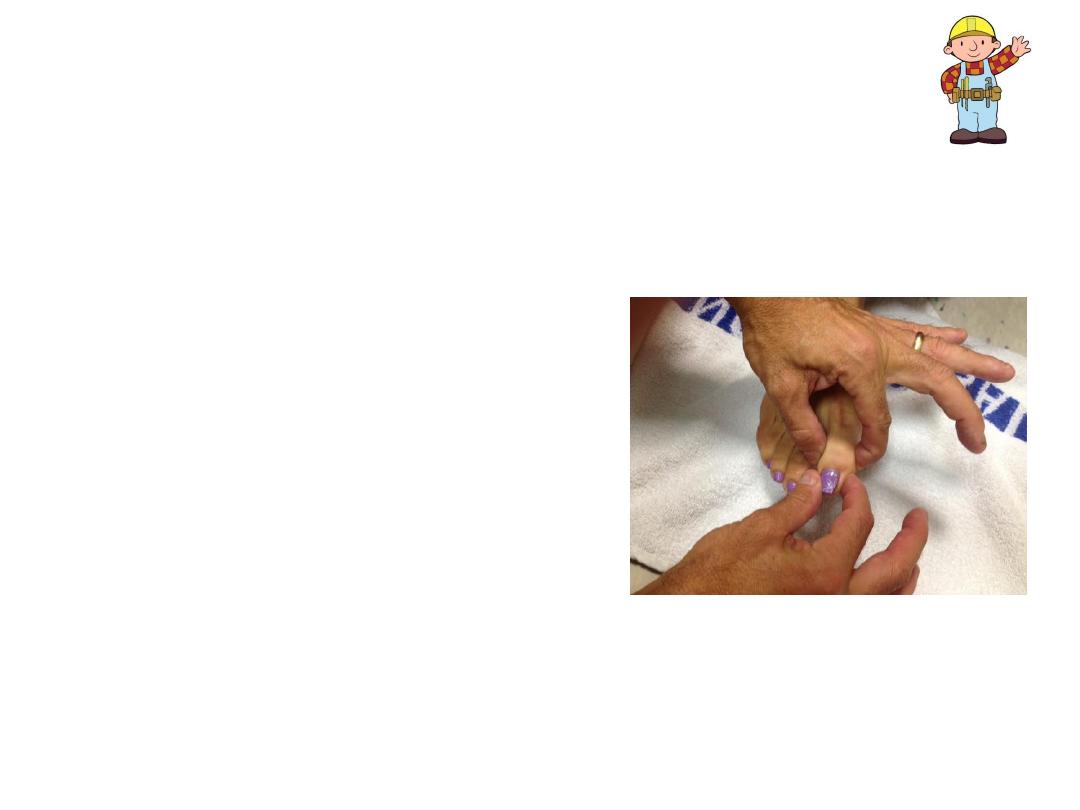
Dorsal Columns - Proprioception
• Allows body to “know” where it is
in space
• Important for balance, walking
• Ask patient to close eyes don’t
receive any visual cues
.
– With one hand, grasp either side of
great toe at the interphalangeal (IP)
joint. Place your other hand on the
lateral and medial aspects of the
great toe distal to the IP.
– Orient patient as to up and down:
• Flex the toe (pull it upwards)
while telling patient what you’re
doing.
• Extend toe (pull it downwards)
while informing them of which
direction you’re moving it.
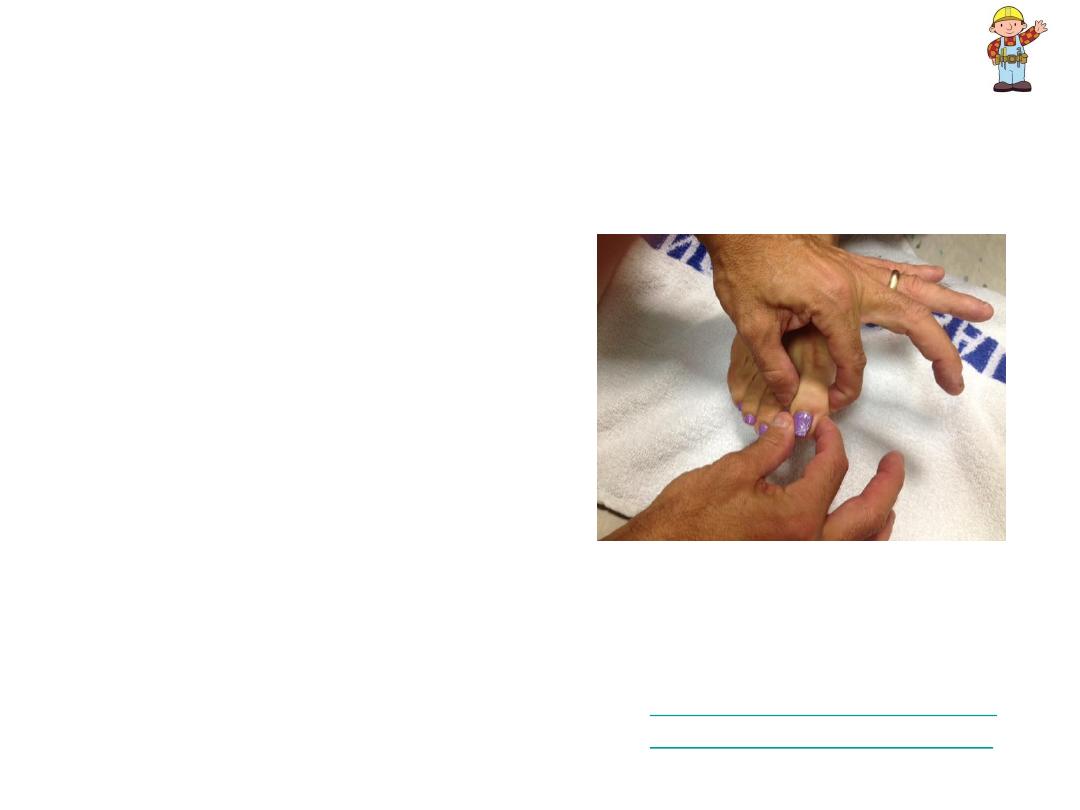
Dorsal Columns
–
Proprioception (cont)
• Alternately deflect toe up
or down w/out telling
patient in which direction
you’re moving it should
be able to correctly
identify movement &
direction
–Test both feet.
• Can be checked @ a
more proximal joint (e.g.
ankle) if abnormal.
• Upper extremities
assessed in same
fashion, deflecting finger
up & down
For variations see:
http://www.neuroexam.com/n
euroexam/content.php?p=40

Dorsal Columns
– Vibratory
Sensation
• Ask patient to close eyes don’t
receive visual cues.
• Grasp 128 Hz tuning fork by stem &
strike forked ends against the floor
vibrate.
– Place stem on top of interphalangeal
joint of great toe (you want to be on the
most distal joint for this exam)
– Place fingers of your other hand on
bottom-side of joint
– Ask patient if they can feel vibration.
– You should be able to feel same
sensation w/fingers on bottom side of
joint.

Dorsal Columns
– Vibratory Sensation
(cont)
• Patient determines when
vibration stops correlates
w/when you can’t feel it
transmitted through joint
• Test both feet.
• Check more proximal joints
(e.g. ankle) if sensation
impaired.
• Upper extremities assessed
similarly, w/fork placed on
distal finger joint

Special Sensory Testing
TWO POINT DISCRIMATION (fine touch):
• 2 point discrimination (Dorsal Columns)
particularly useful when assessing for discrete
peripheral nerve injury (e.g. traumatic
disruption)
• Open paper clip ends ~ 5mm apart
• Patient closes eyes
• Alternately touch w/1 point or 2 – normal nerve
function enables them to make distinction
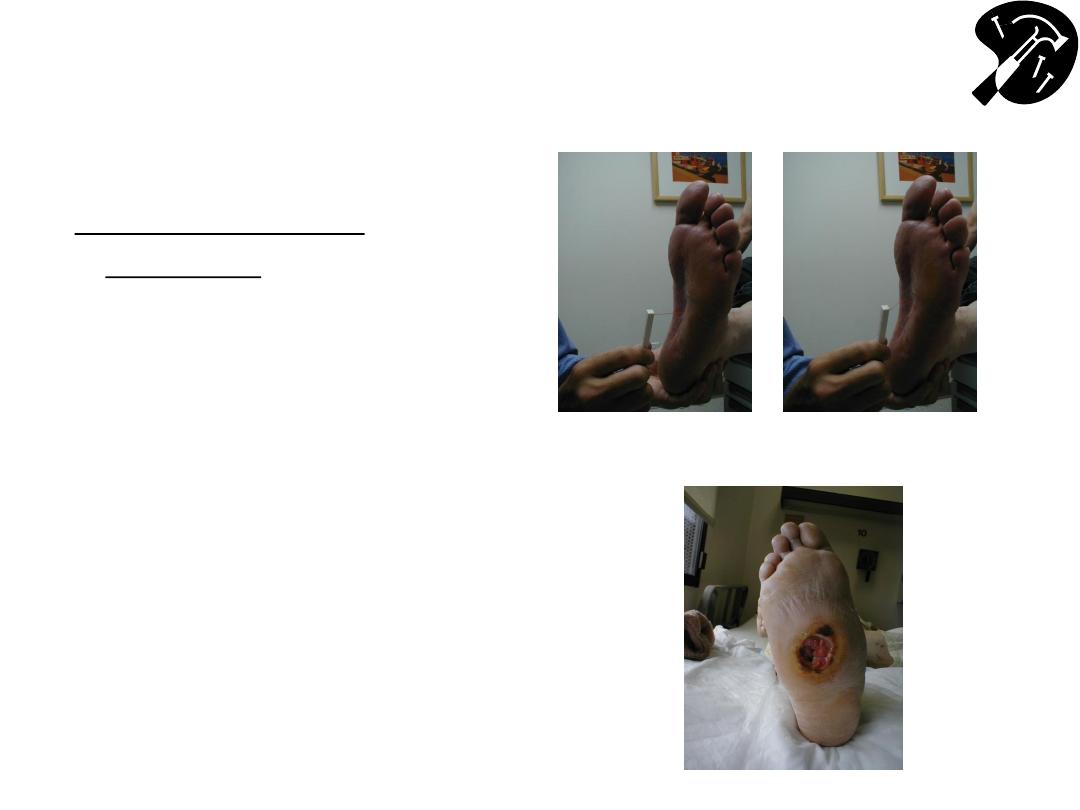
Special Sensory Testing
(cont)
MONOFILAMENT
TESTING
• Screening test for
diabetic neuropathy
• Touch monofilament to 5-
7 areas on bottom of
foot.
• Normal =s Patient can
detect filament when tip
lightly applied to skin (i.e.
before it bends).
…Trying To Prevent This!
Sensory Testing…

Reflex Testing
Anatomy and Physiology
• Reflex arc made has afferent (sensory) & efferent
(motor) limb
• Synapse in spinal cord, @ which point also input from
upper motor neuron
• Disruption of any part of path alters reflexes: e.g.
– UMN lesion reflexes more brisk (hyper-reflexia)
– LMN or peripheral sensory lesionsopposite effect (hypo-
reflexia)
• Reflexes graded 0-4+ scale: 0 = no reflex, 1+ =
hyporeflexia, 2+ = normal, 3+ = hyper-reflexia, 4+ =
clonus (multiple movements after a single stimulus)
Penn State Univ
http://www.hmc.psu.edu/sc
iweb/anat/anat4.htm

Reflex Basics
• Reflexes generally assessed in 5 places - 3 in
the arm (biceps, triceps, brachioradialis); 2 in the
leg (patellar & achilles)
• Basic Technique for assessing a reflex:
– Clearly identify tendon of muscle to be tested
– Position limb so muscle @ rest
– Strike tendon briskly
– Observe for muscle contraction & limb
movement

Reflex Basics (cont)
• Array of hammers – all effective
• Reflex Trouble Shooting:
– Make sure patient relaxed & that
you’re striking tendon directly
– Hammer swings freely
– Reinforcement (distraction) helps
if you’re having problems
• When testing legs, ask patient to pull
their hands apart as you strike
tendon
• When testing the upper extremities,
ask them to clench teeth
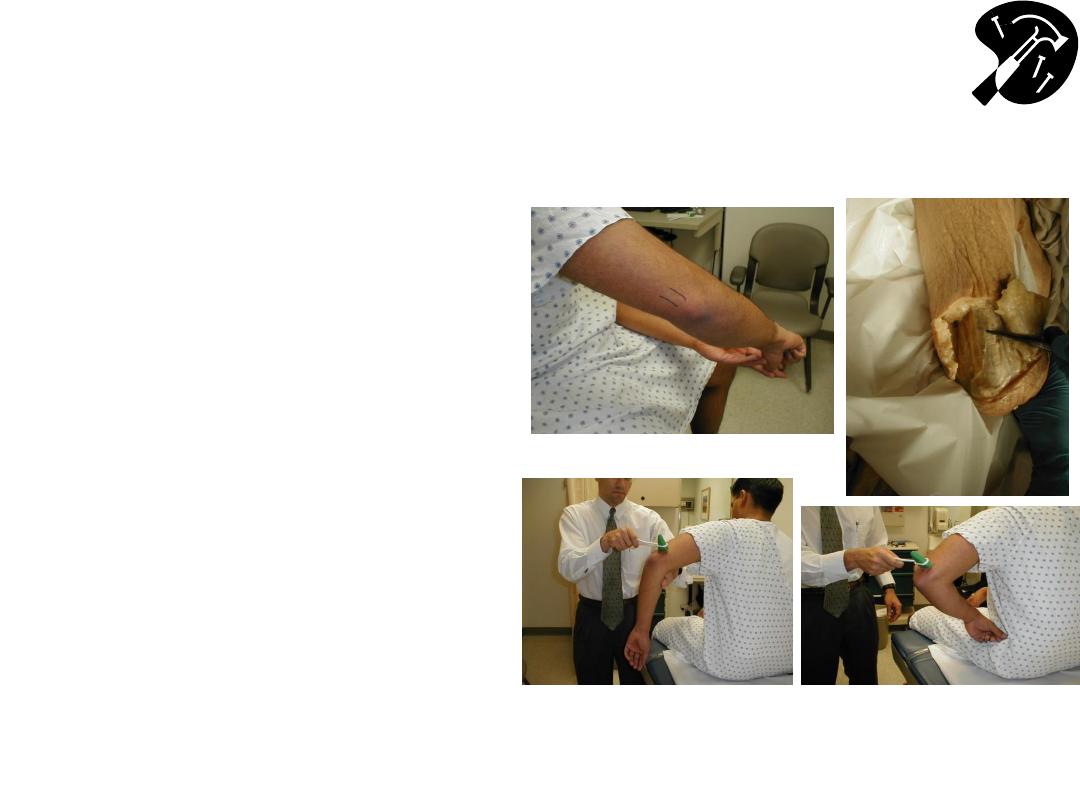
Example of Hyper-Reflexia:
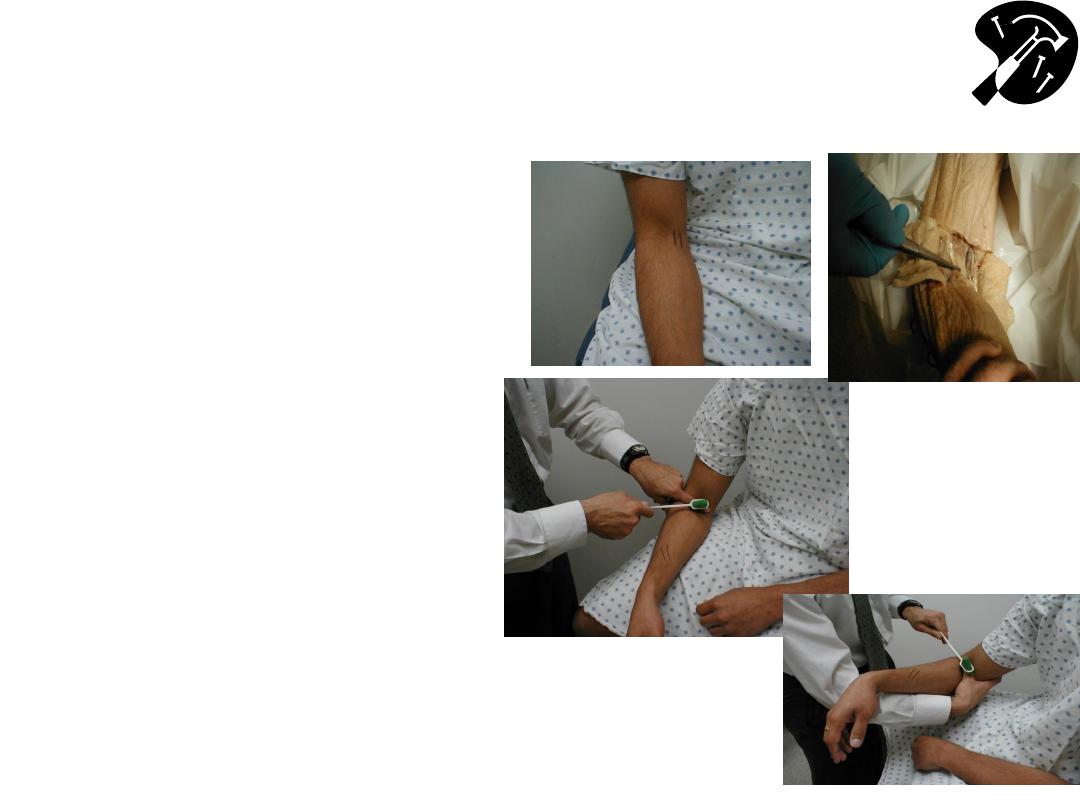
Biceps (C 5, 6)
• Identify biceps
tendonhave patient flex
elbow against resistance
while you palpate
antecubital fossa
• Place arm so it’s bent ~
90 degrees
• Place one of your fingers
on tendon and strike it
birskly
• Muscle should contract &
forearm flex
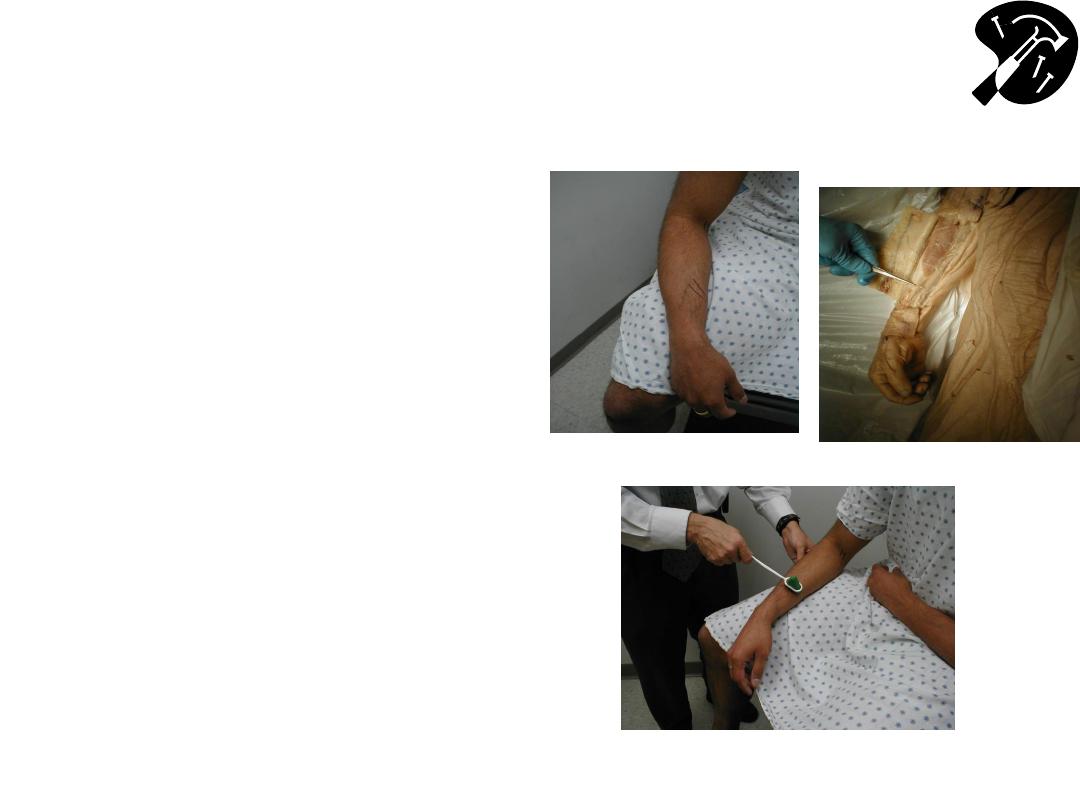
Triceps (C 7, 8)
• Identify triceps
tendonhave patient
extend elbow against
resistance while you
palpate above it
• Arm can hang down @
ninety degrees or have
hands on hips
• Strike tendon directly or
place finger on the
tendon & strike it
• Triceps muscle contracts
& arm extends.
Brachioradialis (C5, 6)
• Tendon for
brachioradialis is ~ 10 cm
proximal to wrist
– you
cant see or feel it
• Place arm so resting on
patient’s thigh, bent @
elbow
• Strike firmly
• Muscle will contract &
arm will flex @ elbow &
supinate
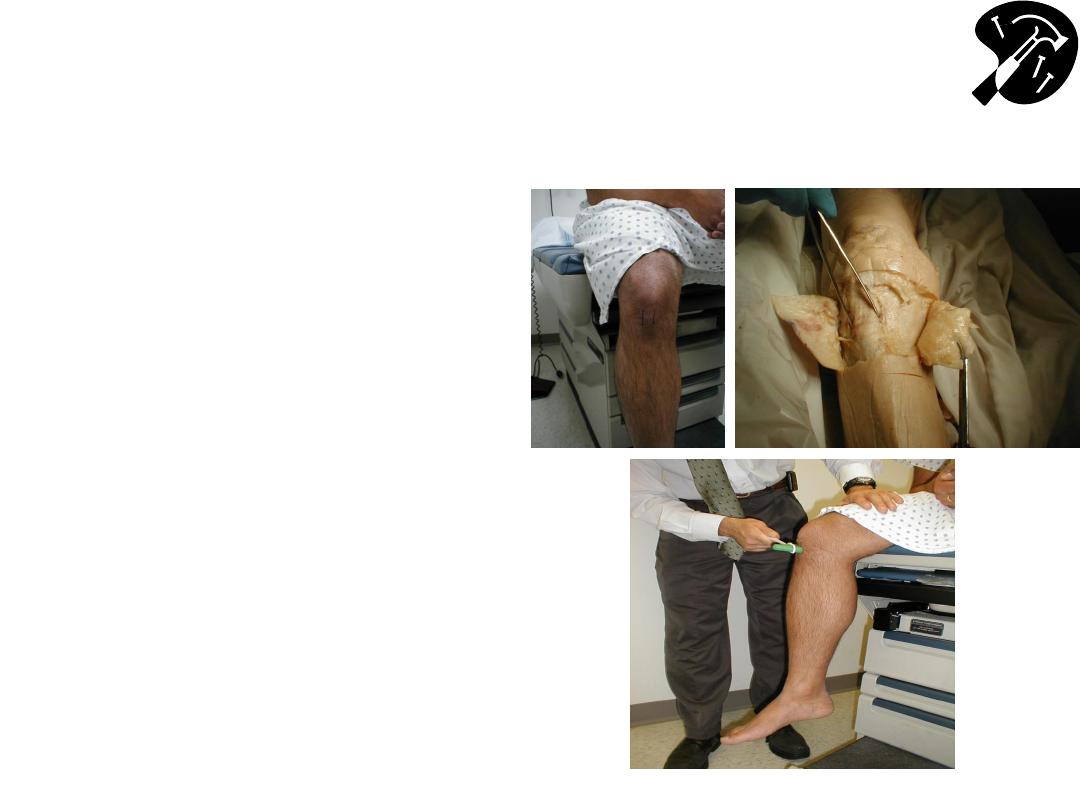
Patellar (L3, 4)
• Patellar tendon
extends below knee
cap
– it’s thick &
usually visible &
palpable
– if not,
palpate while patient
extends lower leg
• Strike firmly on
tendon
• Muscle will contract &
leg extend @ knee
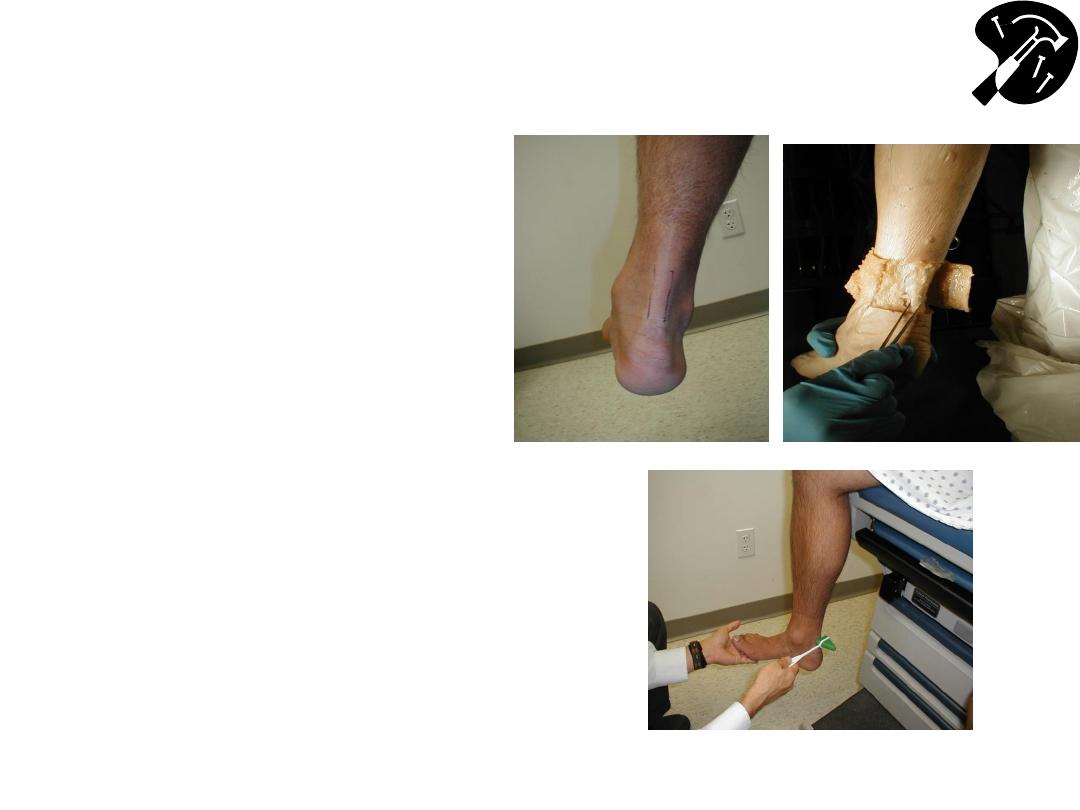
Achilles (S1, S2)
• Achilles tendonthick
structure connecting
calf musclesheel
– if
having trouble finding,
palpate as patient
pushes their foot into
your other hand
• Hold foot @ 90 degrees
• Strike tendon firmly
• Muscle will contract &
foot plantar-flex (move
downward)
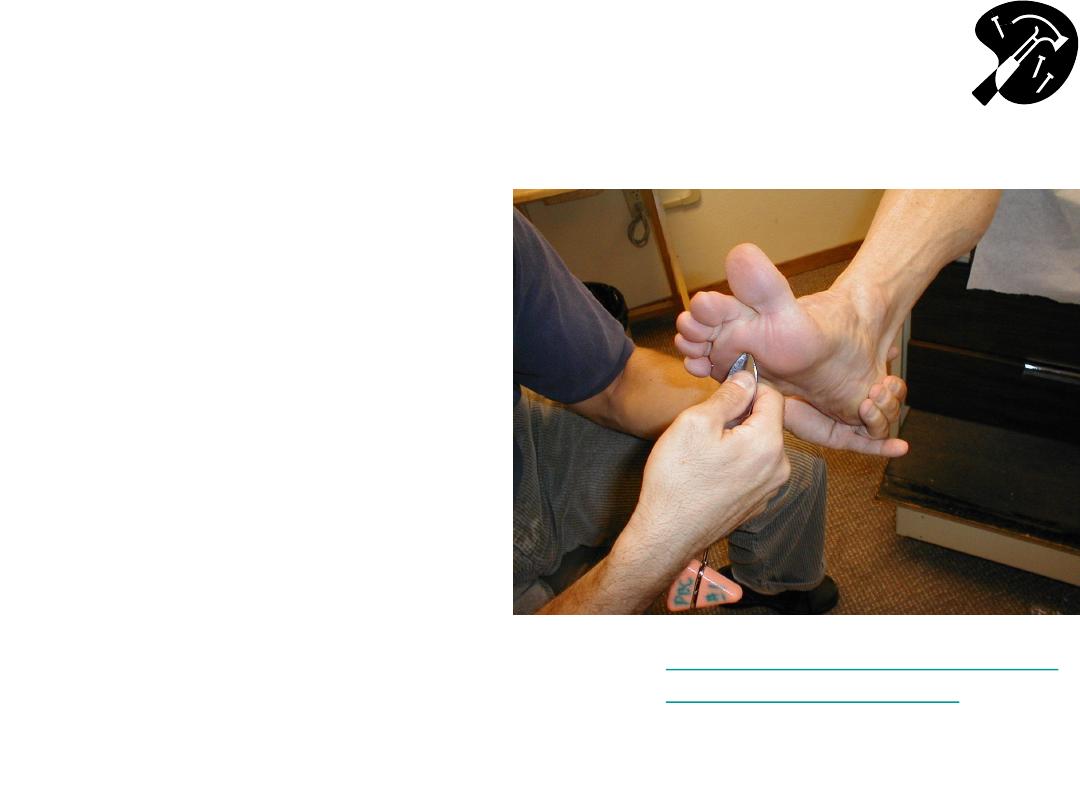
Babinski
• Gently
stroke bottom of
foot, starting laterally &
near heel
– moving up &
across balls of feet
(metatarsal heads)
– If no response, increase
your pressure
• Normal =s great toe
moving downward
• If UMN lesion (or in
newborns), great toe will
extend & other toes fan
out
Babinski Response
– UMN lesion

Gait and Romberg Testing
• Romberg: Test of balance & co-ordination input
from multiple systems: proprioception, vestibular,
cerebellum
– Ask patient to stand still w/eyes closed
– If @ risk for falling, be in position to catch ‘em (i.e. behind
them) & get help
• Gait – pay attention to:
– initiation of activity
– arm, leg movement & position
– speed & balance
– have patient walk heel to toe
– heel walking
– toe walking
Example
– Gait after stroke:
http://meded.ucsd.edu/clinicalmed/walking.htm

Summary of Skills
□ Wash Hands
□ Cranial Nerves:
□ CN1 (Olfactory) Smell
□
CN2 (Optic) Visual acuity; Visual fields
□
CNs 2&3 (Optic, Occulomotor) Pupilary Response to light
□
CNs 3, 4 & 6 (Occulomotor, Trochlear, Abduscens) Extra-Occular
Movements
□ CN 5 (Trigeminal) Facial sensation; Muscles Mastication (clench
jaw, chew); Corneal reflex (w/CN 7)
□ CN 7 (Facial) Facial expression
□ CN 8 (Auditory) Hearing
□
CN 9, 10 (Glosopharyngeal, Vagus) Raise palate (“ahh”), gag
□ CN 11 (Spinal Accessory) Turn head against resistance, shrug
shoulders
□ CN 12 (Hypoglossal) Tongue
Continued
Time Target: < 15 minutes

Summary of Skills (cont)
□ Motor testing:
□ muscle bulk
□ tone
□ strength of major groups
□ Sensory testing - in distal lower & upper extremities:
□ pain/crude touch
□ proprioception
□ vibration
□ Reflexes
□ achilles
□ patellar
□ brachioradialis
□ biceps
□ triceps
□ Coordination (fingernose, heelshin, etc.)
□ Gait, Romberg
□ Wash Hands
Time Target: < 15 minutes

