
1
Pathology of the urinary system
The pathology of the kidney
Introduction:
Disease of the kidney are divided into four categories depending on which
component of the kidney is primarily affected; these are
a. Glomerular
b. Tubular
c. Interstitial
d. Vascular
This division is useful because:-
a. The early manifestations of each group of diseases tend to be distinctive
b. These groups differ in their pathogenesis for e.g. glomerular disease are often
immunologically mediated, whereas tubular and interstitial disorders are
more likely to be caused by toxic or infectious agents, however it should be
noted that
1.
The interdependence of renal components translated into that damage to
one component is almost always affects secondarily the others
2.
All form of chronic renal disease tend ultimately to damage all four
components of the kidney thus eventuates in chronic renal failure (end
stage kidney disease).
Glomerular diseases
:-
The glomerulus consist of an anastomosing network of capillaries invested by two
layers of epithelium; visceral and parietal . the visceral epithelium (podocytes) is an
intrinsic part of the capillary wall, whereas the parietal epithelium lines the
Bowmans space (urinary space), the cavity in which plasma ultrafiltrate first collects.
The glomerular capillary wall is the filtration unite and consists of the following
structures:-
1. A thin layer of fenestrated endothelial cells (each hole is about 100 nm in
diameter ).
2. Glomerular basement membrane (GBM), ultrastructurally made up of a thick,
dense central layer (lamina densa), and thinner, lucent peripheral layers
(lamina rara interna & externa)

2
3. The visceral epithelial cells (podocytes) that possess foot processes adherent
to the lamina rara externa of the basement membrane. Adjacent foot
processes are separated by 25- nm wide filtration slits bridged by a thin slit
diaphragm composed in largely of nephrin.
4. The entire glomerular tuft is supported by mesangial cells lying between the
capillaries. Basement membrane- like mechanical matrix forms a meshwork
through which the mesangial cells are scattered.
The glomerular basement membrane shows selective permeability, which is size
dependent and charge dependent. The major characteristics of glomerular
filtration are:
1. A high permeability to water and small solutes
2. Almost complete impermeability to molecules of the size and molecular
charge of albumin.
3. More permeability to cation than anions
The podocyte is decisive(important) to the glomerular barrier function by providing a
distal resistance to the flow of water and a barrier to the filtration of proteins. It is
also largely responsible for synthesis of GBM components
The pathogenesis of the glomerular diseases:-
Immune mechanisms (antibody – associated & cellular) underlie most primary and
many secondary glomerular diseases:
Circulating immune complex- mediated nephritis (type III hypersensitivity reactions)
With circulating immune complex- mediated disease, the glomerulus is an,, innocent
bystander,, because it is not responsible for their formation. The antigen in these
complexes may be:
a. Endogenous as in SLE or
b. Exogenous as in bacterial (streptococcal), viral (hepatitis B), parasitic
(plasmodium falciparum malaria), and spirocheatal ( Treponema Pallidum)
infections.
c. Unknown as often the case in membranous nephropathy.
The antigen- antibody complexes are trapped in the glomeruli, where they produce
injury mainly through the activation of complement and the recruitment of the
leukocytes. E.M reveals the immune complexes as electron denseGRANULAR
deposits in the glomerulus.
Cell mediated immune GN:-

3
T cell- mediated injury may account for some cases of GN in which either there are
no deposits of Ab or immune complexes or the deposits do not correlate with the
severity of damage
Mediators of immune injury:-
A major pathway of antibody initiated injury is activation of the complement that
lead to generation of chemotactic agents (mainlyC5a) and thus recruitment of the
neutrophils and monocytes . neutrophils in turn release.
1. Proteases, which cause GBM degradation
2. Oxygen- derived free radicals, which cause cell damage and
3. Arachidonic acid metabolites, which contribute to reduction in GFR.
In some cases however complement – dependent (but not neutrophil- dependent)
injury occurs through the effect of the C5-C9 lytic component (membrane attack
complex) of complement which causes
1. Epithelial cell detachment and
2. Stimulation of the mesangial and epithelial cells to secrete various mediators
of cell injury.
3. Up- regulation of transforming growth factor-β (TGF- β) receptors on
podocytes; TGF-β stimulates synthesis of extraxellular matrix, thus giving rise
to altered GBM composition and thickening
Nephritis caused by in situ immune complexes:-
Antibodies in this form of injury react directly with planted antigens in the
glomerulus. The best –characterized disease in this group is anti-GBM antibodies GN
where antibodies are directed against fixed antigens in the GBM.
It results from the formation of autoantibodies directed against the GBM.
Deposition of these antibodies creates a linear pattern of staining when visualized by
I.F.M . this is in contrast with granular pattern described for other forms of immune
complex-mediated nephritis. Sometimes the anti- GBM antibodies cross react with
the basement membranes of the lung alveoli, result in combined lung and kidney
lesions (Goodpasture syndrome).
Planted antigens also include DNA bacterial products, aggregated IgG which deposit
in the mesangium because of their size. Most of these planted Ags induce a granular
pattern of immunoglobulin deposition as seen by I.F.M
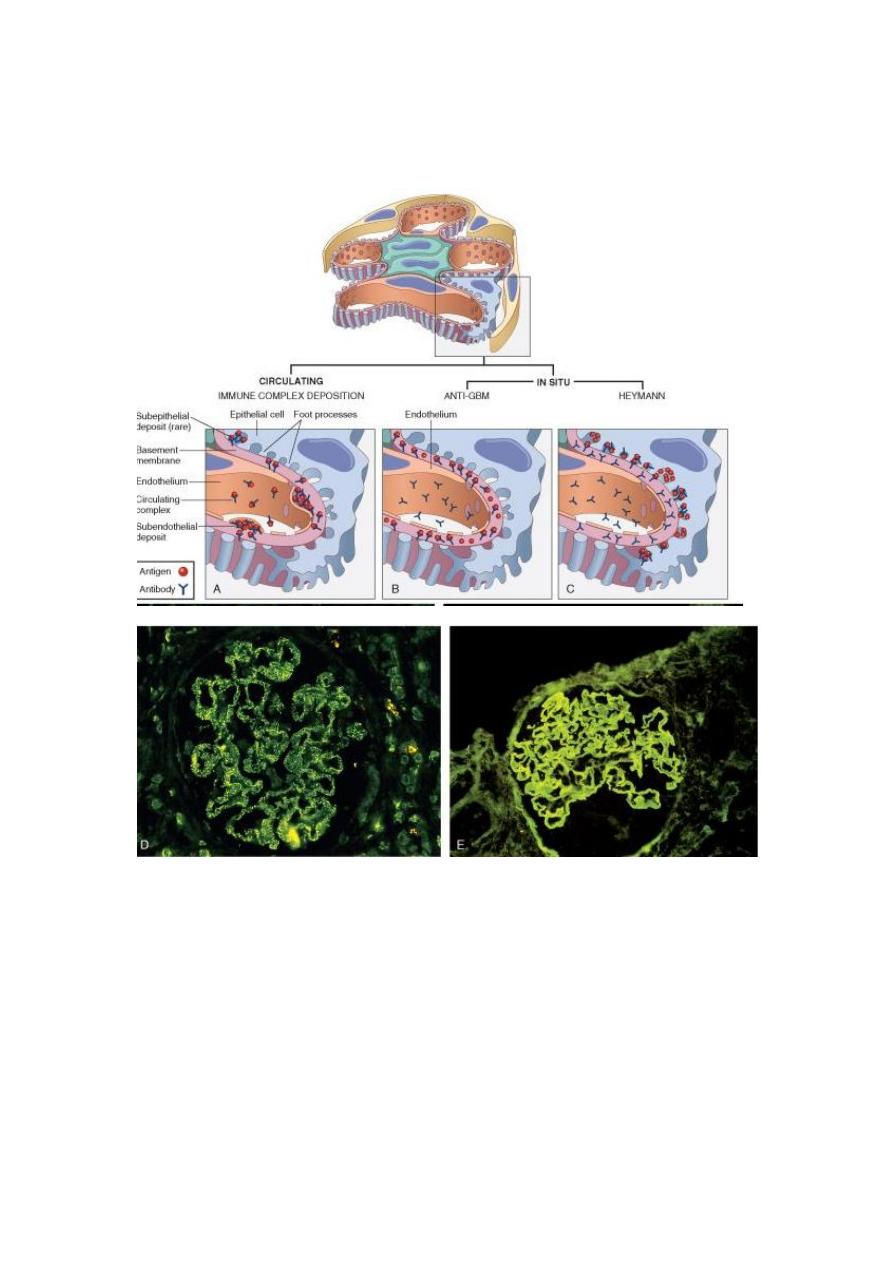
4
FIGURE 20-4 Antibody-mediated glomerular injury can result either from the
deposition of circulating immune complexes (A) or, more commonly, from in situ
formation of complexes exemplified by anti-GBM disease (B) or Heymann nephritis
(C). D and E, Two patterns of deposition of immune complexes as seen by
immunofluorescence microscopy: granular, characteristic of circulating and in situ
immune complex nephritis (D), and linear, characteristic of classic anti-GBM disease
(E).
The nephrotic syndrome
:-
This refers to a clinical complex that is includes:-

5
1. Massive proteinuria ( daily protein loss of 3.5 gm or more in adults
2. Hypoalbuminemia ( plasma albumin level less than 3 gm)
3. Generalized edema
4. Hyperlipidemia and lipiduria
The initial event is the derangement of the capillary walls that leads to increased
permeability of plasma protein into the glomerular filtrate. With long standing or
extremely heavy proteinuria, serum albumin is decreased resulting in
hypoalbuminemia.
The generalized edema is in turn, a consequence of the drop in the plasma colloid
osmotic pressure as a result of hypoalbuminemia and retention of salt and water by
the kidney.
As the fluid escape from the vascular tree into the tissues, there is concomitant drop
in plasma volume, with diminished glomerular filtration. Compensatory secretion of
aldosterone along with the reduced GFR and reduction of secretion of natriuretic
peptides, promotes retention salt and water by the kidneys, thus further aggravating
the edema. By repetition of this chain of events, generalized edema (anasarca) may
develop.
It is possible that hypoalbuminemia triggers increased synthesis of lipoproteins in
the liver and thus hyperlipidemia. the lipiduria reflects the increased permeability of
the GBM to lipoproteins.
The relative frequencies of the several causes of the nephrotic syndrome is almost
always caused by a primary kidney disease, whereas among adults it is often due to
renal manifestations of a systemic disease. The most frequent systemic causes of the
nephrotic syndrome in adults are (DM, amyloidosis, SLE)
The most primary glomerular lesions that lead to the nephrotic syndrome are:
1. Focal and segmental glomeruloscrelrosis (FSGS), which is more important in
adult
2. Minimal changes disease (MCD), which is more important in children.
3. Membranous nephropathy
4. Membanoproliferative GN
Minimal change disease (MCD) (lipoid nephrosis):-
This is the most frequent cause of nephrotic syndrome in children mostly between
ages 1 and 7 years (65%). The glomeruli have normal appearance under L.M.
however E.M. shows diffuse effacement of podocyte damage. The cells of the

6
proximal convoluted tubules are often heavily loaded with protein droplets and
lipids secondary to tubular reabsorption of the leaking lipoproteins.
The renal function is preserved in most individual . the protein loss is confined to the
smaller serum proteins, chiefly albumin (selective proteinuria). The prognosis in
children with the disorder is generally good, more than 90% of cases respond to a
short course of corticosteroid therapy.
Focal and segmental glomerulosclerosis:-
Is characterized histologically by sclerosis (fibrosis) affecting some but not all the
glomeruli (focal) and involving only segments of each glomerulus (segmental).FSGS is
either primary or secondary. The former is the common cause of nephrotic
syndrome in adults (30%) and frequent cause in children (10%). The secondary form
is seen with :
1. HIV immunodeficiency or heroin abuse (HIV nephropathy , heroin
nephropathy)
2. IgA nephropathy
3. Maladaptation after nephron loss
4. Mutation affecting cytoskeletal proteins of podocytes (e.g. nephrin)
(inherited form).
Unlike MCD there is higher incidence of hematuria and hypertension; the proteinuria
is nonselective and the response to the corticosteroid therapy is poor. At least 50%
of individuals with FSGS develop end stage renal failure with 20 years of diagnosis.
The pathogenesis of primary FSGS is unknown.
As with MCD, permeability – increasing factors produced by lymphocytes have been
proposed. The entrapment of plasma proteins and lipids occur in foci of injury where
the sclerosis occur .
FSGS initially affects focally the juxtamedullary glomeruli. With progression
eventually all level of the cortex are affected.
The affected segment of the glomerulus shows increased mesangial matrix ,
obliterated capillary lumens and deposition of the hyaline masses . in time
progression of the disease lead to global sclerosis of the glomeruli with secondary
tubular atrophy and interstitial fibrosis. About 50% of individuals suffer renal failure
after 10 years.
Membranous nephropathy (membranous glomerulonephritis, MGN):-

7
This slowly progressive disease most commonly in adults 30 -50 years of age the
disease is of idiopathic (primary in about 85%) of cases. In the remainder it may be
secondary to other disorders, including :-
1. Infections(chronic hepatitis B, syphilis, malaria, schistosomiasis)
2. Malignancy especially lung , colonic carcinoma and melanoma
3. Autoimmune disease e.g. SLE
4. Exposure to inorganic salts (gold, mercury)
5. Drugs (penicillamin, captopril, NSAID)
MGN is a chronic immune complex nephritis, most idiopathic form are considered
autoimmune diseases caused by antibodies to renal GBM autoantigen. There seem
to be a direct action of the C5b-C9 (the membrane attack complex) on the podocytes
and mesangial cells, inducing them to liberates protease and oxidants that can cause
the damage .
The basic changecs microscopically is the diffuse thickening of the GBM. By E.M. this
thickening is caused by subepithelial deposits that are separated from each other by
small spike like protrusions of GBM matrix (spike and dome pattern ); these can be
highlighted by silver stains. With progression these spikes close over the deposits, to
incorporate them into the GMB.
Podocytes show effacement of foot processes. Eventually the glomeruli become
gradually sclerosed.
IFM shows typical graunular depositis of immunoglobulin and complement along
the GBM nonselective, involving globulins and albumin molecule .
overall only 40% suffer progressive disease terminating in renal failure after 2- 20
years.
Membranoproliferative glomerulonephritis:-
This is manifested histologically not only by GBM thickening but also by proliferation
of the glomerular cells.
It account for up to 10% of cases of primary nephrotic syndrome in children and
adults .
some individual present only with hematuria or subnephrotic proteinuria; other
have combined nephrotic-nephritic picture.
Two major types of MPGN (I and II) are recognized; type I is far more common (80%
of cases). Different pathogenic mechanisms are involved in the development of type

8
I and type II disease . most cases of type I MPGN seem to be caused by circulating
immunocomplexes. But the inciting antigen is not known (primary); it also occur as a
secondary form in association of hepatitis B and C antigenemia ,SLE, and extra renal
infections.
The fundamental abnormality in type II appears to be excessive complement
activation .
by light microscopy both types of MPGN are similar. The glomeruli are large with an
accentuated lobular appearance, and proliferation of mesangial and endothelial cells
as well as leukocytic infiltration.
The GBM is thickened and the glomerular capillary wall often shows a double
contour or ''tram track'' appearance especially evident in silver or periodic acid Schiff
(PAS) stains. This is caused by ''splitting of the GBM '' due to inclusion(insertion)
within it of processes of mesangial and inflammatory cells . type I AND type II have
different ultrastructural and I.F.M features.
The prognosis of MPGN is generally poor in that 40 % of the cases progressed to end
stage renal failure. Type II MPGN (also caused dense- deposit disease ) has a worse
prognosis.
The nephritic syndrome
:-
This is a clinical complex, usually of acute onset characterized by
1. Hematuria
2. Oliguria with azotemia
3. Hypertension
The lesions that cause nephritic syndrome have in common proliferation of the cells
within the glomeruli, accompanied by leukocytic infiltration.
This inflammatory reaction injures the capillary walls permitting escape of the red
cell into the urine and induces hemodynamic changes that lead to reduction in the
GFR .
the reduced GFR is manifested clinically by oliguria, fluid retention, and azotemia.
Hypertension is the result of both the fliud retention and excessive renin release.
The acute nephritic syndrome may be secondary to systemic disorders such as SLE
or it may be the result of primary glomerular disease e.g. acute postinfectious GN.

9
Acute postinfectious (post streptococcal) GN :-
This is typically associated with streptococcal infection, but other infectious agents
may be responsible. The latter include certain pneumococcal and staphylococcal
infections, as well as common viral diseases such as mumps, measles, chichenpox
and hepatitis B and C .
The classic case of PSGN develops in children 1-4 weeks after recovery from
nephritogenic ''strain of β- hemolytic group A streptococcal infection usually of the
pharynx or skin.
Immune complex deposition is involved in the pathogenesis.
The relavent Ag are probably streptococcal proteins. Serum complement level are
low and serum anti streptolysin O antibodies titers are elevated.
Characteristically the histology shows a uniform increased cellularity of the
glomerular tufts . that affect nearly all glomeruli. This increases cellularity is caused
both by proliferation and swelling of both endothelial and mesangial cells as well as
by a neutrophilic and monocytic infiltrate .
E.M show subepithelial humps.
IFM display these immune complexes as scattered granular deposits of IGg and
complement within the capillary walls.
Recovery occur in most children . (conversely up to 50% of adult develop end stage
renal failure .
IgA nephropathy (Berger disease)
:-
Usually affects children and young adults as episodes of gross hematuria occurring
within 1 to 2 days of nonspecific upper respiratory tract infections to last several days
and then subsides only to recur every few months.
IgA nephropathy is the most common cause of recurrent microscopically and gross
hematuria and is the most common glomerular disease revealed by renal biopsies
world wide .
the pathogenic hallmark is the deposition of the IgA in the mesangium. IgA may be
viewed as a localized renal variant of Henoch – Schonlein purpura, which is also
characterized by IgA deposition in the masangium but it is a systemic syndrome
characterized by purpuric rash, abdominal pain and arithritis. Microscopically, the
glomeruli may be normal or show one of the following:

10
1. Focal proliferative GN
2. Diffuse mesangioproliferative GN
3. Crescentic GN (rare)
The characteristic IFM picture is of mesangial deposition of IgA. Electron microscopy
shows mesangial electron – dense deposits.
Serum IgA is increased in 50% of patients due to its increased production in the
marrow presumably in response to respiratory or GIT exposure to viruses, bacteria,
or food proteins.
The deposition of IgA and IgA- immune complexes in the mesangium activate the
alternative complement pathway and initiate glomerular injury. Slow progression to
chronic renal failure occurs in up to 50% of cases.
Rapidly progressive (Crescent) glomerulonephritis (RPGN; Cr GN):-
This is a clinical syndrome associated, irrespective of the etiology, with glomerular
crescents; these are produce by proliferation of the parietal epithelial cells
associated with infiltration by monocytes and macrophages. Cr GN is characterized
clinically by:-
1. Rapidly progressive loss of renal function
2. Nephritic syndrome AND Severe oliguria (often)
3. Death from renal failure within weeks to months (if untreated)
A practical classification divide Cr GN into three groups on the basis of
immunoglobuline findings. In each group the disease may associated with a known
disorder or it may be idiopathic.
Type I (anti-GBM antibody):
Idiopathic
Goodpasture syndrome
This group is characterized by linear IgG deposits along the GBM. In some of these
individuals the anti-GBM antibodies also bind to alveolar capillary basement
membranes to produce the clinical picture of pulmonary hemorrhage associated
with renal failure ( Goodpasture syndrome). In idiopathic cases the renal
involvement occur in the absence of pulmonary disease. Anti GBM antibodies are
present in the serum and are helpful in diagnosis.
IFM is characteristics with strong linear staining of deposited IgG and C3 along the
GBM; these deposits are not visualized by E.M

11
Type II (immune complex):-
1. Idiopathic
2. Postinfectious
3. SLE
4. Henoch –Schonlien purpura/ IgA nephropathy
In all of these cases, IFM shows the characteristic granular pattern of staining of the
GBM and or mesangium for immunoglobulin and or complement.
Type III (pauci-immune) ANCA associated:-
Idiopathic
Wegener granulomatosis
Microscopic angitis
This group is defined by the lack morphologically of both anti-GBM antibodies and
immune complexes deposition. Most of these individuals have antinutrophil
cytoplasmic antibodies (ANCA) in the serum.
The latter have a role in some vasculitidis ,therefore in some cases type there is a
component of a systemic vasculitis. In some idiopathic form the disease is limited to
the kidney. The uninvolved segments of the glomeruli appear normal .
IF studies for immunoglobulin and complement are negative (cf of type I and II) and
there are no ultrastructural deposits.
The onset of RPGN is much like that of the nephritic syndrome. proteinuria
sometimes approaching nephrotic range may occur.
The prognosis can be related to the number of crescents; those with crescents in less
than 80% of the glomeruli have a better prognosis than those with higher
percentage of crescents.
Chronic glomerulonephritis:-
Is one of the outcomes of the various glomerular diseases already discussed. It is an
important cause of end stage renal disease.
Among all individuals who require chronic hemodialysis or renal transplantation, 30-
50% have the diagnosis of chronic GN. By the time chronic GN is discovered, the
glomerular changes are so advanced that it is difficult to detect the nature of the
original lesion.

12
Classically the kidneys are symmetrically contracted with red brown surface.
Microscopically the feature common to all cases is advanced scaring of the glomeruli.
Sometimes to in the point of complete sclerosis.
There is relentless progression to uremia and death. The rate of the progression is
extremely variable. Renal dialysis and kidney transplantation alter this course and
allow long term survival.
Tubulointerstitial diseases:-
Most form of tubular diseases also involve the interstitium , so the two are discuss
together. Under this heading are two categories:-
1. Inflammatory involvement of the tubules and the interstitium (tubule-
interstitial nephritis)
2. Ischemic or toxic tubular necrosis (ATN) leading to acute renal failure.
Tubulointerstitial nephritis (TIN):- is a group of inflammatory disease of the kidneys
primarily involve the interstitium and tubules. The glomeruli are spared or affected
late in the course . TIN is subdivided into:-
1. Bacterial TIN : the renal pelvis is prominently involved (pyelonephritis)
2. Nonbacterial TIN these include tubular injury resulting from drugs, metabolic
disorders (hypokalemia), physical injury (irradiation), viral infection, immune
reactions.
Pyelonephritis:- this divided into acute and chronic form.
Acute pyelonephritis:- is a common bacterial suppurative inflammation of the kidney
and the renal pelvis, and an important manifestation of the UTI . the great majority
of cases of pyelonephritis are associated with lower UTI (cystitis, prostitis, urethritis).
Ecoli. Is by far the most common offender. Other important organisms are proteus ,
kelbsiela, enterobacter and pseudomonas. These are usually associated with
recurrent infections, especially due to urinary tract manipulations or congenital or
acquired anomalies
Pathogenesis:-
Bacteria can reach the kidneys either through the blood stream
(hematogenous)(descending infection) or from the lower urinary tract (ascending
infection). The former is exemplified by acute pyelonephritis complicating septicemia
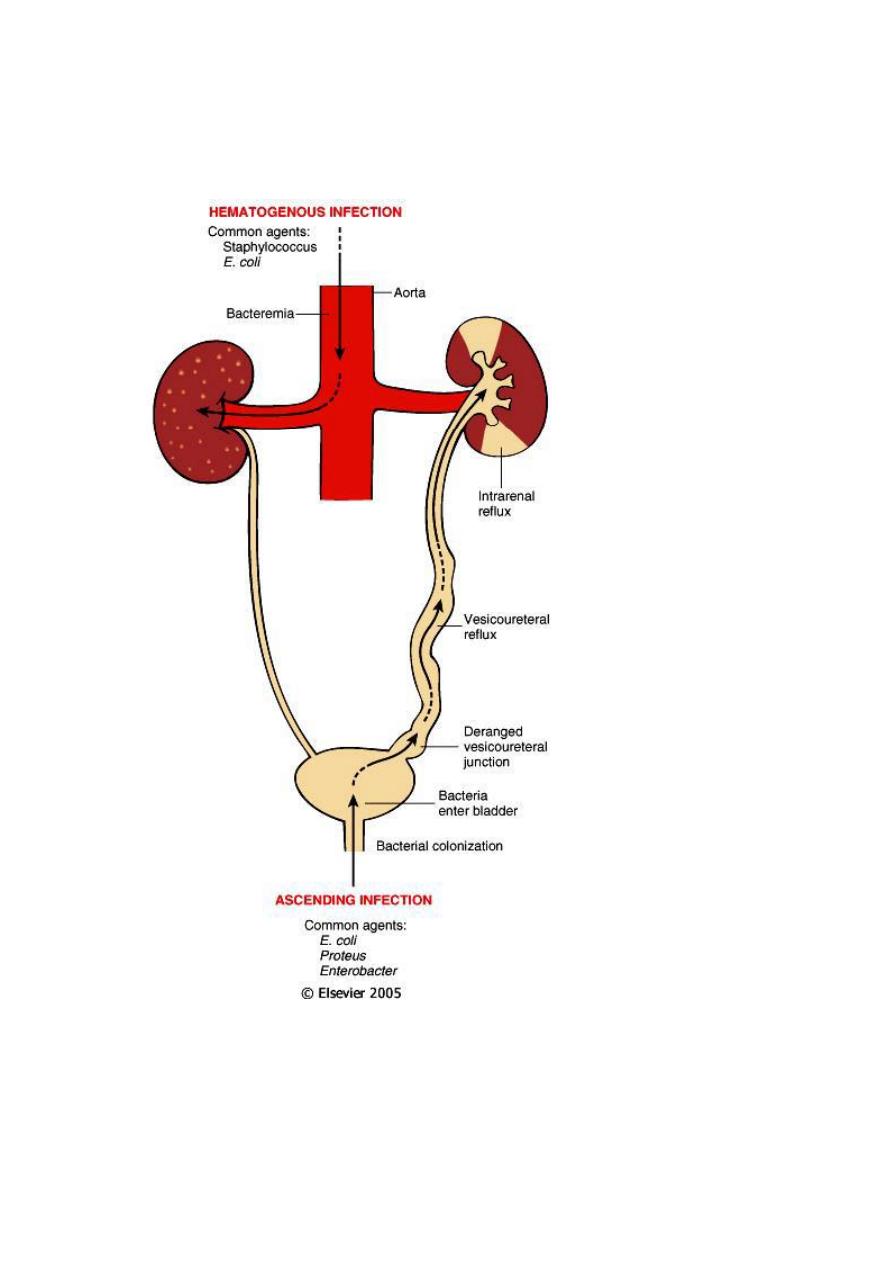
13
or infective endocarditis. Ascending infection from the lower urinary tract is the
most common & is an important rout by which bacteria reach the kidney. The
evolution of acute pyelonephritis occur through the following steps:
1. Bacterial adhesion to urethral urothelium is influenced by genetically
determined propertitis of both urothelium and the offending bacterial
facilitate
2. Gaining access to the bladder is by growth expansion of the colonies and by
moving against the urine out flow, the latter is overcome by urethral

14
instrumentation including catheterization and cystoscopy. In the absence of
instrumentation, UTI most commonly affects females because of factors that
facilitate entry of bacteria to the bladder these are:
a) The close proximity of the urethrato the enteric bacteria loaded
rectum favoring colonization
b) The short urethra
c) Trauma to the urethra during sexual intercourse (honeymoon cystitis).
3. Outflow obstruction: normally bladder urine is sterile as a result of the
antimicrobial properties of the bladder mucosa and the flushing action of
periodic voiding of urine. With outflow obstruction or bladder dysfunction,
these natural defenses are overwhelmed, setting the stage for the UTI .
obstruction at the level of the urinary bladder result in incomplete emptying
and increase residual volume of the urine . in the presence of the stasis ,
bacteria introduce into the bladder can multiply freely , without being
flushed out or destroyed by the bladder mucosa. From the contaminated
bladder urine , the bacteria ascend along the ureter to infect the renal pelvis
and paranchyma . thus UTI is also frequently in DM because of the increased
the susceptibility to infection and neurogenic bladder which in turn
predisposes to urine stasis
4. Vesicoureteral reflux (VUR):- incompetence of the vesicouretral orifice is
required to allow bacterial ascent along the ureter and then into the pelvis .
the normal ureteral insertion into the bladder is a competent one way valve
that prevent retrograde flow of urine , especially during micturition, when
the intravesical pressure rises. An incompetent vesicoureteral orifice allow
the reflux of the bladder urine into the ureter. This is termed vesicoureteral
reflux (VUR). This condition is present in 40% of young children with UTI and
is usually a congenital defect. VUR can also be acquired in individual with
flaccid bladder resulting from spinal cord injury and with neurogenic bladder
dysfunction secondary to DM.
the effect of VUR is similar to that of an obstruction in that after voiding
there is residual urine in the urinary tract, which favors bacterial growth .
furthermore, VUR affords a ready mechanism by which the infected bladder
urine can be propelled up to the renal pelvis and father into the renal
parenchyma through open ducts at the tips of the papillae (intrarenal reflux).
Gross features of acute pyelonephritis:-
one or both kidneys may be involved. The affected kidney may be normal
in size or enlarged.
Characteristically ,discrete, yellowish raised abscesses are grossly
apparent on the renal surface. They are variably scaterd and may
coalesce to form a single large abscess.

15
When obstruction is prominent , the pus may fill the renal pelvis, calyces
and ureter producing pyonephrosis
microscopic fearures:-
The characteristic features of acute pyelonephritis is suppurative necrosis
with renal parenchyma. Both the tubules and interstitium are infiltrated
Large numbers of intratubular neutrophils frequently extending into the
collecting ducts giving rise to the characteristic white cell cast found in the
urine
Typically, the glomeruli are not affected.
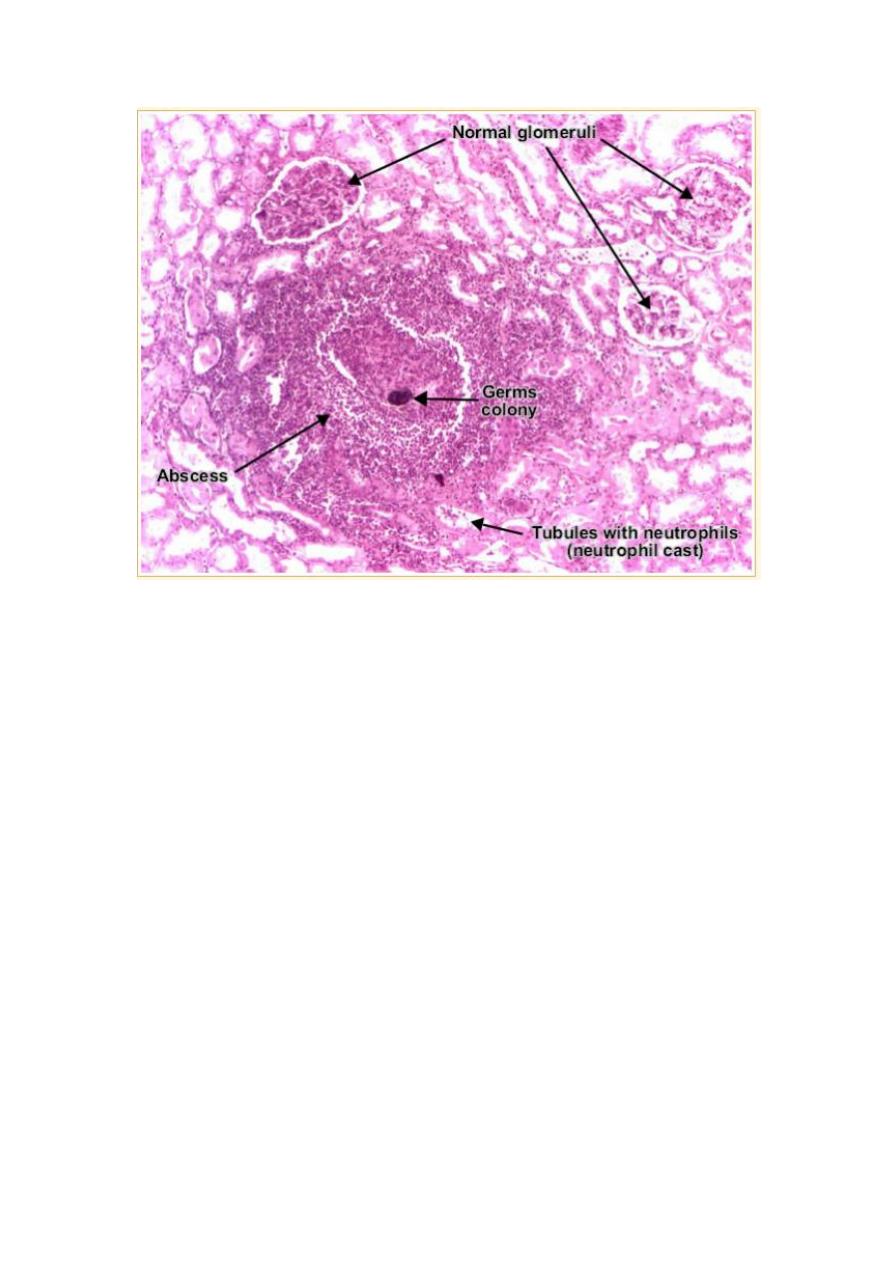
16
Papillary necrosis(necrotizing papillitis):-
This is an infrequent form of pyelonephritis, which may be encountered:
1.
In DM
2.
With significant urinary tract obstruction
3.
Chronic interstitial nephritis associated with analgesic abuse.
This lesion consist of ischemic and suppurative necrosis of the renal papillae (tip of
the renal pyramids). The pathognomic gross features is sharply defined gray- white
to yellow necrosis of the apical two- thirds of the pyramids . the involvement range
from one to all papillae. Microscopically, the papillae show characteristic coagulative
necrosis with surrounding neutrophilic infilteration
Chronic pyelonephritis (CPN) and reflux nephropathy:-
For the pathological diagnosis of the CPN two criteria must be present
1) Grossly visible scaring deformity of the pelvicalyceal system
2) Microscopic predominance of interstitial inflammation and fibrosis
CPN is an important cause of chronic renal failure . it can be divided into two forms.
1) Chronic obstructive pyelonephritis: recurrent infections superimposed on
obstructive lesions lead to recurrent bouts of renal inflammation and scaring,

17
which eventually cause chronic pyelonephritis. The disease can be bilateral as
with congenital anomalies of the urethra (posterior urethral valves), or
unilateral such as occur with calculi and unilateral obstructive lesions of the
ureter
2) Chronic reflux –associated pyelonephritis is the more common form and
results from superimposition of a UTI on congenital vesicouretral reflux and
intrarenal reflux. Reflux may be unilateral or bilateral; , thus, the resultant
renal damage is either unilateral or bilateral
Gross features:-
One or both kidneys may be involved, either diffusely or in patches, even
when involvement is bilateral , the kidneys are not equally damaged and
therefore are not equally contracted kidneys
The hallmark of CPN is scaring involving the pelvis & or calyces leading to
papillary blunting and marked calyceal deformities
Microscopic features:-
These are largely non- diagnostic since similar alteration may be seen with
other tubulointerstitial disorders such as analgesic nephropathy.
The parenchyma shows the following features.
-interstitial fibrosis with infiltration by lymphocytes, plasma cells, and
sometimes neutrophils
-dilation or contraction of tubules with atrophic lining epithelium. Many of
the dilated tubules contain pink to blue colloid – like casts, the overall
appearance is reminiscent of thyroid tissue , hence the descriptive term
thyroidization.
Chronic inflammation with fibrosis involving the pelvi-calyceal mucosa and
wall. This is an important feature that is used in the differentiation from
other conditions give otherwise similar parenchymal changes.
vascular changes of benign arterioseclerosis caused by the frequently
associated HT.
although glomeruli may be normal some are sclerosed (glomerulosclerosis).
Such changes represent maladaptive changes secondary to nephron loss.
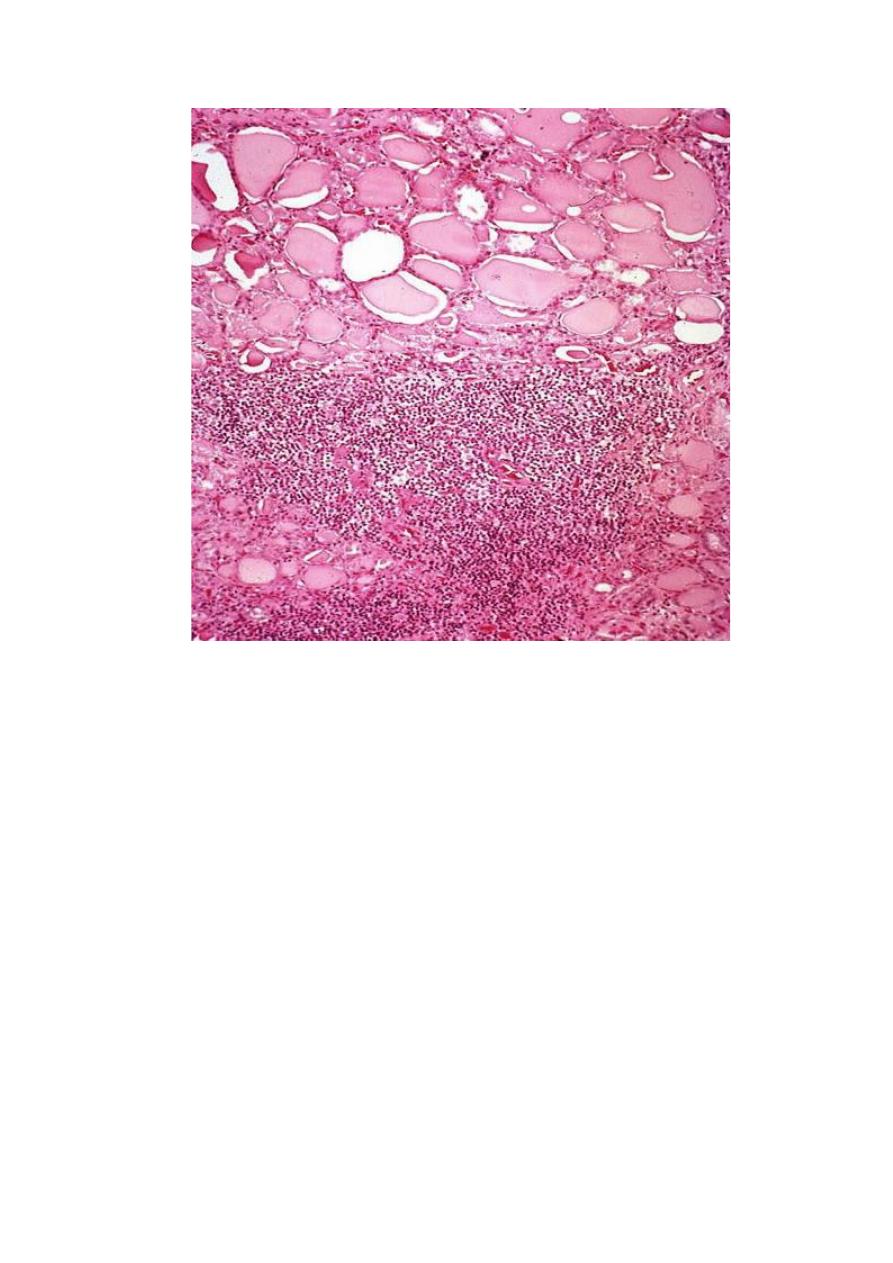
18
Absence of significant bacteriuria should not rule out CPN . if the disease is
bilateral and progressive , tubular dysfunction occur with loss of
concentrating ability, manifested by polyuria and necturia. Some persons
with CPN or reflux nephropathy ultimately develop glomerular lesion of
global sclerosis and secondary FSGN. These are associated with proteinuria
and eventually contribute to progressive chronic renal failure.
Drug –induced interstitial nephritis:-
Drugs are important cause of renal injury. These are two form of DITN:
1. Acute DIN:- this is most frequently occurs with such drugs as methicillin,
ampicillin, rifampicin, thiazide, diuretics, NSAID, ,phenindion and cimeditine.
Most likely the drugs act as haptens that bind to a cytoblasmic or
extracellular component of the secreting tubular cells and become
immunogenic. The resultant tubulointerstitial injury is either caused by
IgE,(type I) or cell mediated (type IV) immune reactions to tubular cells. The

19
interstitium show infiltration by principally lymphocytes ,macrophages but
eosinophils and neutrophils may be present .
with some drugs (methicillin, thiazides, rifampin), interstitial non necrotizing
granulomas with giant cells may be seen .
the glomeruli are normal.NSAID may cause membranous GN-like reaction
associated with nephrotic syndrome.
It is important to recognize drug-induce renal damage, because withdrawal of
the offending drug is followed by recovery.
2. Analgesic nephropathy:-with intake of large quantities of analgesics, patients
may develop chronic interstitial nephritis, often associated with renal
papillary necrosis.
Most people who develop this nehropathy consume mixtures containing
some combination of aspirin, paracetamole, caffeine and codeine for long
periods.
Papillary necrosis is the initial event, and the interstitial nephritis in the
overlying renal paranchyma is a secondary phenomenon .
cessation of analgesic intake may stabilized or even improve renal function.
A complication of analgesic abuse is the increased incidence of transitional
cell carcinoma of the renal pelvis or bladder in persons who survive with renal
failure .
Acute tubular necrosis (ATN):-
This is a clinicopathologic entity characterized acute renal failure due to necrosis of
tubular epithelial cells. It is the most common cause of acute renal failure. ATN is a
reversible renal lesion that arises in clinical setting that have in common a period of
inadequate blood flow to the peripheral organs, often in the settings of marked
hypotension and shock. The pattern of ATN associated with shock is called ischemic
ATN. Hemolytic crises including mismatched blood transfusions and myoglobiuria
also produce a picture resembling ischemic ATN.
A second pattern called nephrotoxic ATN, is caused by a variety of poisons, including
heavy metals (e.g. mercury), organic solvents (CCL4) and drugs such as gentamycin
and other antibiotic and radiographic contrast agents.
Pathogenesis:-
The decisive(important) events in both ischemic and nephrotoxic ATN are believed
to be
1. Tubular injury and
2. Severe disturbances in blood flow to tubular cells
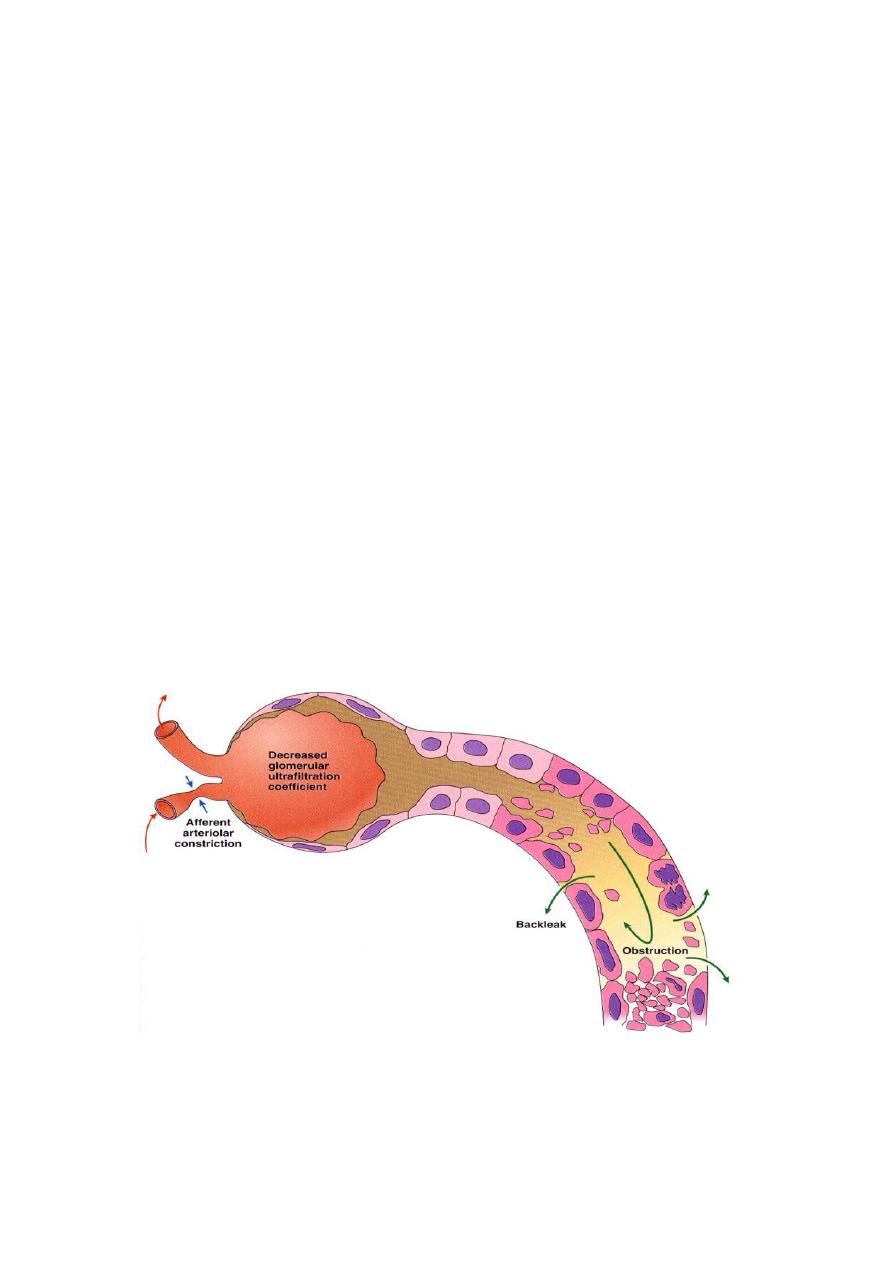
20
3. Tubular epithelial cells are sensitive to both anoxia and toxins.
4. Toxic injury eventuates in decreased Na reabsorption by proximal tubules
and hence increased sodium delivery to distal tubules. The latter, through a
tubule-glomerular feedback system , contributes to vasoconstriction and thus
ischemia.
5. The debris result from shedding of tubular cells results can block urine
outflow and eventually increase intratubular pressure, thereby decreasing
GFR.
6. Additionally, fluid from the damaged tubules could leaked into the
nterstitium resulting in increased the interstitial pressure and collapsed of
the tubules
7. Ischemic tubular cells also express chemokines, cytokines and adhesion
molecules that recruit and immobilized leukocytes that can participate in
tissue injury
8. Ischemic renal injury is also characterized by severe hemodynamic alterations
that cause reduce GFR. The major one is intrarenal vasoconstriction, which
result in both reduced glomerular plasma flow and reduced oxygen delivery
to the functionally important tubules in the outer medulla
9. Vasoconstriction is mediated by sublethal endothelial injury, leading to
increased release of the endothelial vasoconstrictor endothelin and decrease
production of vasodilatory nitric oxide and prostaglandins
21
Pathological features:
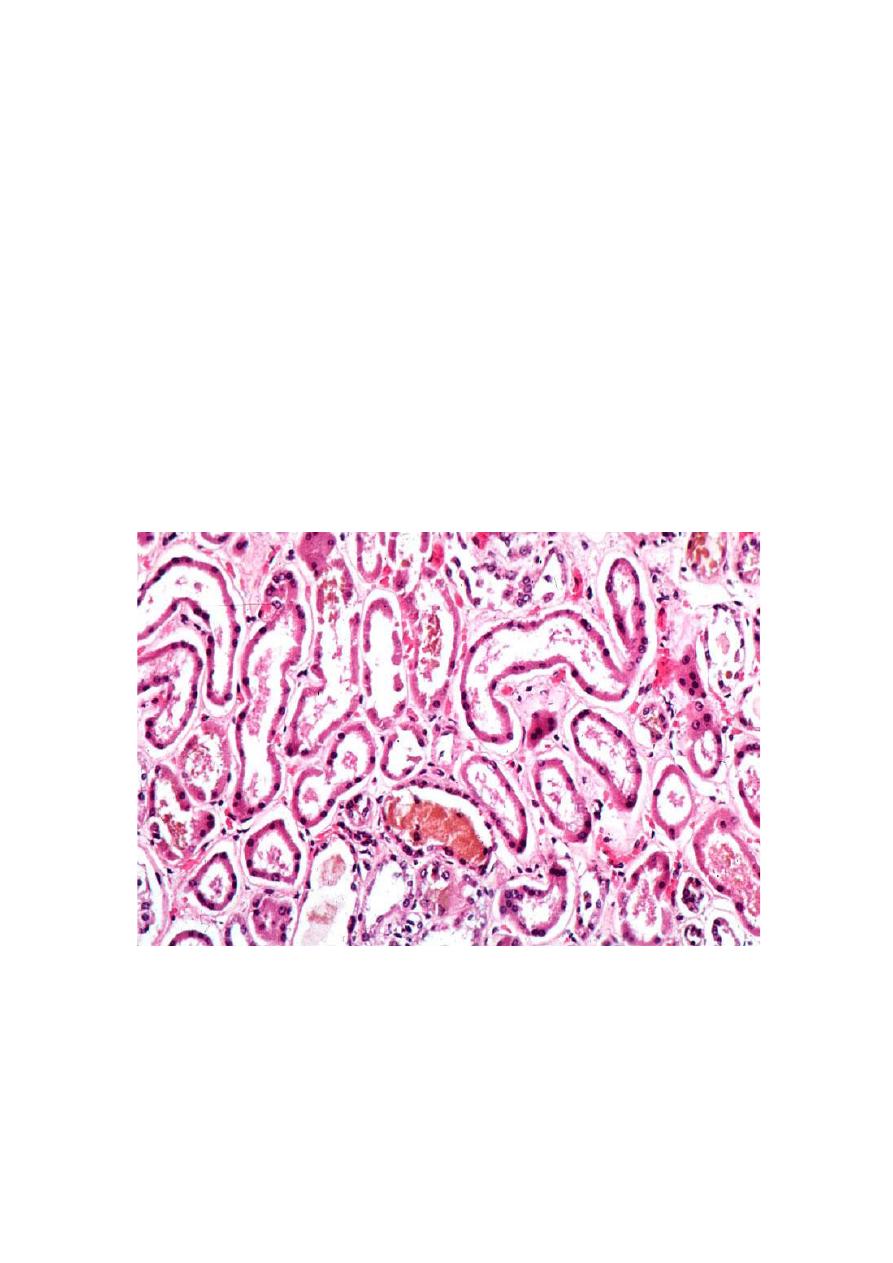
Ischemic ATN is charectarized by :-
1. Necrosis of the short segments mostly of the proximal tubule, thus necrosis
may be missed in biopsy samples
2. Frequently a variety of tubular injuries are noted in the epithelial cells of the
proximal convoluted tubules e.g. brush border attenuation , blebbing and
sloughing , vacuolization and detachment of tubular cells into urine
3. Presence of proteinaceous cast in the distal tubules and collecting ducts. They
consist of Tamm-Horsfall protein (secreted normally by tubular epithelium)
along with Hb and other plasma proteins
4. When crush injuries have produced ATN, the casts are composed of
myoglobin.
5. The interstitium usually show generalized edema along with a mild
inflammatory infiltrate consisting of polymorphonuclear leukocytes,
lymphocytes and plasma cells.
Toxic ATN:-
1. The microscopic picture is basically similar with some diffrences, necrosis is
more diffuse but again most prominent in the proximal tubule, and the
tubular basement membranes are generally spared
2. If the patient survive for a week, epithelial regeneration becomes apparent in
the form of a low cuboidal epithelial covering and mitotic activity in the
persisting tubular epithelial cells.

22
3. Except where the basement membrane is destroyed, regeneration is total
complete
Diseases of renal blood vessels :-
Changes affecting blood vessels are both frequent and important for the
following reasons:-
1. The renal vasculture is secondarily involvesd in almost diseases of
the kidney
2. Various form of systemic arteritis also involved blood vessels and
such involvement is secondarily important
3. The kiney is initimately involved in the pathogenesis of both
essential and secondary HT
Benign nephrosclerosis (BNS):-
Some degree of BNS is present in many of those older than 60 years of age.
The frequency and severity of the lesion are increased at any age when HT &DM is
present .
it is not clear wheather BNS is a cause of HT or conversely, HT just accelerates an
age related vascular seclerosis.
Howevere many renal diseases cause HT which in turn associated with BNS . thus
this renal lesion is often seen superimposed on other primary kidney diseases
Gross features:-
The kidneys are symmetrically shrunken with diffuse fine granularity of the surface
Microscopic features :-
The basic changes are hyaline thickening of the walls of the small arteries and
arterioles (hyaline arteriosclerosis). This appears as a homogenous pink
hyaline thickening that reduce the lumen
The narrowing of the lumen result in markedly decreased blood flow through
the affected vessels and thus producing ischemic atrophy of all structures of
the kidney.
In advance cases the glomeruli become globally seclerosed . diffuse tubular
atrophy and interstitial fibrosis are often present.
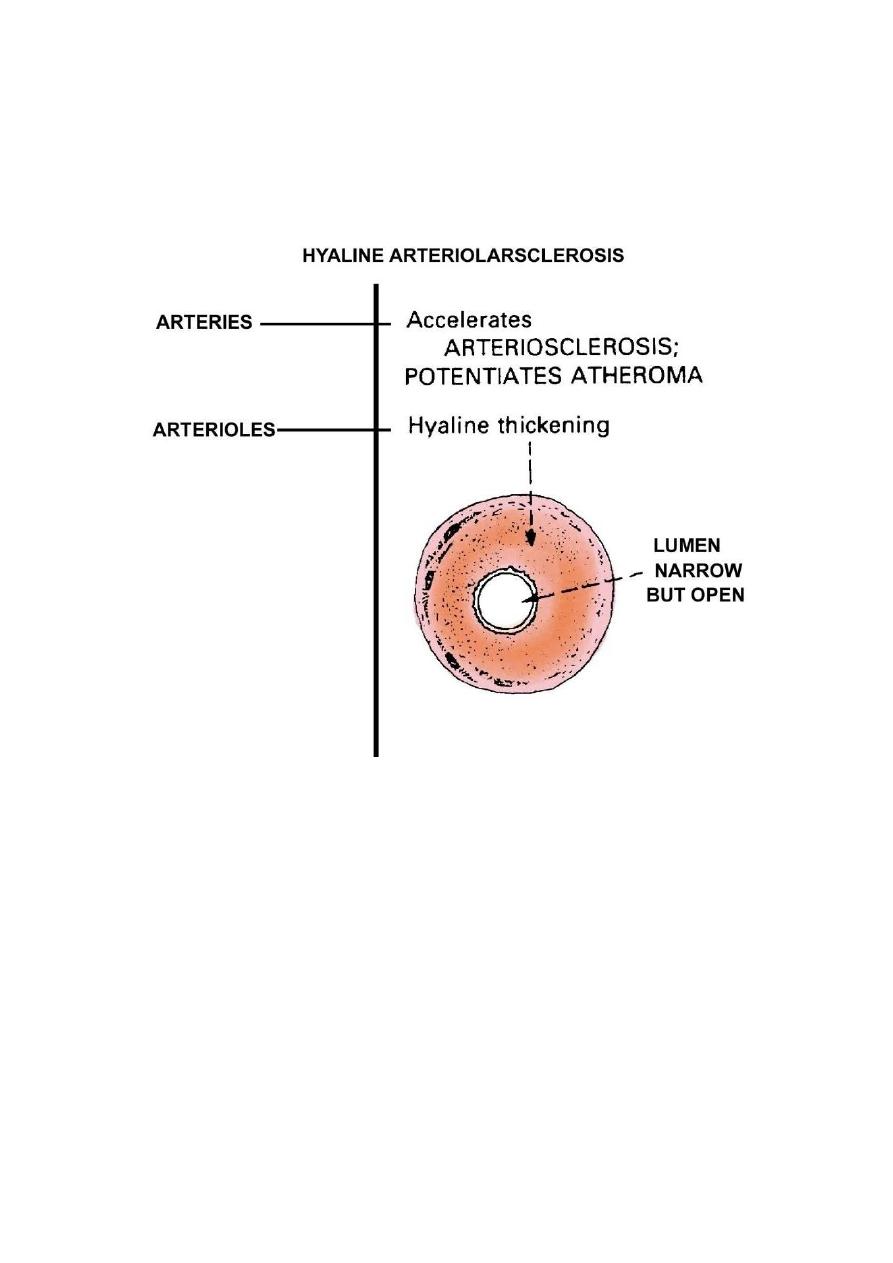
23
BNS rarely causes severe damage to the kidney . however all person with this
lesion usually show some functional impairment
Malignant nephroseclerosis:-
Malignant HT occur in only about 5% of hypertensive pateints. It may occur de novo
or suddenly complicates mild HT
Pathogenesis
The following sequence of event is suggested
1. Initially there is renal arteriolar vascular damage mostly from long standing
benign HT. the result is increased permeability of the small vessels to
fibrinogen and other plasma proteins, endothelial cell injury and platelets
deposition
2. This lead to occurrence of fibriniod necrosis of the arterioles and small
arteries with thrombosis

24
3. Platelet derived and other growth factors cause intimal smooth muscle
hyperplasia
4. With severe involvement of the renal afferent arterioles , the renine stem is
cycle is thus created in which angiotensin II causes intrarenal vasoconstriction
and the resultant renal ischemia stimulates renini secretion.
5. Aldosterone levels are elevated the salt retention contributes to the
elevation of the blood pressure
The consequences of markedly elevated blood pressure on the blood vessels
throughout the body are known as malignant arteriosclerosis and the renal
disorder is referred to as malignant nephroseclerosis.
Gross feature:
The kidney which may be normal in size or slightly shrunken display small
pinpoint petechial hemorrahges on the cortical surface due to rupture of
arterioles or glomerular capillaries. These give the kidney a pecular flea –bitten
appareance
Microscopic:-
There is fibrinoid necrosis of the arterioles. The vessel walls show
homognous granular eosinophilic appareance.
In the small arteries and large arterioles, proliferation of the smooth
muscle cells produce hyperplastic arterioloselerosis in which the intimal
smoothe cells show concentric arrangement (onion skin appearance). This
lesion cause marked narrowing of the arterioles and small arteries to the
point of total obliteration
Necrosis may also involve glomeruli, with microthrombi within the
glomeruli and necrotic arterioles.
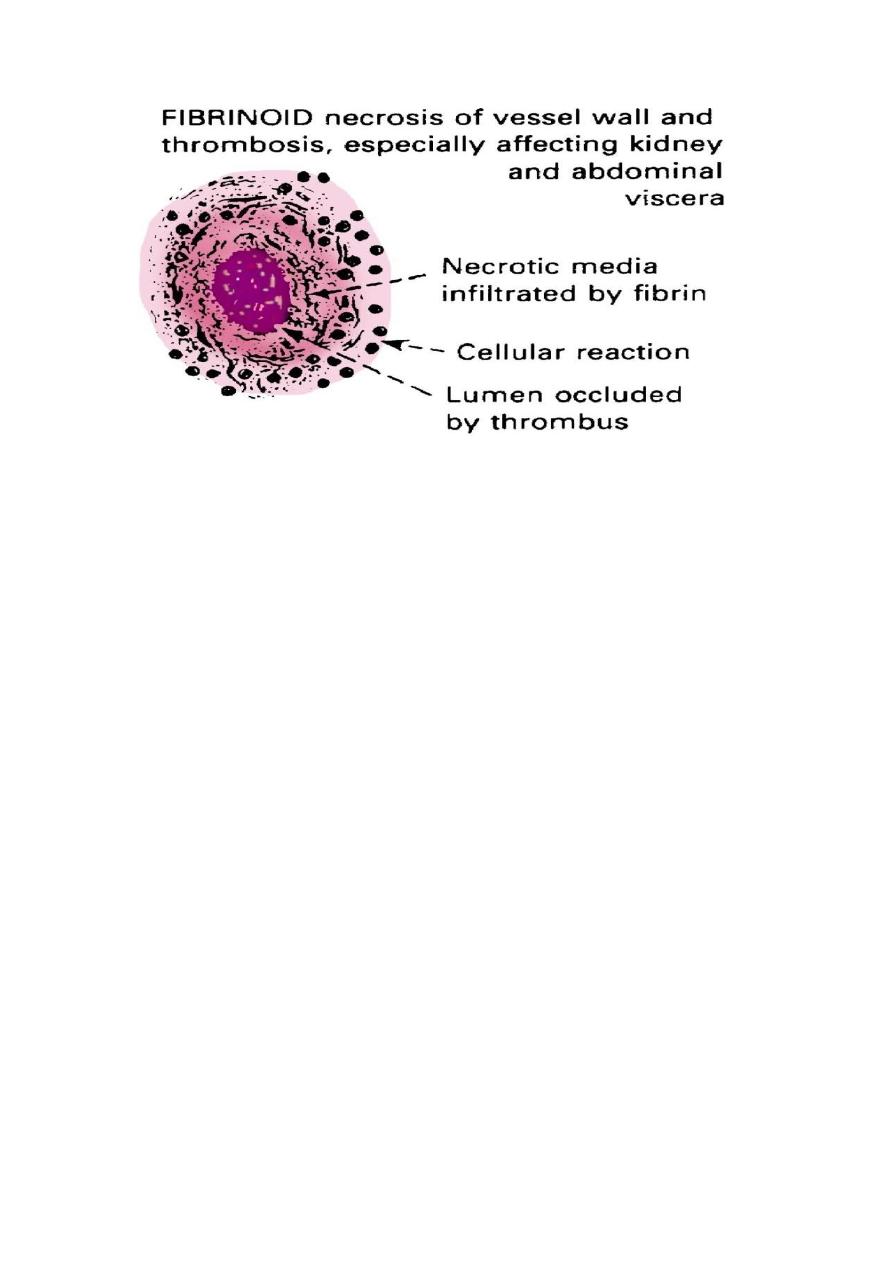
25
The full-developed syndrome of malignant HT is characterized by diastolic pressures
greater than 120 mmHg, papilledema, encephalopathy cardiovascular abnormalities
and renal failure at the onset of rapidly rising blood pressure there is marked
proteinutia and microscopic or sometimes macroscopic hematuria followed soon by
renal failure. The syndrome is a true medical emergency. About 50%of patients
survive at least 5 years. Ninety percent of deaths are caused by uremia and the
other 10% by cerebral hemorrhage or cardiac failure
Cystic diseases of the kidney:-
These are a heterogenous group comprising:-
Hereditary
Developmental but nonhereditary
Acquired disorders
They important for several reasons:-
1. They are practically common and often present diagnostic problems.
2. Some are major causes of chronic renal failure (adult polycystic disease)
3. They are occasionally confused clinically with malignant tumors
Simple cysts :- are a common but have no clinical significance. They can be multiple
or single. Commonly up to 5 cm in diameter. They are translucent; filled with clear
fluid lined by a single layer of cuboidal or flattened epithelium.
Dialysis associated acquired cysts:- occur with prolonged dialysis in those with end
stage renal disease. They may be bleed causing hematuria. Occasionally renal
adenomas or carcinomas arise in the wall of these cysts.

26
Autosomal dominant (adult) polycystic kidney disease (ADPKD) :-
Is characterized by multiple expanding cysts of both kidneys that ultimately destroy
the intervening parenchyma.
This disease is responsible for 10% of all chronic renal failures. It is caused by the
inheritance of one of two autosomal dominant genes of very high penetrance. In
90% of families. PKD is the detective gene (chromosome 16). The PKD2 gene is
implicated in 10% of cases. The kidney may be very large ( up to 4 kg for each kidney
reported), and thus are readily palpable abdominally.
Grossly the kidney is composed of a mass of cysts of varying sizes (up to 4 cm) the
cysts are filled with fluid (clear, turbid or hemorrhagic).
Microscopically , the cyst have often atrophic lining. The pressure of the expanding
cysts lead to ischemic atrophy of the intervening renal substances. Evidence of
superimposed HT or infection is common.
ADPKD in adults usually does not produce symptoms until the fourth decades. By
which time the kidney are quite large intermittent gross hematuria commonly
occurs.
The most important complications are HT and urinary infection.
Saccular aneurysms of the circle of Willis are present in up to 30% of patients, and
these individuals have a high incidence of subarachnoid hemorrhage . a symptomatic
liver cysts occur in one third of patients.
Autosomal recessive (childhood) polycystic kidney disease (ARPKD):-
Is a rare developmental anomaly that is genetically distinct from ADPKD. Perinatal
neonatal, infantile, and juvenile subcategories have been defined, depending on
time of presentation and the presence of associated hepatic lesions.
Both kidneys are invariably involved with numerous small cysts that give them a
sponge-like appearance. The cysts are lined by cuboidal cells. ARPKD is associated
with multiple epithelium lined cysts in the liver.
Young infant mat die quickly from hepatic or renal failure.
Medullary cystic disease (MCD):-
This is of two major types of
1. Medullary sponge kidney a relatively common and usually harmless condition
and

27
2. Nephronophthisis – medullary cystic disease complex which is associated
with renal dysfunction.
On the basis of the time of the onset they are divided into, infantile, juvenile
(the most common), adolescent and adult types.
They may be associated with other extra-renal abnormalities including
cerebellar malformations and liver fibrosis.
pathologic features of medullary cystic disease include small contracted
kidneys with numerous small cysts lined by flattened or cuboidal epithelium
typically at the cortico-medullary junction .
progression to end stage renal disease occurs within a 5-10 year period.
The disease is difficult to diagnose, since the cysts may be too small to be
seen with imaging techniques may not be apparent on renal biopsy if the
cortico-medullary junction is not well sampled.
Urinary Tract Obstruction "Obstructive Uropathy"
Causes
Congenital abnormalities or anomalies:
urethral valve
-pelvic Junction Obstruction
-ureteral reflux
urinary stone
Benign prostatic hypertrophy
Tumors (Ca. prostate, bladder, cervix, ureter, Renal pelvis,
retroperitoneum).
Inflammation: prostatitis, ureteritis, urethritis, retroperitoneal
fibrosis, endometriosis.
Sloughed necrotic papillae, blood clots.
Pregnancy, uterine prolapsed.
Neurogenic bladder (spinal cord damage).
Obstruction either
sudden or insidious onset
complete or intermittent & partial

28
Unilateral or Bilateral
Obstruction increases the susceptibility to infection UTI and stone
formation, if not relieved → permanent renal atrophy.
Complication
1. Infection.
2. Stone formation.
3. Hydronephrosis.
Effects of urinary obstruction
Hydronephrosis
Dilatation of the renal pelvis and calyces with progressive
atrophy of the kidney due to chronic incomplete (Partial) obstruction
to urine outflow.
With more progressive dilatation → more atrophy of renal
parenchyma and kidney become as cystic structure
Effects:
1. infection
2. stone formation
3. Renal Failure (Bilateral)
Renal Stones (calculi, Urolithiasis)
Can occur at any level of urinary tract, but mainly occur in the
kidney.
Male > Female.
Types: according to the constituents of stones, can be classified
into:
1. Calcium stones. 80%
2. Triple phosphate stone. 10 – 15%
3. Uric acid stone. 6%
4. Cystine stone. 1 – 2%
Calcium stones
Composed of
Hypercalciuria, hypercalcemia & Hyperoxaluria
The stone are radio opaque.
Formed in acidic urine

29
Triple phosphate (Struvite) stone
Composed of magnesium, ammonium & phosphate.
Formed in alkaline urine by urea splitting bacteria
stag-horn stones (infection)
Radio opaque.
Uric acid stone
Common in pt. with hyperuricemia, such as gout-
Radiolucent.
Formed in acidic urine
Cystine stones
occur due to genetically defect in the renal transport of amino acid
like cystine.
Predisposing factors
1. Decreased urine volume (dehydration).
2. Increased of stone constituents
3. Obstruction + Stasis of urine,
e,g, Prolong immobilization.
4. Infections.
5. change in urine PH.
6. Diet. Vitamin A deficiency.
7. Idiopathic
8. Lack of inhibiter of crystal
formation & urinary mucoprotein
Effects and complications
1. Passage of small stone → down the ureter to bladder → severe
renal colic with injury to ureter → hematuria & /or inflammation →
stricture with subsequent impaction.
2. Passage of large stone → impaction at upper or lower end of
ureter or pelvic brim → stasis causing hydroureter, hydronephrosis
& infection + stasis with further stone formation – stag horn stones
3. Pelvic suppuration and ulceration.
4. Squamous metaplasia of pelvis Transitional epith. with risk of
development of Sq. cell Ca.
Urinary bladder stones
Either single or multiple

30
most cases arise in renal pelvis and pass down to bladder where
grow to larger size sometime very large size
it cause cystitis, hematuria, obstruction, ulceration of mucosa,
Squamous metaplasia & risk of Sq. cell . Ca.
Tumors of the Kidneys
Benign Tumors
Adenoma
Small yellowish cortical tumor
less than 5 mm Ø.
Angiomyolipomas
Hamartoma composed of mixture of blood vessels, smooth muscle,
and fat, common in patient with Tuberous sclerosis.
Oncocytoma
Epithelial tumour composed (oncocytic cells), may reach large size 12
cm Ø.
Renal hemangioma
Hematuria.
Renal fibroma
Small round whitish nodule of fibrous tissue
Seen in medulla
Malignant Tumors
Renal cell carcinoma, Hypernephroma , Adenocarcinoma
Clear cell carcinoma
The commonest primary malignant renal tumor in adult
90% of all renal cancers (tubular epithelial cell)
1-3% of visceral cancers.
Most common in 50-70 years of age
Male predominance
Most cases sporadic, very few familial cases.
40% of patient with von- Hippel-lindaue disease (retinal
hemangioma with cerebellar hemangioblastoma) develop RCC,
usually bilateral (AD disease)
Grossly: rounded mass 3-15 cm or more, partially encapsulated,
yellowish-orange in color, with areas of hemorrhage, necrosis and
cyst formation.

31
Histology: tumor composed of large clear cells (Clear Cell
Carcinoma) rich in glycogen and lipid, arranged in solid masses,
tubules, acini, and papillae, some tumor composed of granular cells
clinically
Hematuria
Hypocalcaemia (PTH), Polycythemia (erythropoietin), H.T (renin),
Cushing syndrome (glucocorticoid), Amyloidosis.Secondaries
(pathological fracture) Bone
Prognosis
depend on Tumour size, Grade and Stage (extent of spread).
-renal fat, adrenal glands and others.
the lymph nodes by lymphatic.
- year survival is 45%, and up to 70% in absence of metastasize.
Wilm's Tumour (Nephroblastoma)
commonest malignant renal tumour in infant and childhood
25% of all cancer in children
Most occurs between 2-5 years
Usually unilateral as palpable Abdominal Mass
Most cases are sporadic
few cases 5-10% familial associated with other developmental
malformation syndrome have deletion in chromosome 11p
(aniridia, genitourinary anomalies, mental retardation),
hemihypertrophy. & It is embryonic tumor derived from renal
blastema
Gross: large soft well – circumscribed whitish renal mass rapidly
invades blood vessels and give pulmonary metastasis.
Triphasic histological features
1. Blastema cells – small round cells.
2. Epithelial cells – forming primitive tubules and primitive
glomeruli.

32
3. Stromal spindle cells
Prognosis
improved recently by combination of
-95% - survival or cure.
children.
Transitional cell carcinoma of Renal Pelvis
5-10% of renal tumour
Early diagnosed because of obstruction, hematuria, or renal
colics
Similar to urothelial tumour of bladder, most are papillary
Prognosis
Good for papillary superficial-low grade tumor
70% -- 5 yrs survival
Poor for Invasive (infiltrating )--high grade tumour
10% --5 yrs survival
Secondary tumor
are not uncommon in kidney
Diseases of the urinary Tract
1. Obstruction
2. Infections
3. Stone formation
4. Tumors
Ureter
Obstructive lesions most important causing hydroureter and
hydronephrosis
Intrinsic Factors
Stone < 5mm Ø causing renal colic, larger not enter
Stricture either congenital or acquired (inflammation)
Tumour – TCC

33
Blood clots: massive hematuria from stone, tumours, papillary
necrosis.
Neurogenic bladder
Extrinsic Factors
Periureteral inflammation: e.g.: salpingitis, peritonitis, diverticulitis,
retroperitoneal fibrosis & endometriosis.
Tumour: e.g. rectum, bladder, prostate, ovaries, uterus, cervix,
lymphoma, sarcoma
ureteral obstruction is one cause of death in cervical carcinoma.
Urinary bladder
Congenital anomalies
Diverticula
Congenital defect or more commonly acquired from persistent
urethral obstruction
Predispose to infection, stone formation, vesicoureteral reflux &
rarely carcinoma.
Bladder Extrophy
Incomplete closure of anterior abdominal & bladder walls, as
exposed sac
Predispose to infection and adenocarcinoma
Inflammation
Acute and Chronic Cystitis
Very common, causing frequency, dysuria, lower abdominal pain
& fever
chronic cystitis is the result of repeated attacks of acute cystitis-
common in female especially during pregnancy.-
common in elderly male it associated with obstruction of the
urethra caused by BPH or urethral stricture.
Causative agents:
Bacteria e.g. E- coli, proteus, klebsiella
viruses e.g. cytomegalovirus, adenovirus
Fungi e.g. Candida (in immunosuppressed patients, “AIDS,
cancer patient, DM, and receiving long-term Antibiotic”)
Chlamydia & Mycoplasma.

34
Tuberculous cystitis
Occurs secondary to TB of kidney & epididymis.
Radiation cystitis
hemorrhagic cystitis due to chemotherapy such as
cyclophosphamide.
Bilhariziasis is common in Egypt, produce chronic granulomatous
cystitis & predispose to carcinoma.
Special forms of cystitis
Interstitial cystitis (Hunner ulcer)
Chronic cystitis of unknown etiology
Commonly seen women
Associated with severe pain not respond to treatment.
Malakoplakia: (soft Yellowish plaques)
Chronic bacterial cystitis (E. coli & Proteus)
characterized by soft- yellowish plaques covering bladder
mucosa
It may occurs in other organs such as colon, lung, bones, kidney
& prostate.
Metaplasia
Two types occur in bladder mucosa
1. Glandular (intestinal) metaplasia
Occurs in chronic inflammation, characterized by formation of cystic
glands lined by columnar cells called cystitis cystica and cystitis
glandularis, when extensive, carry risk of adenocarcinoma.
2. Squamous metaplasia
Result from chronic inflammation, stone, bilhariziasis, extrophy
predisposes to Squamous cell Carcinoma of the bladder.
Bladder Tumors
most bladder tumours 95% arise from transitional epithelium
(Urothelium) “Transitional cell tumors“
Are very common.
Benign Tumours
Papilloma
is very rare, composed of finger - like papillae

35
May recur, local excision
some regard all transitional cell tumors are malignant, no
papilloma = grade- I TCC
But other are not believed this.
Inverted papilloma
Downward growth of papillae with smooth surface, from benign
nodule.
Bladder Carcinomas
Are common.
5% squamous cell carcinoma
1-2% adeno carcinoma
3-4% mixed carcinoma.
90% are transitional cell carcinoma
Predisposing factors
1. Smoking.
2. Infection: Bilharziasis.
3. Analgesic abuse.
4. Chemotherapy
5. Chemical substances: Naphthylamine.
Transitional cell carcinoma TCC
Commonest Ca. of bladder
Trigone common site
Also occurs in ureter and renal pelvis.
More in male, M/F: 3:1
Between 50-80 years.
Grading of TCC is important for prognosis
Low-Grade Papillary TTC (I – II)
Papillary, Well-Differentiated Tumor
Usually Superficial- Non Invasive Tumor.
Good prognosis
Local Recurrence is common.
High-grade TTC (III-IV)
Most aggressive Sessile (Non-Papillary) Tumors
Less-Differentiated Tumors
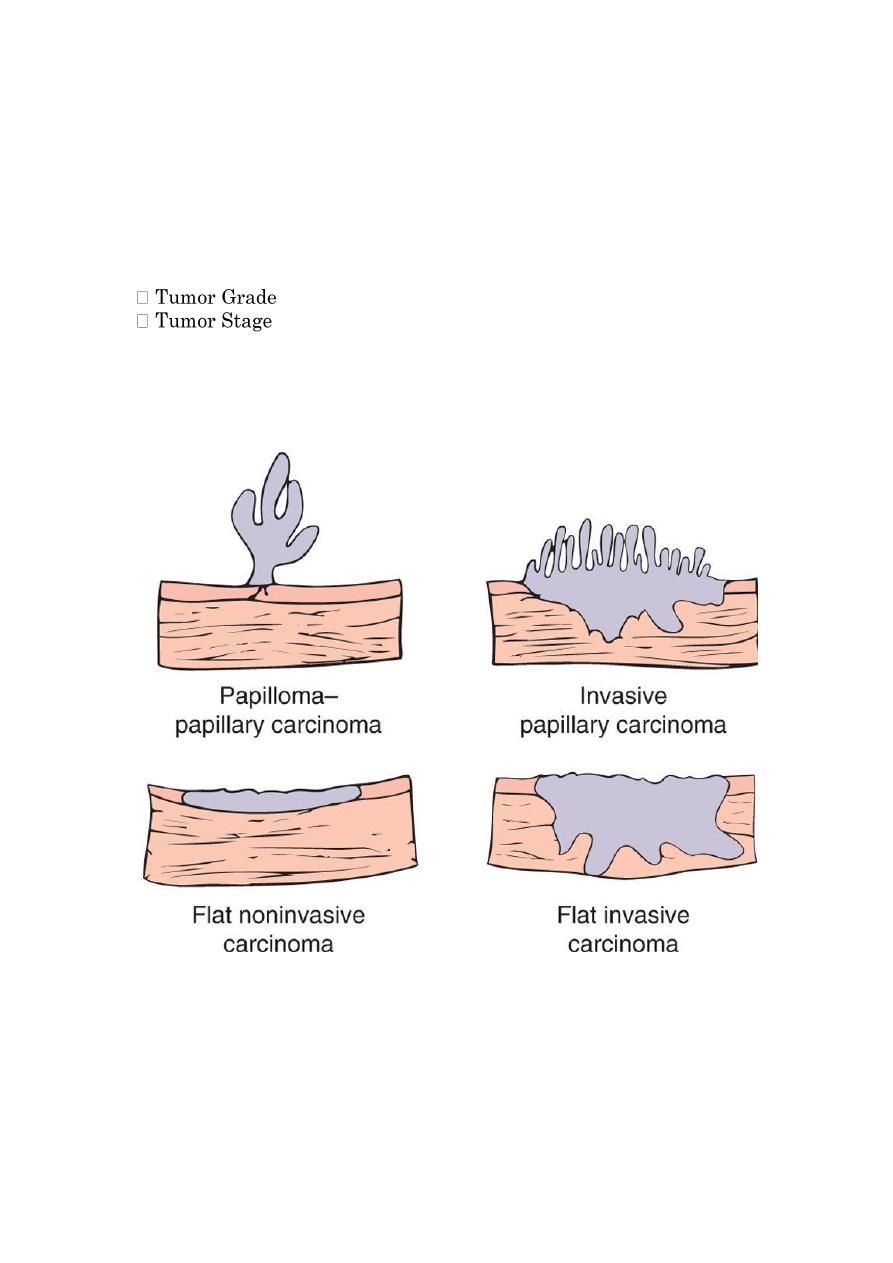
36
Invasion of muscle layers and lymphatic in the bladder wall are
widespread and extensive
Very poor prognosis
Clinically – Painless hematuria
Frequency and Dysuria
Prognosis depend on
5-Yr survival is 95% for Low- Grade, 35% for High- Grade
Four morphologic patterns of bladder tumor:
Squamous cell carcinoma
Arise in areas of squamous metaplasia due to chronic
inflammation and irritation as in stone and Billariziasis
Usually poorly – differentiated
Prognosis is very poor, Regardless of the tumour grade.
Death occurs in the first year of the diagnosis.

37
Adenocarcinoma
Uncommon 1-2 % of all cancer
Arise in the background of
chronic inflammation with cystitis cystica and cystitis –
glandularis (glandular metaplasia)
Bladder Extrophy
Urachal remnant at the dome.
Urethra
Urethritis: can be caused by gonococci, E- coli, mycoplasma,
Chlamydia trichomatous, & virus
Reiter syndrome: Urethritis + Arthritis + conjunctivitis.
Urethral caruncale: painful red inflammatory nodule 1-1.5 cm
in the external urethral meatus in female, TRT is excision
Malignant tumor is very rare: squamous cell carcinoma
