
1
L5
Small and Large Intestines
DEVELOPMENTAL ANOMALIES
Atresia or stenosis,
the former being complete failure of development of the intestinal lumen
and the latter representing only narrowing. Both defects usually involve only a segment of
bowel.
Duplication
usually takes the form of well-formed saccular to tubular cystic structures, which
may or may not communicate with the lumen of the small intestine.
Meckel diverticulum is
the most common and innocuous of the anomalies. It results from
failure of involution of the omphalomesenteric duct, leaving a persistent blind-ended tubular
protrusion up to 5 to 6 cm long. The diameter is variable. Usually in the ilium, and composed
of all layers of small intestine. They are generally asymptomatic
Meckel diverticulum. The blind pouch is located on the antimesenteric side of the small
bowel.
Hirschsprung Disease:
Congenital Megacolon
Distention of the colon to greater than 6 or 7 cm in diameter
(megacolon) occurs as a congenital and as an acquired disorder. Hirschsprung disease
(congenital megacolon) results during development, the caudal migration of neural crest—
derived cells along the alimentary tract arrests at some point before reaching the anus.
Hence, an aganglionic segment is left that lacks both the Meissner submucosal and Auerbach
myenteric plexuses. This causes functional obstruction and progressive distention of the colon
proximal to the affected segment.
In most instances, only the rectum and sigmoid are aganglionic, but in about a fifth of cases a
longer segment, and rarely the entire colon, is affected. Approximately 50% of cases result
from mutations in RET gene and RET ligands, as this signaling pathway is required for
development of the myenteric nerve plexus.
MORPHOLOGY
The critical lesion is the lack of ganglion cells, and of ganglia, in the muscle wall and submucosa
of the affected segment.
The affected segment is not distended. proximal properly innervated segment that
undergoes dilation. The wall may be thinned by distention or in some cases is thickened by
compensatory muscle hypertrophy.
Pathology of Gastrointestinal Tract

2
Clinical Features
In most cases a delay occurs in the initial passage of meconium, which is followed by vomiting
in 48 to 72 hours. The principal threat to life is superimposed enterocolitis with fluid and
electrolyte disturbances. More rarely, the distended colon perforates, usually in the thin-
walled cecum. The diagnosis is established by documenting the absence of ganglion cells in
the nondistended bowel segment.
Acquired megacolon
may result from
1. Chagas disease, in which the trypanosomes directly invade the bowel wall to destroy the
plexuses,
2. organic obstruction of the bowel by a neoplasm or inflammatory stricture,
3. toxic megacolon complicating ulcerative colitis or Crohn disease
4. a functional psychosomatic disorder.
Intestinal Obstruction
Obstruction of the GI tract may occur at any level, but the small intestine is most often
involved because of its relatively narrow lumen. 80% of mechanical obstructions are due:
ⱴ hernias
ⱴ intestinal adhesions,
ⱴ intussusception, and
ⱴ volvulus
While tumors and infarction account for only about 10% to 15% of small bowel obstructions.
The clinical manifestations of intestinal obstruction include abdominal pain and distention,
vomiting, and constipation.
Ischemic bowel diseases
Acute compromise of any major vessel can lead to infarction of several meters of intestine.
Damage can range from mucosal infarction, extending no deeper than the muscularis mucosa;
to mural infarction of mucosa and submucosa; to transmural infarction involving all three wall
layers. While mucosal or mural infarctions are often secondary to acute or chronic
hypoperfusion, transmural infarction is generally caused by acute vascular obstruction.
Important causes of acute arterial obstruction include severe atherosclerosis (which is often
prominent at the origin of mesenteric vessels), aortic aneurysm, hypercoagulable states.
VASCULAR DISORDERS
Angiodysplasia:
Tortuous dilatation of submucosal and mucosal blood vessels, most often in the cecum or
right colon. Usually only after the 6th decade

3
Hemorrhoids:
It is variceal dilitation of the anal and perianal submucosal venous plexus.
Pathogenesis: Persistently elevated venous pressure within hemorrhoidal plexus.
Predisposing conditions:
1. Chronic constipation.
2. Pregnancy.
3. Rarely portal hypertention.
Malabsorption Syndromes and diarrhea
Malabsorption, which presents most commonly as chronic diarrhea, is characterized by
defective absorption of fats, fat- and water-soluble vitamins, proteins, carbohydrates,
electrolytes and minerals, and water. Chronic malabsorption can be accompanied by weight
loss, anorexia, abdominal distention. A hallmark of malabsorption is steatorrhea,
characterized by excessive fecal fat and bulky, frothy, greasy, yellow or clay-colored stools.
Malabsorption results from disturbance in at least one of the four phases of nutrient
absorption:
1. intraluminal digestion, in which proteins, carbohydrates, and fats are broken down
into forms suitable for absorption;
2. terminal digestion, which involves the hydrolysis of carbohydrates and peptides by
disaccharidases and peptidases, respectively, in the brush border of the small
intestinal mucosa;
3. transepithelial transport, in which nutrients, fluid, and electrolytes are transported
across and processed within the small intestinal epithelium
4. lymphatic transport of absorbed lipids.
ⱴ 1- Gluten-sensitive enteropathy
Also known as celiac disease, is the prototype of a noninfectious cause of malabsorption
resulting from a reduction in small intestinal absorptive surface area. The basic disorder in
celiac disease is sensitivity to gluten, the component of wheat and related grains (oat, barley,
and rye) that contains the water-insoluble protein gliadin. There is autoimmune mechanism
responsible of development of such disease.
The small intestinal mucosa, when exposed to gluten, accumulates large numbers of B cells
and plasma cells sensitized to gliadin; accumulation of lymphocytes in gastric and colonic
mucosa also may occur.
In addition to filling the lamina propria, lymphocytes also cross into the epithelial space, with
accompanying damage to surface enterocytes.
4
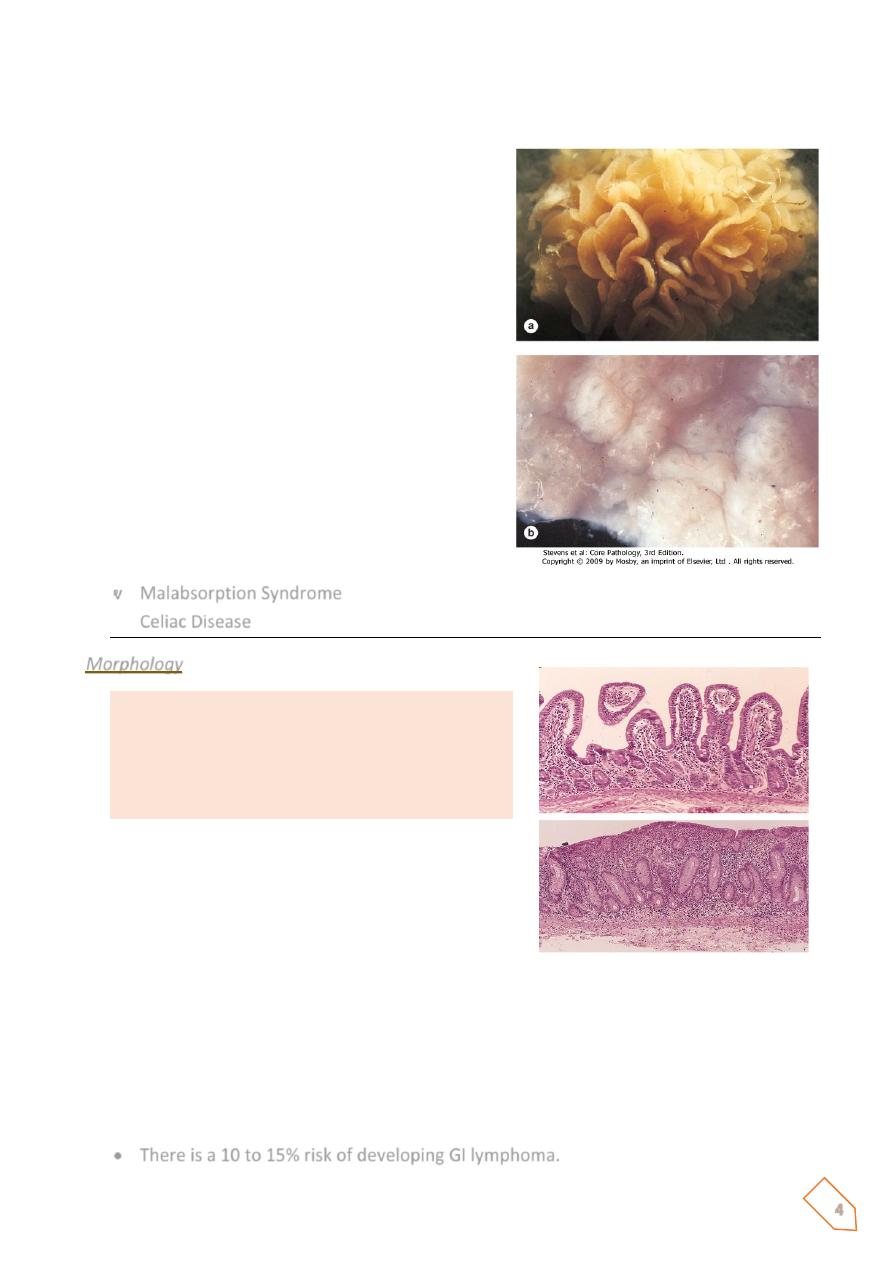
Total flattening of mucosal villi (and hence loss of surface area) is the outcome, affecting the
proximal more than the distal small intestine.
ⱴ Malabsorption Syndrome
Celiac Disease
Morphology
ⱴ Mucosa is flattened with marked villous
atrophy.
ⱴ Crypts are elongated and hyperplastic.
ⱴ Lamina
propria:
increase
in
chronic
inflammatory cells.
The age of presentation with symptomatic diarrhea and malnutrition varies from
infancy to mid adulthood;
Removal of gluten from the diet is met with dramatic improvement.
There is, however, a low long-term risk of malignant disease.
Intestinal lymphomas, especially T-cell lymphomas, other malignancies include
gastrointestinal and breast carcinomas.
There is a 10 to 15% risk of developing GI lymphoma.
Normal
Celiac disease

5
ⱴ 2- Tropical sprue
Tropical sprue resembles celiac disease in symptomatology but occurs almost
exclusively in persons living in or visiting the tropics.
No specific causal agent has been identified, but the appearance of malabsorption
within days or a few weeks of an acute diarrheal enteric infection strongly implicates
an infectious process, also there is prompt response to broad-spectrum antibiotic
therapy.
Small intestinal changes vary from near normal to a severe diffuse enteritis with villous
flattening
In contrast to celiac disease, injury is seen at all levels of the small intestine.
INFLAMMATORY BOWEL DISEASE
Crohn disease and ulcerative colitis are chronic relapsing inflammatory disorders of unknown
origin, collectively known as idiopathic inflammatory bowel disease (
IBD
), which share many
common features.
They result from an abnormal local immune response against the normal flora of the gut, and
probably against some self antigens, in genetically susceptible individuals.
Crohn disease
may affect any portion of the gastrointestinal tract from esophagus to anus but
most often involves the ileum; about half of cases exhibit noncaseating granulomatous
inflammation.
Ulcerative colitis
is a nongranulomatous disease limited to the colon.
Etiology and Pathogenesis
The pathogenesis of IBD involves genetic susceptibility, failure of immune regulation, and
triggering by microbial flora.
It is important to note that Crohn disease and ulcerative colitis differ in many respects,
including the natural history of the disease, pathological aspects, and in the types of therapies
and responses to treatment.
Crohn Disease
This disease may affect any level of the alimentary tract, from mouth to anus. Active cases of
CD are often accompanied by extra intestinal manifistations of immune origin, such as iritis
and uveitis, sacroiliitis, migratory polyarthritis, erythema nodosum, hepatic pericholangitis
and sclerosing cholangitis (bile duct inflammatory disorders), and obstructive uropathy.
Systemic amyloidosis is a rare late consequence. Thus, CD must be viewed as a systemic
inflammatory disease with predominant gastrointestinal involvement.

6
Epidemiology.
• Worldwide in distribution, CD is much more prevalent in the United States, Great
Britain and is rare in Asia and Africa.
• It occurs at any age, from young childhood to advanced age, but the peak incidence is
between the second and third decades of life.
• Females are affected slightly more often than males.
• Whites appear to develop the disease two to five times more often than do nonwhites.
MORPHOLOGY
In CD, there is gross involvement of the small intestine alone in about 30% of Cases, of small
intestine and colon in 40%, and of the colon alone in about 30%.
When fully developed, CD is characterized by;
1. sharply delimited and typically transmural involvement of the bowel by an
inflammatory process with mucosal damage,
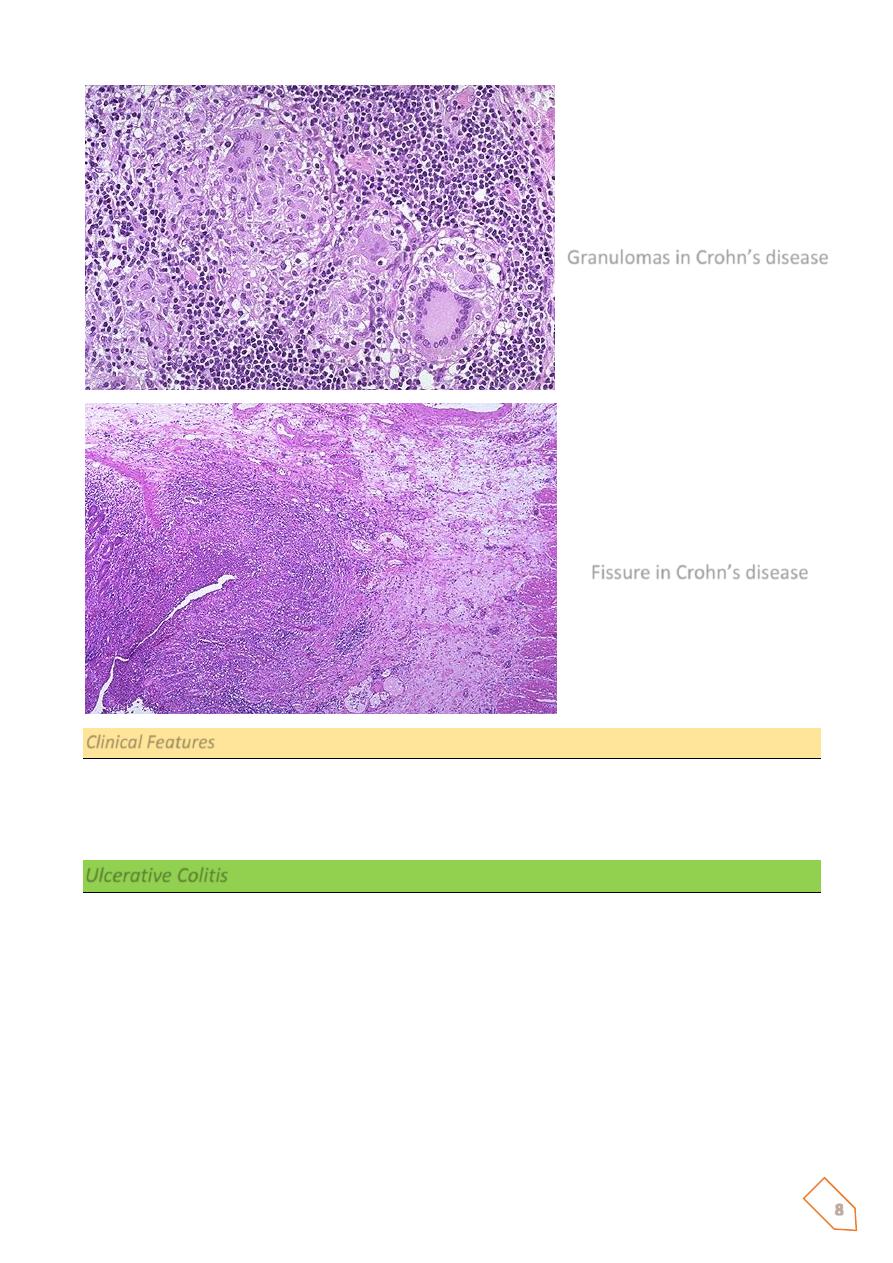
2. the presence of noncaseating granulomas in 40% to 60% of cases, and
3. fissuring with formation of fistulae.
In diseased segments hypertrophy of the muscularis propria. As a result the lumen is almost
always narrowed; in the small intestine this is evidenced radiagraphically as the “string sign,”
a thin stream of barium passing through the diseased segment. Strictures may occur in the
colon but are usually less severe. A classic feature of CD is the sharp demarcation of diseased
bowel segments from adjacent uninvolved bowel. When multiple bowel segments are
involved, the intervening bowel is essentially normal (“skip” lesions). With progressive
disease, ulcers coalesce into long,
serpentine linear ulcers,
which tend to be oriented along
the axis of the bowel, because the intervening mucosa tends to be relatively spared, it
acquires a coarsely textured,
cobblestone appearance.
Microscopic examination
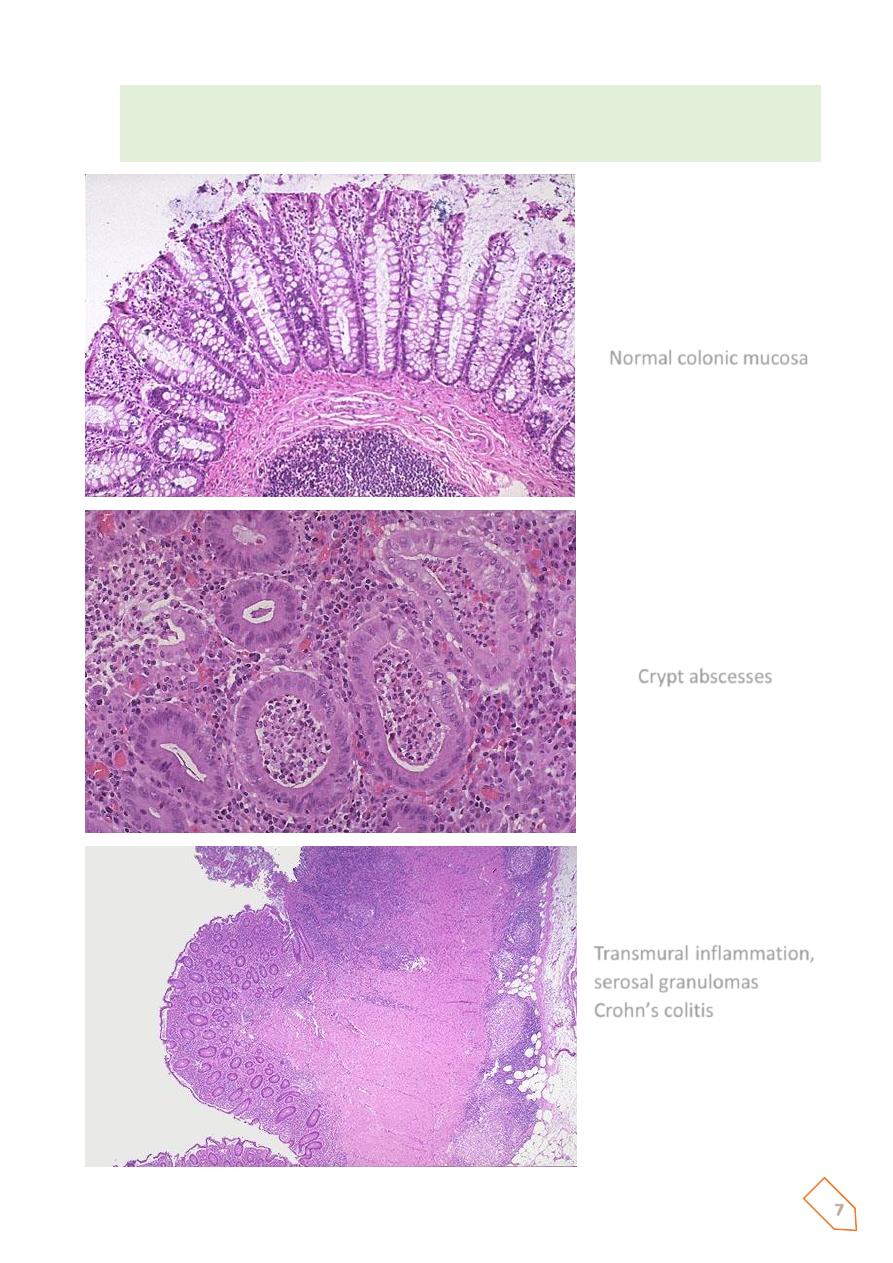
The mucosa exhibits several characteristic features:
1. Inflammation, with neutrophilic infiltration into the epithelial layer and accumulation
within crypts to form crypt abscesses;
2. ulceration
3. Chronic mucosal damage in the form atrophy, and metaplasia.
4. Granulomas may be present anywhere in the alimentary tract. However, the absence
of granulomas does not exclude diagnosis of CD.
5. In diseased segments. the muscularis mucosae and muscularis propria are usually
markedly thickened.
6. Lymphoid aggregates scattered through the various tissue layers.
7
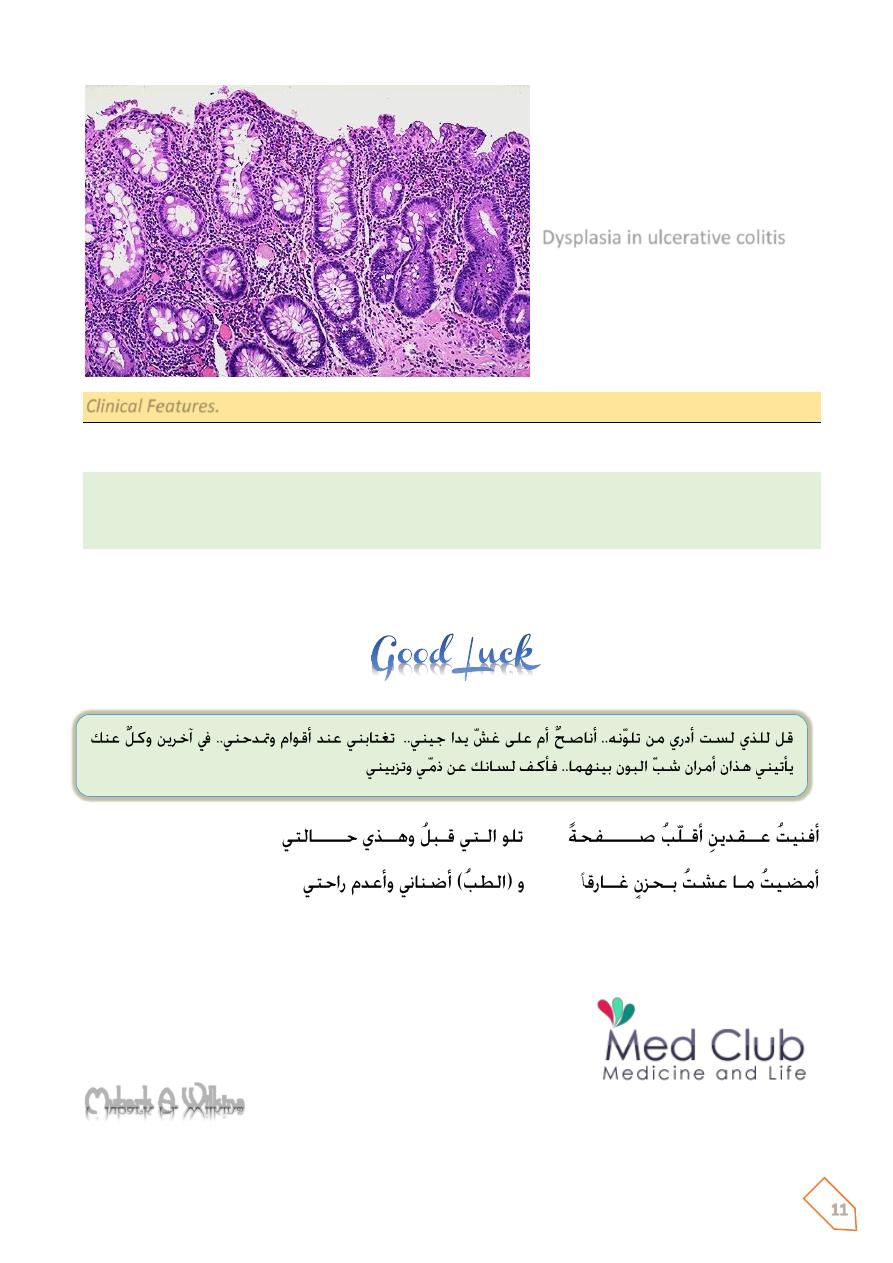
7. Particularly important in patients with long-standing chronic disease are dysplastic
changes appearing in the mucosal epithelial cells. It is related to a five-told to six-fold
increased risk of carcinoma, particularly of the colon.
Normal colonic mucosa
Crypt abscesses
Transmural inflammation,
serosal granulomas
Crohn’s colitis
8
Clinical Features
The presentation of CD is highly variable and ultimately unpredictable. The dominant
manifestations are recurrent episodes of diarrhea, crampy abdominal pain, and fever lasting
days to weeks.
Ulcerative Colitis
Ulcerative colitis (UC) is an ulceroinflammatory disease affecting the colon but limited to the
mucosa and submucosa except in the most severe cases. UC begins in the rectum and extends
proximally in a continuous fashion, sometimes involving the entire colon.
Like CD, UC is a systemic disorder associated in some patients with migratory polyarthritis,
sacroiliitis, ankylosing spondylitis, uveitis, erythema nodosum, and hepatic involvement
(pericholangitis and primary sclerosing cholangitis).
Granulomas in Crohn’s disease
Fissure in Crohn’s disease
9
There are several important differences between UC and CD:
ⱴ In UC, well-formed granulomas are absent.
ⱴ UC does not exhibit skip lesions.
ⱴ The mucosal ulcers in UC rarely extend below the submucosa, and there is surprisingly
little fibrosis.
ⱴ Mural thickening does not occur in UC, and the serosal surface is usually completely
normal.
ⱴ Patients with UC are at greater risk for carcinoma
Epidemiology
UC is somewhat more common than CD in the United States and Western countries, but it is
infrequent in Asia, Africa, and South America.
MORPHOLOGY
At the time of diagnosis, UC involves the rectum or rectosigmoid colon only in about 50% of
cases; presentation with pancolitis occurs much less frequently. Colonic involvement is
continuous from the distal colon, so that “skip lesions are not encountered.
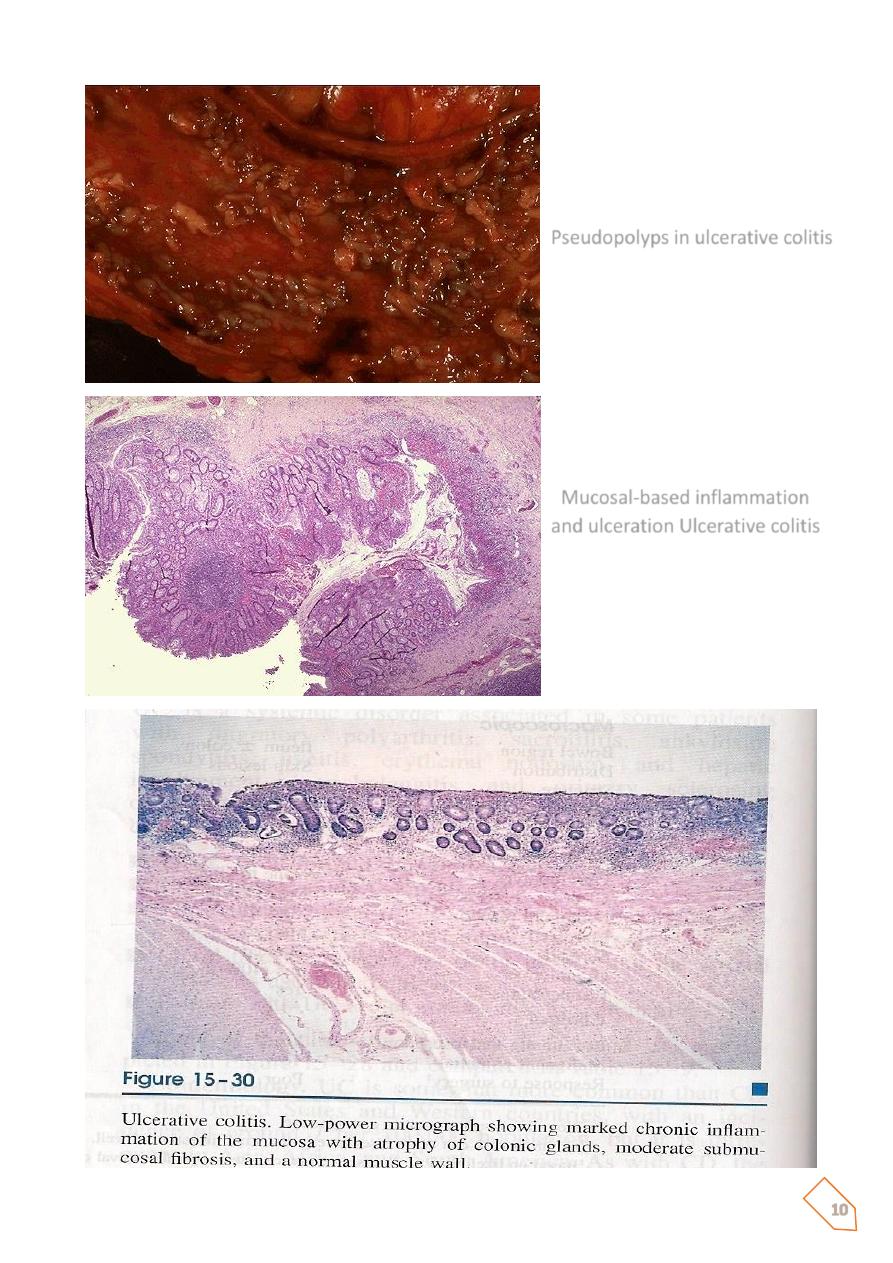
Isolated islands of regenerating mucosa bulge upward to create pseudopolyps. but rarely do
they replicate the linear serpentine ulcers of CD. In rare cases, the muscularis propria is so
compromised as to permit perforation and pericolonic abscess formation. When this occurs,
the colon progressively swells and becomes gangrenous (toxic megacolon).
Microscopical features of UC
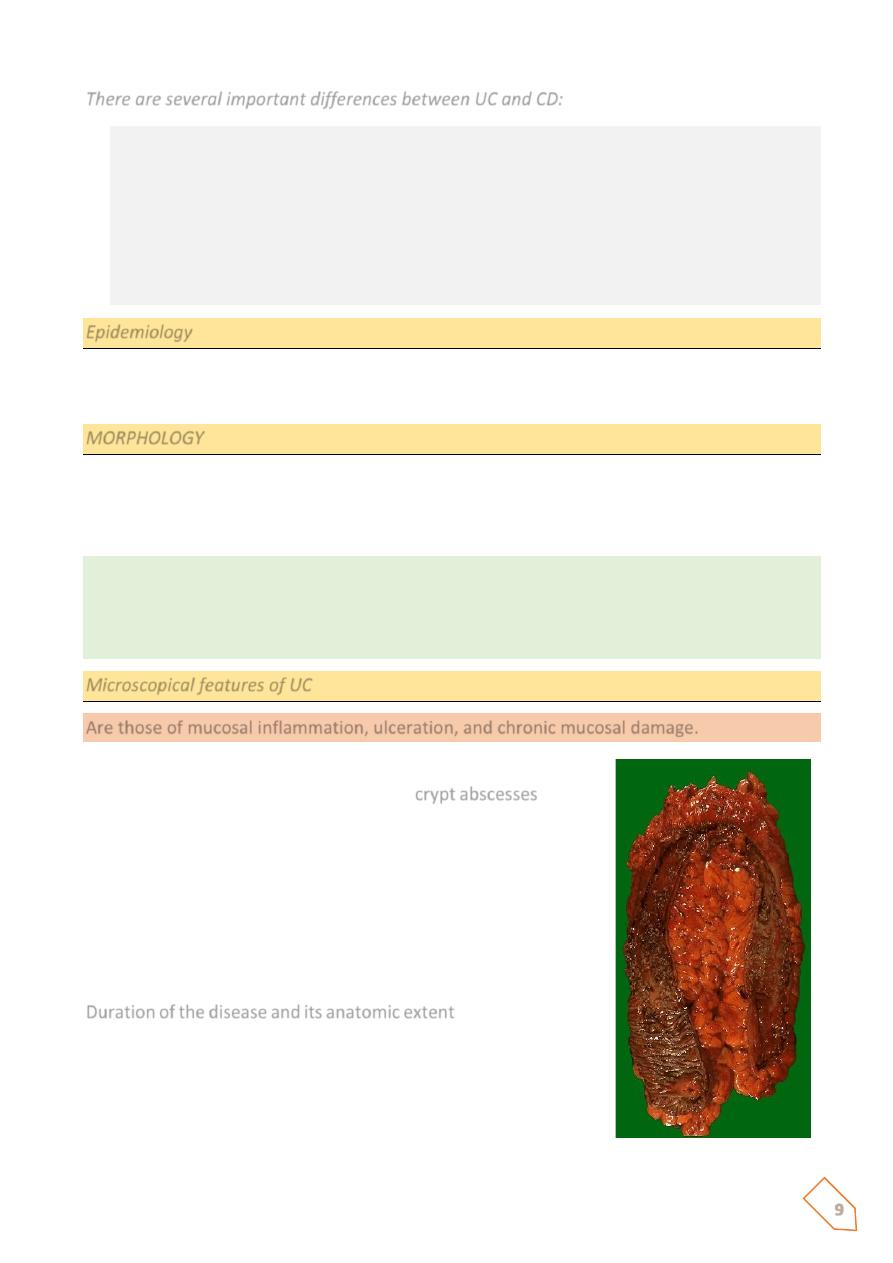
Are those of mucosal inflammation, ulceration, and chronic mucosal damage.
Neutrophilic infiltratian of the epithelial layer may produce
collections of neutrophils in crypt lumina (
crypt abscesses
), these
are not specific for UC.
There are no granulomas.
With remission of active disease, granulation tissue fills in the
ulcer craters, followed by regeneration of the mucosal
epithelium. The most serious complication of UC is the
development of colon carcinoma. Two factors govern the risk:
Duration of the disease and its anatomic extent
. It is believed that
with 10 years of disease limited to the left colon the risk is
minimal, and at 20 years the risk is on the order of 2%, With
pancolitis, the risk of carcinoma is 10% at 20 years and 15% to
25% by 30 years.
10
Pseudopolyps in ulcerative colitis
Mucosal-based inflammation
and ulceration Ulcerative colitis
11
Clinical Features.
UC is a chronic relapsing and remitting disorder marked by attacks of bloody mucoid diarrhea.
Severe diarrhea and electrolyte derangements, massive hemorrhage, severe colonic dilation
(toxic megacolon) with potential rupture, and perforation with peritonitis. Inflammatory
strictures of the colorectum.
Diagnosis can usually be made by endoscopic examination and biopsy. The most feared long-
term complication of UC is cancer.
Mubark A. Wilkins
Dysplasia in ulcerative colitis
.

12
Notes
