KIRANPREET KAUR GREWAL
INTERNSHIP
GURU NANAK DEV DENTAL COLLEGE
& RESEARCH INSTITUTE, SUNAM, PUNJAB.

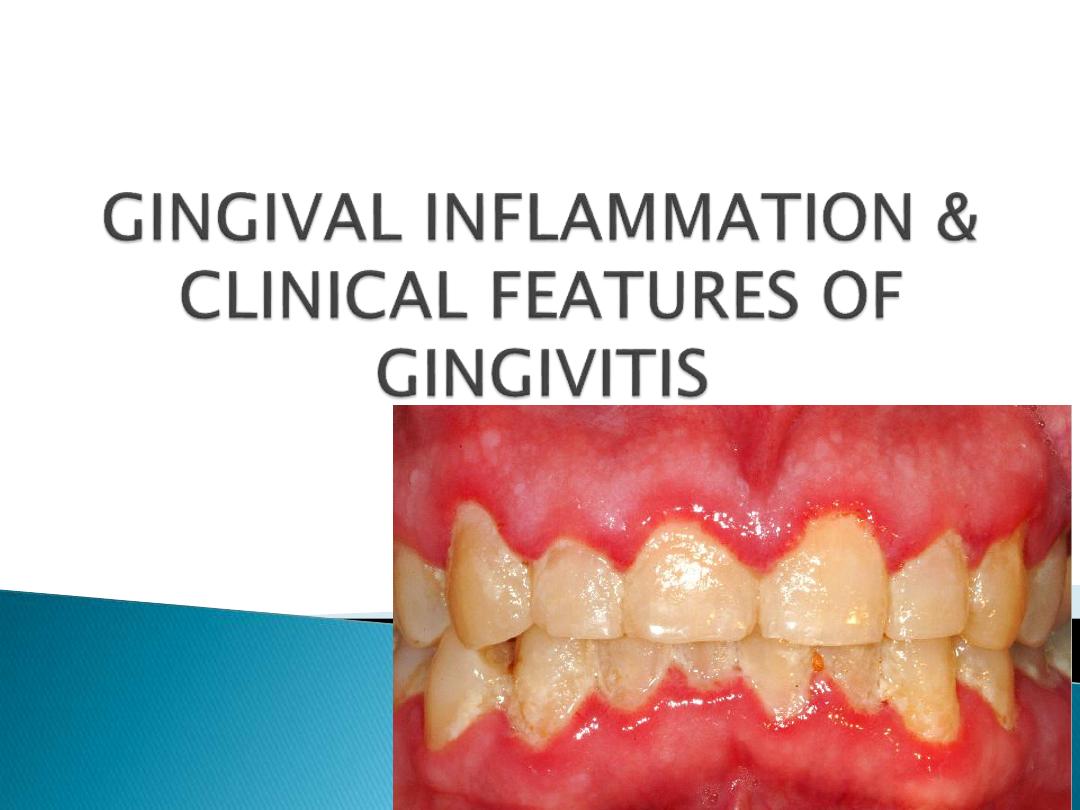
Inflammation of gingiva is termed as gingivitis.
The main cause of gingivitis is plaque induced
microorganisms.
These microorganisms release certain products such
as collagenase, hyaluronidase, protease, chondroitin
sulfatase etc. which can cause damage to the
epithelial and connective tissue constituents.
The intercellular spaces between the junctional
epithelial cells are destroyed and may permit the
bacterial products or bacteria themselves to gain
access into the connective tissue.
Absence of treatment of gingivitis can lead progress
of gingivitis into periodontitis.
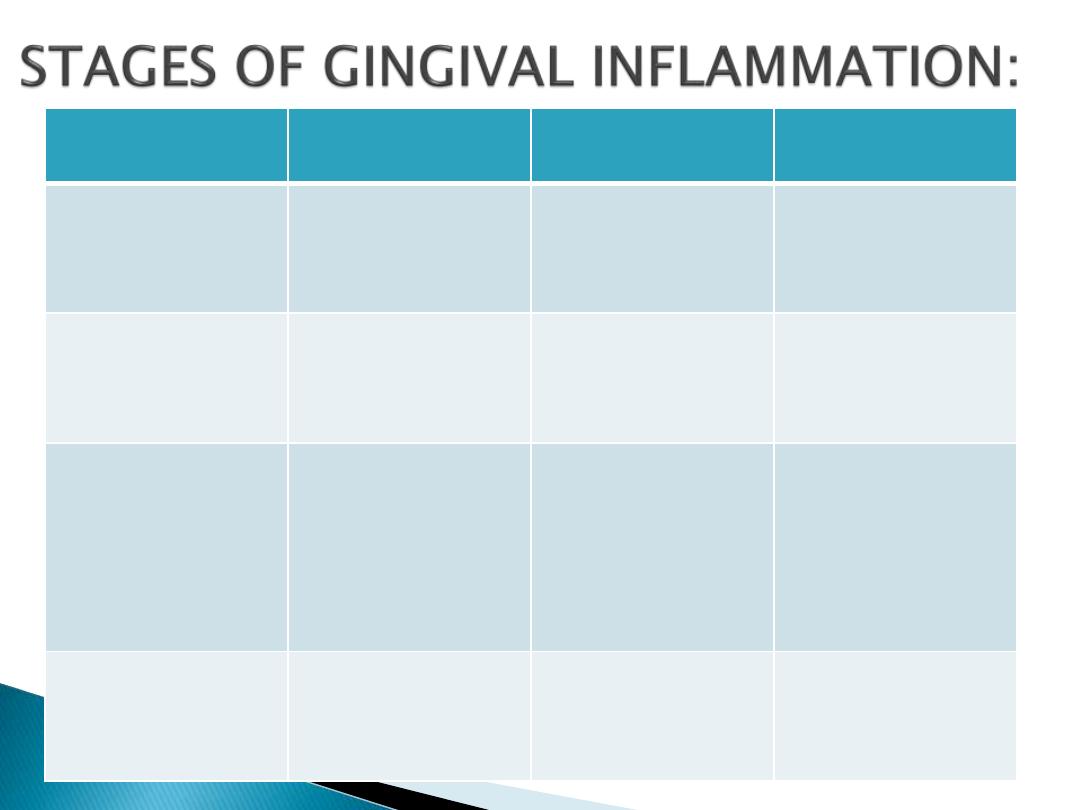
STAGE
VASCULAR
CHANGES
MICROSCOPIC
CHANGES
CLINICAL
CHANGES
1.
Initial lesion
(2-4 days)
Classical vaculities
subjacent to junctional
epithelium
Presence of
leukocytes(PMNs),
Loss of perivascular
collagen, changes in the
coronal most portion of
junctional epithelium.
Exudation of fluid from
the gingival sulcus.
Subclinical gingivitis
2. Early lesion
(4-7days)
Vascular proliferation
Rete peg formation in
junctional epithelium,
presence of lymphocytes,
Loss of collagen,
fibroblasts show
cytoplasmic alterations
Erythematous, gingival
bleeding on probing
3. Established lesion
(14-21 days)
Same as early lesion, with
blood stasis
Proliferation, apical
migration & lateral
extension of junctional
epithelium, Atrophic areas,
plasma cells are
predominant, furthur loss
of collagen, increased
enzyme levels such as acid
& alkaline phosphatase,
beta glucuronidase etc.
Changes seen in
consistency & surface
texture.
Bluish he around the
reddened gingiva.
4. Advanced lesion
Same as early &
established lesion
Persistence of features
seen in established lesion,
Ectension of inflammation
into deeper structures,
presence of all types of
inflammatory cells
Formation of periodontal
pocket and its aa

Depending on course and duration
Depending on distribution
Depending on the course and duration:
1)
Acute gingivitis is of sudden onset and short duration;
and can be painful.
2)
Subacute gingivitis is a less severe phase of acute
infection.
3)
Recurrent gingivitis reappears either after treatment
or disappears spontaneously.
4)
Chronic gingivitis is show in onset, of long duration,
usually painless and the most commonly occuring
gingival condition.

Depending on distribution
Localized gingivitis: It is the condition is
involving a single tooth or group of tooth.
Generalized gingivitis: It is the condition
involving entire mouth.
According to distribution: gingivitis could be
marginal, papillary, or diffuse.
Marginal gingivitis: In this the inflammation is
limited to the marginal gingiva.
Papillary gingivitis: In this the inflammation is
limited to interdental papilla.
Diffuse gingivitis: In this the inflammation involves
attached gingiva.
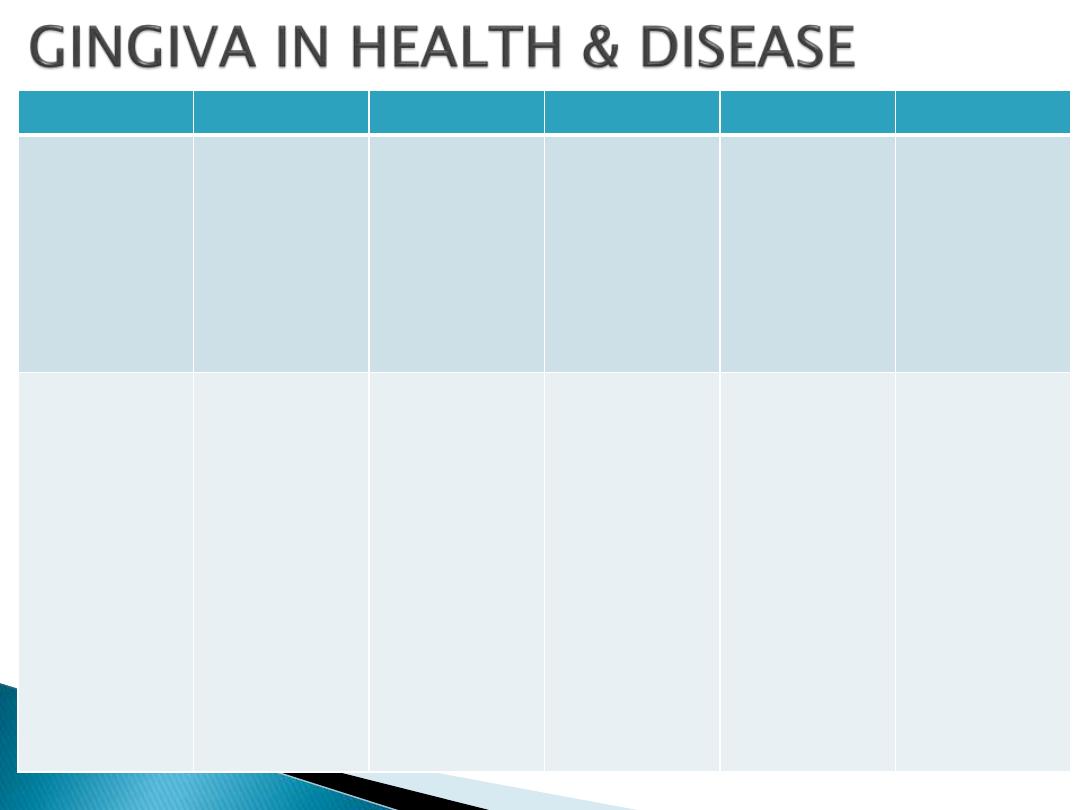
GINGIVAL FEATURES
IN HEALTH
FACTORS RESPINSIBLE
IN DISEASE
FACTORS RESPNSIBLE
DISEASE CONDITION
1.
Color
Coral pink
Vascular supply
Thickness &
degree of
keratinization of
epithelium
Presence of
pigment
containing cells
Color changes
may be :
Marginal
Diffuse
Diffuse or patch
like
Varying shades of
reddish blue,
deep blue
Color changes
Shiny slate gray
Dull whitish gray
Chronic Gingivitis
Chronic Gingivitis
Acute gingivitis
ANUG/HIV
Gingivitis
Herpetic
gingivostomatitis
•
Vascular
proliferation
•
Reduction of
keratinization
owning to
epithelium
compression by
inflamed tissue.
•
Venus stasis
•
Tissue necrosis.
2. Contour
Marginal gingiva:
Scalloped & Knife
edged
Interdental papilla:
Anterior: pyramidal
shaped
Posterior: Tent shaped
•
Shape of the tooth
and thus alignment
in the arch.
•
Location and size of
proximal contact.
•
Dimensions of facial
and lingual gingival
embrasures
•
Marginal gingiva
becomes rolled or
rounded,
interdental papilla
becomes blunt and
flat.
•
Punched out and
crater like
depression at the
crest of interdental
papilla extending to
marginal gingiva.
•
Exaggerated
scalloping
apostrophe shaped
indentations
extending from and
into the gingival
margins for varying
distance on the
facial surface.
•
Life saver like
enlargement of
marginal gingiva.
Chronic gingivitis.
ANUG
Stillman’s cleft
McCall’s festoons
Inflammatory changes
•
As a result of
trauma from
occlusion
•
Enlargement of
interdental papilla
with no
enlargement of
marginal gingiva
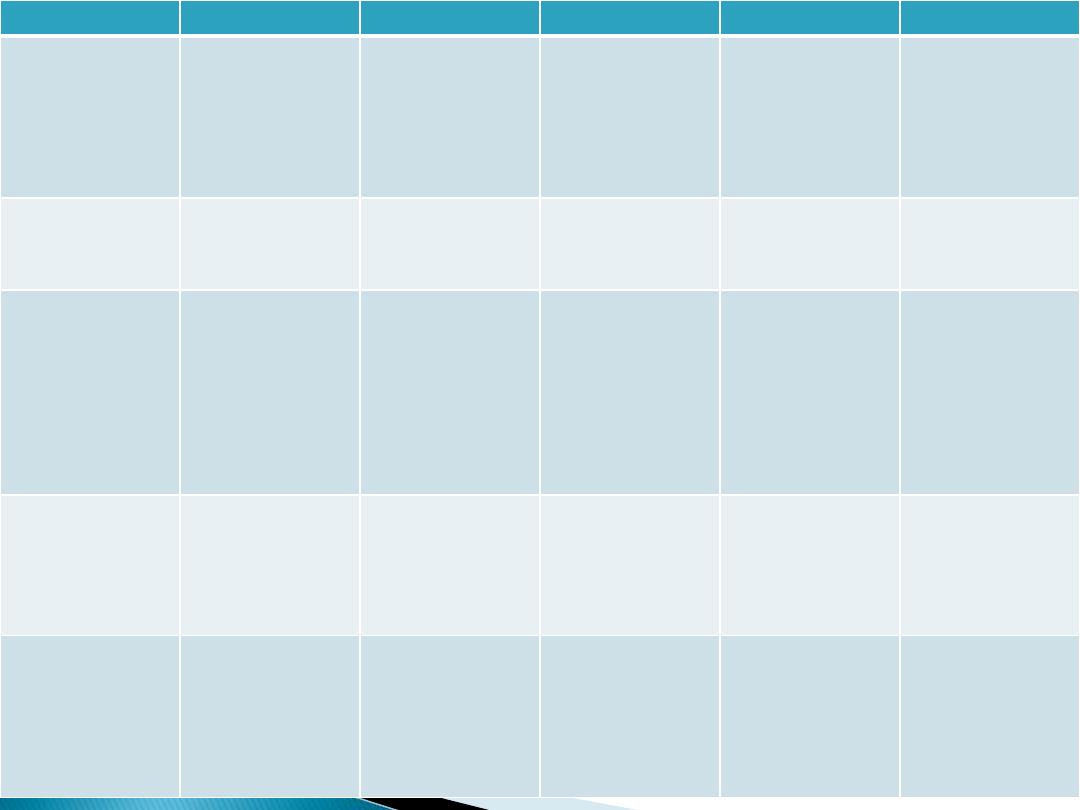
GINGIVAL FEATURES
IN HEALTH
FACTORS RESPINSIBLE
IN DISEASE
FACTORS RESPNSIBLE
DISEASE CONDITION
3. Consistency
Firm & resilient
•
Collagenous nature
of lamina propria
and its contiguity
with the
mucoperiosteum of
alveolar bone
•
Cellular and fluid
content of the
tissue.
•
Soggy puffiness that
pits on pressure.
•
Marked softness and
friability.
•
Firm leathery.
•
Defuse puffiness
and softening.
•
Sloughing.
•
Vesicle formation.
Chronic gingivitis
Exudative
Fibrotic
Actuate gingivitis
•
Infiltration by fluids
and cells.
•
Degeneration of CT
and epi.
•
Fibrosis.
•
Necrosis
4. Size
Normal
Some total of bulk of
cellular and
intercellular elements
and there vascular
supply.
Increased
Gingival enlargement
Increase in fibers and
decrease in cells and
vice versa.
5. Surface texture
Stippling present
•
Due to the
attachment of
gingival fibers to
underline bone.
•
Microscopically
papillary layer of
connective tissue
projects into the
elevations.
Loss of stippling
Smooth and shiny
Firm and nodular
Peeling of surface
Leathery texture
Minutely nodular
surface
Gingivitis
Exudative chronic
gingivitis
Fibrotic chronic
gingivitis
Chronic
desquamative
gingivitis
Hyperkeratosis
Non inflammatory
gingival hyperplasia
Due to destruction of
gingival fibers as a
result of inflammation
6. Position
1mm above the
cementoenamel
junction
•
Position of tooth in
arch
•
Root bone angle
•
Mesiodistal
curvature of tooth
surface
•
Apically placed
•
Coronally replaced
•
Gingival recession
•
Pseudopockets
•
Tooth brush trauma.
•
Gingival
inflammation
•
High frenum
attachment
•
Tooth malposition
•
Friction from soft
tissue
7. Bleeding on probing
Intact sulcular
epithelium and normal
capillaries
Present
Chronic recurrent,
spontaneous bleeding
or slight bleeding
•
Chronic gingivitis
•
ANUG
•
Systemic disease
Dilation and
engorgement of
capillaries and thinning
or ulceration of
sulcular epithelium.

GINGIVAL BLEEDING ON PROBING:
Significance of gingival bleeding on probing:
i.
It is one of the earliest visual signs of inflammation.
ii.
It can appear earlier then colour changes or any other
visual signs of inflammation.
iii.
It also provides an additional advantage, by being a more
objective sign that requires less subjective estimation
by the examiner.
iv.
Gingival bleeding on probing also helps us to determine
whether the lesions is in an active or inactive state. In
inactive lesion, there will be little or on bleeding on
probing, whereas active lesions bleed more readily on
probing.
v.
The severity and ease with bleeding can be provoked-
indicates the integrity of the inflammation.
Etiological factors responsible for gingival
bleeding on probing:
Etiological factors can be divided into:
• Acute Factors
• Chronic Factors
Local
Factors
• Hematological Disease
• Excessive use of drugs
Systemic
Factors

LOCAL FACTORS:
Acute Factors: These factors cause acute bleeding.
causes are:
1.
Toothbrush trauma.
2.
Impaction of sharp pieces of hard food.
3.
Gingival burns from hot foods or chemicals.
4.
In conditions such as acute necrotizing ulcerative
gingivitis(ANUG).
Chronic Factors: These factors cause chronic
bleeding.
causes are:
1.
Chronic inflammation due to the presence of
plaque and calculus.
2.
Mechanical trauma, e.g. from tooth brushing,
tooth picks or food impaction.
3.
Biting into solids foods such as apple.

SYSTEMIC FACTORS:
Hematological disease such as vitamin K
deficiency,
platelet
disorders
such
as
thrombocytopenia purpura, other coagulation
defects such as hemophilia, leukemia and
others.
Bleeding could also be as a result of excessive
administration of drugs such as salicylates and
anticoagulants such as dicumarol and heparin

Microscopic changes associated with gingival
bleeding on probing:
1.
In the epithelium: Thinning and micro
ulcerations of the sulcular epithelium is seen.
2.
In the connective tissue: Dilation and
engorgement of the capillaries takes place.

COLOR CHANGES IN THE GINGIVA:
Color of the gingiva is an important clinical sign of
gingival diseases.
Normally, gingiva appears to be coral pink.
The factors that are responsible for this are tissue
vascularity, degree of keratinization and thickness of
the epithelium.
Generally, color of the gingiva may change to red, to
bluish red to pale pink.
Systemically absorbed heavy metals may also cause
gingival pigmentation, e.g. bismuth, arsenic, mercury,
lead and silver.
Abnormal melanin pigmentation of the gingiva may be
observed in conditions like Addison’s disease, peutz-
jeghers syndrome.

CHANGES IN CONSISTENCY OF GINGIVA:
Normal gingiva exhibits a firm and resilient
consistency.
Factors that are responsible are cellular and
fluid content and collagenous nature of lamina
propria.
In disease conditions, it can be soggy and
edematous or firm; and leathery consistency.
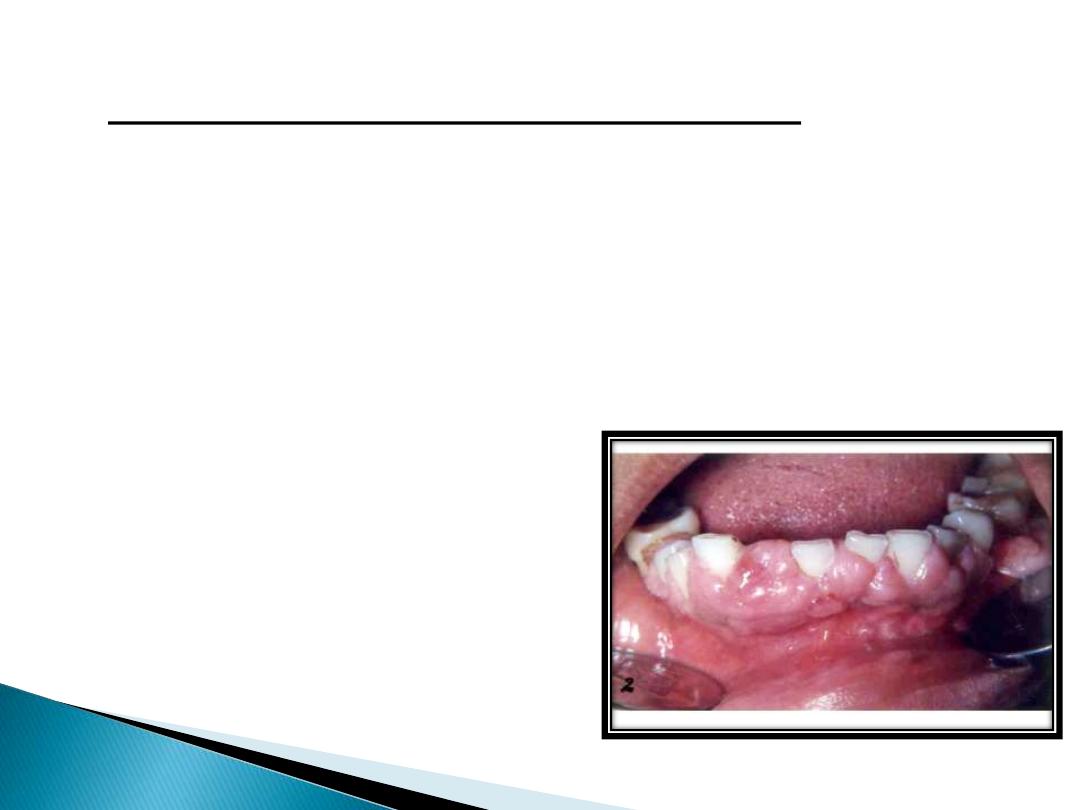
CHANGES IN SIZE OF GINGIVA:
Normal size depends on the sum of the bulk
cellular and intercellular elements, and their
vascular supply.
In disease, the size is increased, which can be
termed as gingival enlargement.
Factors responsible for
this are increase in bulk
of cellular and
intracellular elements.
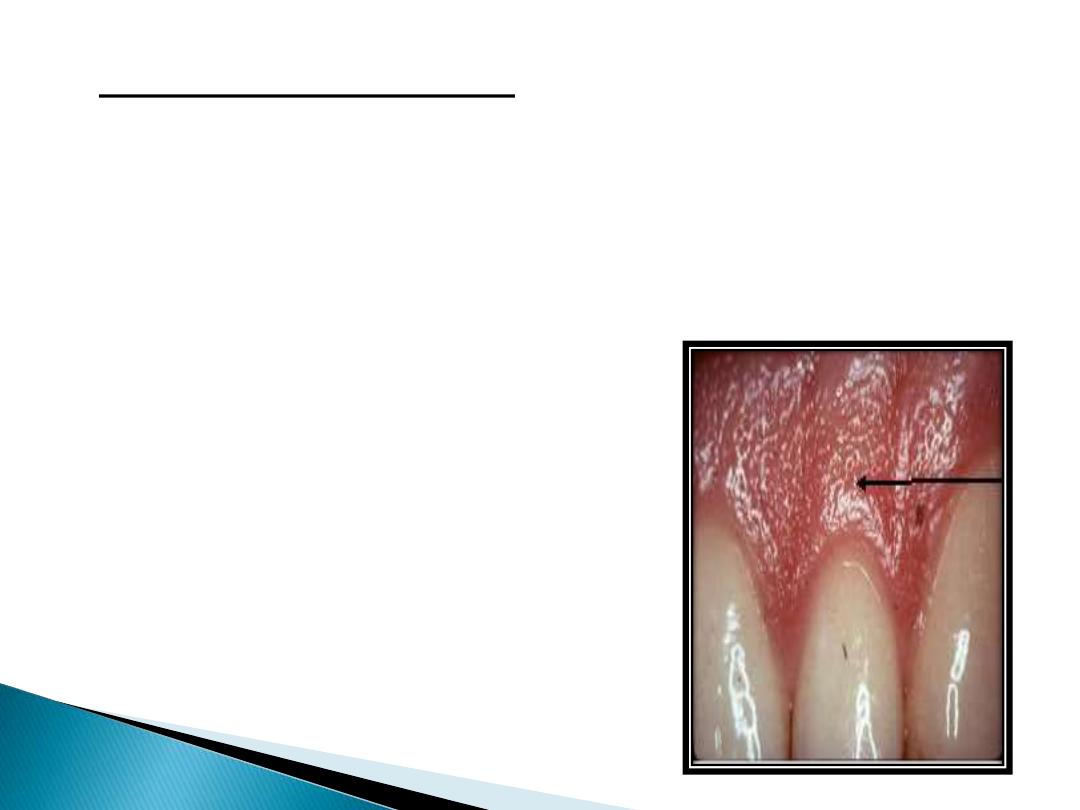
SURFACE TEXTURE:
Under normal conditions, gingiva appears to be
stippled(orange peel appearance)
This is due to attachment of gingival fibers to
the underlying bone.
Stippling is absent in disease
conditions. Hence, the
gingiva may appear
smooth and shiny.

CHANGES IN POSITION OF GINGIVA:
Normally, the gingiva is attached to the tooth
at the cementoenamel junction.
In disease, the position can be shifted either
coronally (pseudo-pocket) or apical to the
cementoenamel junction (gingival recession).
GINGIVAL RECESSION:
Defination:- Gingival recession is defined as
the exposure of the root surface by an apical
shift in the position of the gingiva.

Types:-
In gingival recession, there are two types:
Visible, which is clinically observable.
Hidden, which is covered by gingiva and can
only be measured with probe.
Gingival recession may also be localized and
generalized.

Classification of Gingival Recession:
Two classification systems are available:-
1)
According to Sullivan & Atkins: Shallow-
narrow, shallow-wide and deep-wide.
2)
According to PD Miller’s: Class-I ,Class-II,
Class III, Class IV.
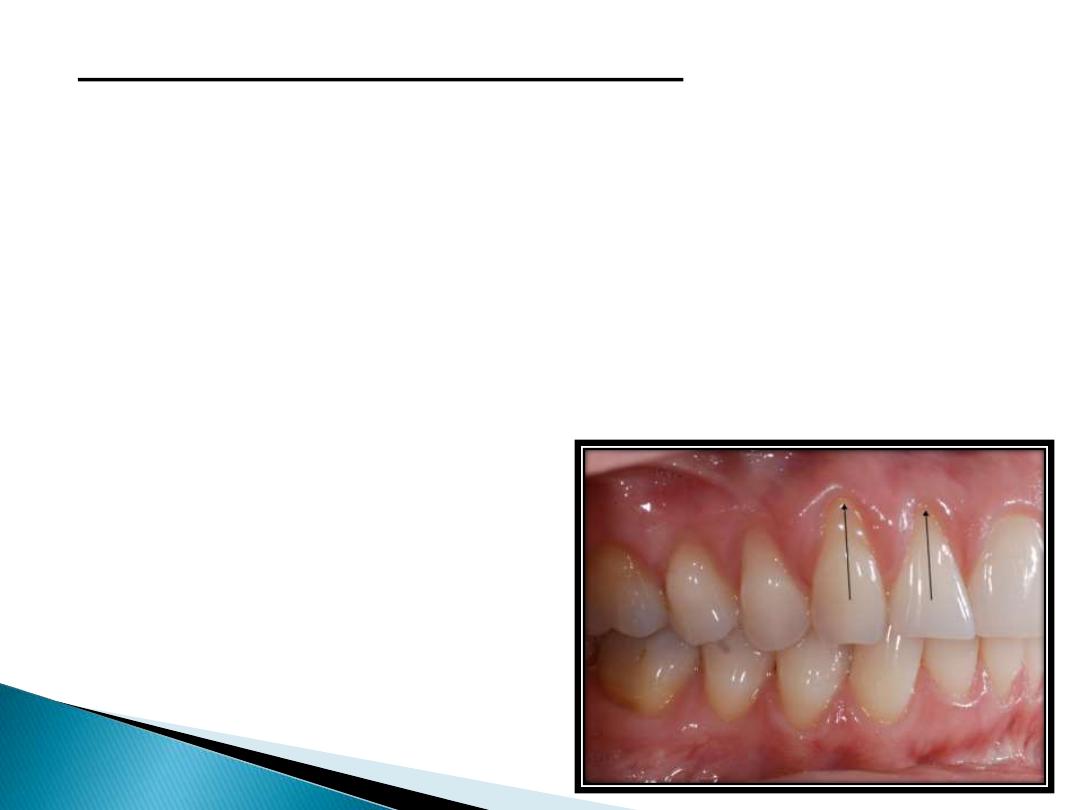
Etiology of gingival recession:
Plaque-induced gingival inflammation is the
primary etiological factor responsible for
gingival recession
Other common cause is faulty tooth-brushing.
Other secondary factors on gingival recession
are broadly categorized as-
i.
Anatomic factors
ii.
Habits
iii.
Iatrogenic factors
iv.
Physiologic factors

Clinical significance of gingival recession:
1)
The exposed root surface may be extremely
sensitive.
2)
Hyperemia of the pulp may result due to
gingival recession.
3)
Interproximal recession creates oral hygiene
problems thereby resulting in plaque
accumulation.
4)
Finally, it is aesthetically unacceptable.

Changes in gingival contour:
Normally, marginal gingiva is scalloped and knife
edges, whereas interdental papilla in the anterior
region is pyramidal and posteriorly tent-shaped.
The factors that maintain normal contour are,
shape of the teeth and its alignment in the arch,
location and size of the proximal contact and
dimensions of the facial and lingual gingival
embrasures.
In diseased conditions, the marginal gingiva may
become rounded or rolled, whereas interdental
papilla can become blunt and flat.

Stillman’s clefts are apostrophe shaped
indentations extending from and into the
gingival margin varying distance on the facial
surface.
Mccall’s festoon isa life preserver shaped
enlargement of gingiva, most commonly seen
on the facial surface of canine and premolar
area.

