
1
Pulmonary embolism
case scenario of pulmonary embolism:
A 48-year-old woman is brought to the emergency room
complaining of a sudden onset of dyspnea. She reports she was
standing in the kitchen making dinner, when she suddenly felt as
if she could not get enough air, she denied chest pain or cough.
Her medical history is significant only for underwent a
cholecystectomy 2 week previously.
The procedure was complicated by wound infection, requiring
her to stay in the hospital for 8 days.
She takes no medications regularly, only for acetaminophen as
needed for pain at her abdominal incision site.
•
On Examination, she was tachypneic with respiratory rate 28
breaths per minute, oxygen saturation 84%, heart rate 124 bpm,
and blood pressure 118/89 mmHg.
•
She appears uncomfortable, diaphoretic, and frightened. her oral
mucosa is slightly cyanotic, her JVP is elevated, and her chest is
clear to auscultation.
•
Her heart rhythm is tachycardia but regular with a loud second
sound in a pulmonic area, no gallop or murmur. Her right leg is
moderately swollen from mid thigh to her feet, and her thigh and
calf are mildly tender to Palpation. Laboratory studies including
cardiac enzymes are normal, her ECG reveals only sinus
tachycardia, and her chest x-ray is interpreted as normal
Venous thromboembolism:
•
pulmonary embolism (PE)
•
deep vein thrombosis (DVT)
1% of all patients admitted to hospital
5% of in-hospital mortality
A common mode of death in patients with cancer, stroke and
pregnancy.
80% of pulmonary embolism arise from the propagation of lower
limb DVT.
2
other rare causes include septic emboli (from IE) affecting the
Tricuspid or pulmonary valves
Fat, air, amniotic fluid and placenta.
Pathophysiology of pulmonary embolism
•PE involves the blockage of the main artery of the lung or any of
its branches and this will cause
•Ventilation-perfusion mismatch and ischaemia to the peripheral
pulmonary lung tissues.
•Acute increase in pulmonary vascular resistance which increase
right ventricular load and may reduce cardiac output.
Risk factors for pulmonary embolism
Surgery
•
Major abdominal and pelvic surgery
•
Hip and knee surgery
•
Postoperative intensive care
Obstetric
• Pregnancy and puerperium
Cardiopulmonary
•
COPD (Chronic obstructive pulmonary disease)
•
Congestive heart failure
Lower limb problem
•
Fracture
•
Stroke
•
Spinal cord injury
•
Varicose veins
Malignancy
•
Abdominal and pelvic malignancy
•
Advanced/metastatic
Miscellaneous
•
Increasing age
•
Immobility
•
previous VTE
•
Thrombotic disorders

3
Clinical features
•The clinical presentation varies depending on the number and size
of the embolus and on the underlying cardiopulmonary reserve.
•It is possible to recognize three major categories of cases:
Acute massive PE
Acute small and medium PE
Chronic thromboembolism
Acute massive PE
•
A big thrombus obstructing a major pulmonary artery causing low
cardiac output and acute right heart failure.
•
Sudden collapse (fainting), crushing central chest pain and severe
dyspnoea.
•
Examination would reveal tachypnoea, tachycardia, hypotension
(or cardiogenic shock), raised JVP and cyanosis.
•
CXR is commonly normal (or show subtle oligaemia).
•
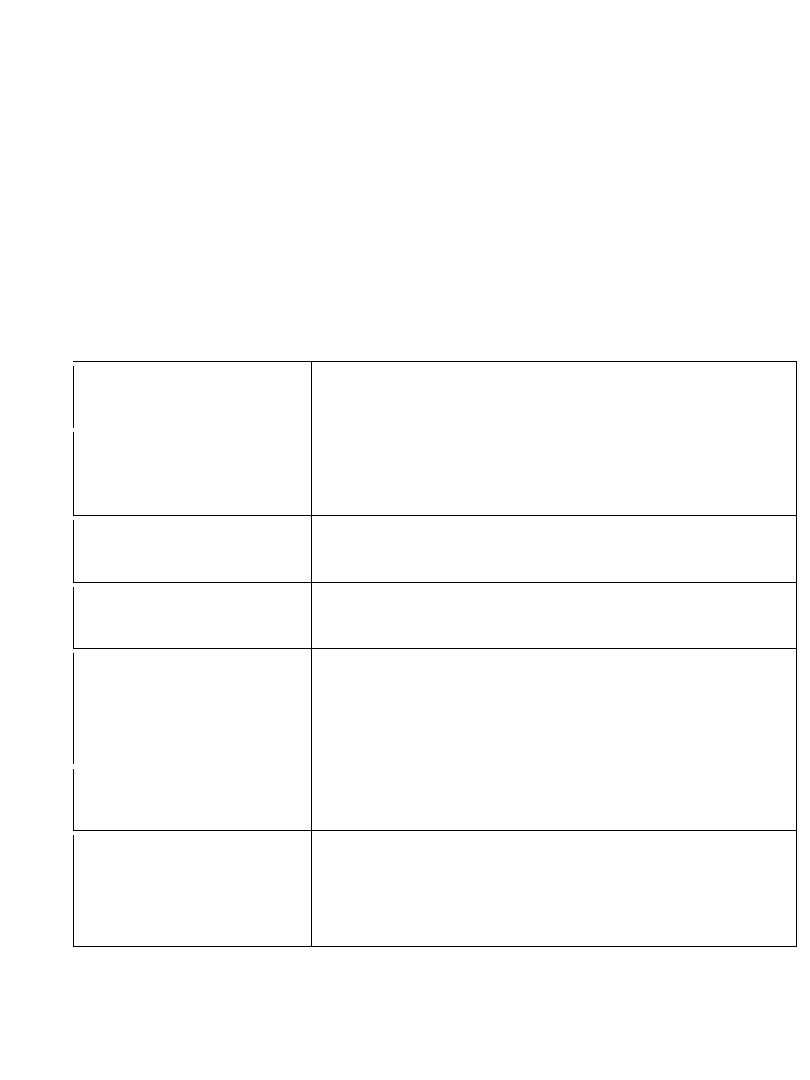
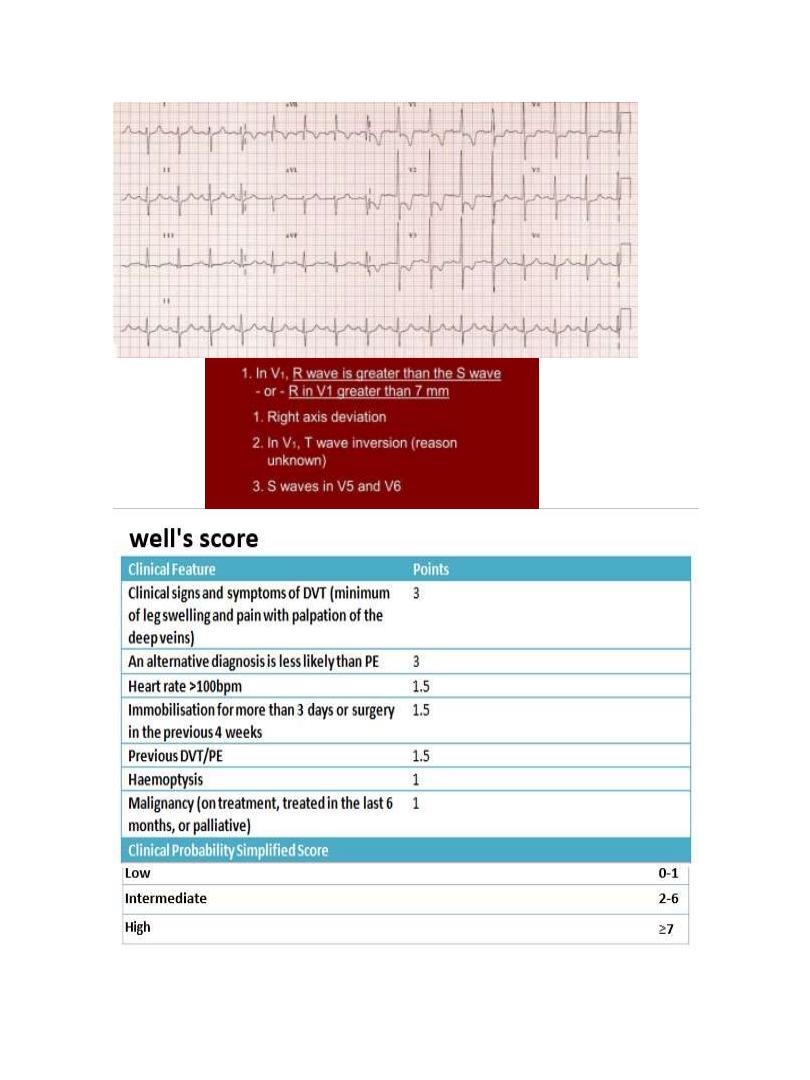
ECG: tachycardia and may show S
1
Q
3
T
3
, anterior T-wave inversion
or RBBB
•
Arterial BGA: hypoxaemia and hypocapnea • Differential
diagnosis: acute myocardial infarction (MI), pericardial
tamponade aortic dissection.
4
[ S
1
Q
3
T
3
] there is alse Right axis deviation
Acute small or medium PE
•
Occlusion of segmental pulmonary artery leading to pulmonary
infarction with or without pleural effusion.
•
Dyspnoea, pleuritic chest pain and haemoptysis.
[
S
1
Q
3
T
3
]
5
•
Tachycardia, low grade fever, but normal BP. Pleural rub or
crackles can be heard. Dullness and diminished breathing at the
lung base may indicate pleural effusion or elevated dome of the
diaphragm.
•
CXR may show opacities (of any size or shape); more specifically it
may show horizontal linear opacities or wedge shaped pleural
based opacities. Pleural effusion or raised hemidiaphragm may
be noticed.
•
ECG: sinus tachycardia
•
Arterial BGA: normal or show mild hypoxaemia and hypocapnea
•
Differential diagnosis: pneumonia
6
Chronic thromboembolism
•
Chronic occlusion of pulmonary microvasculature caused by
multiple small emboli or a sequel to previous organized
thrombus, resulting in chronic pulmonary hypertension.
•
The patient presents with exertional dyspnoea and features of
right heart failure.
•
ECG: right ventricular hypertrophy and strain.
•
Arterial BGA: exertional hypoxaemia
7
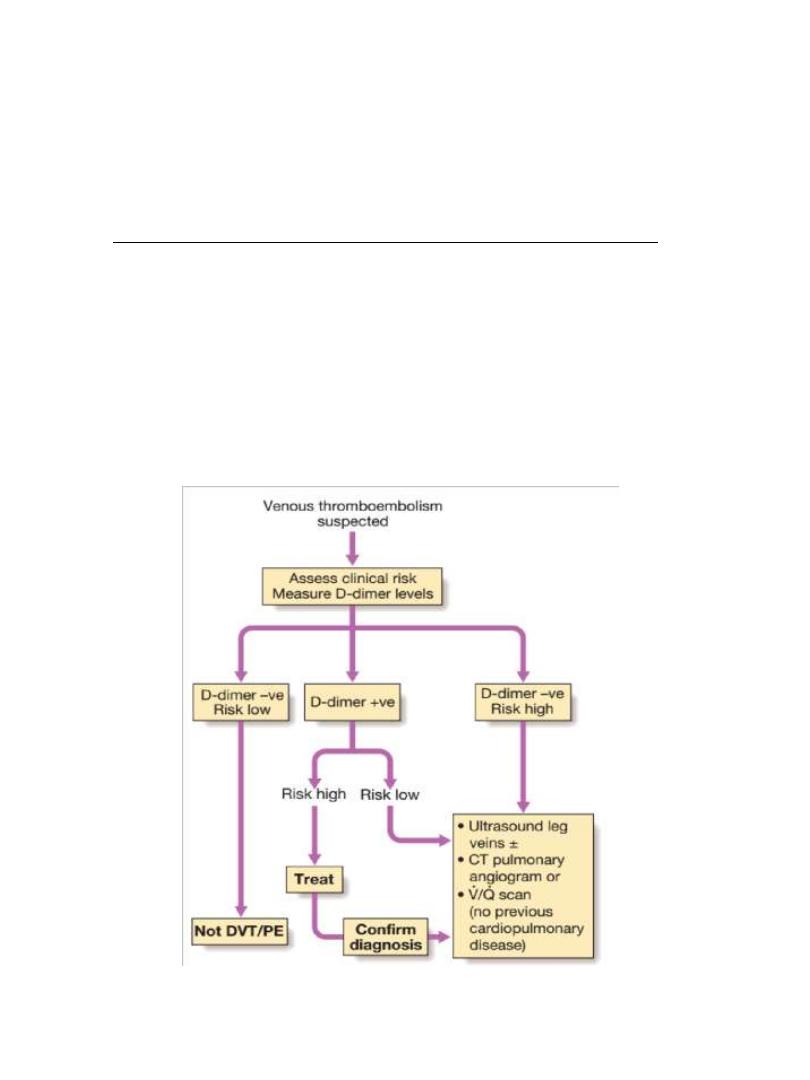
Well
’
s clinical probability score for pulmonary embolism
8
Investigations:
The ECG may show tachycardia only, the
CXR is commonly normal.
Both investigations are more useful in excluding other diagnosis
like
MI (ECG), pneumonia and pneumothorax (CXR)
D-dimer
•
D-dimer is a specific degradation product of cross linked fibrin.
Apart from PE, it also rises in MI, pneumonia and sepsis.
•
Low D-dimer has a high negative predicted value and other
investigations are unnecessary if the clinical probability is low.
•
D-dimer is not useful in intermediate and high risk patients
because a further investigation is mandatory even if it is normal
9
Imaging
•CT pulmonary angiography (CTPA)
•Ventilation-perfusion scan (V/Q scan)
•Colour Doppler ultrasound of the leg
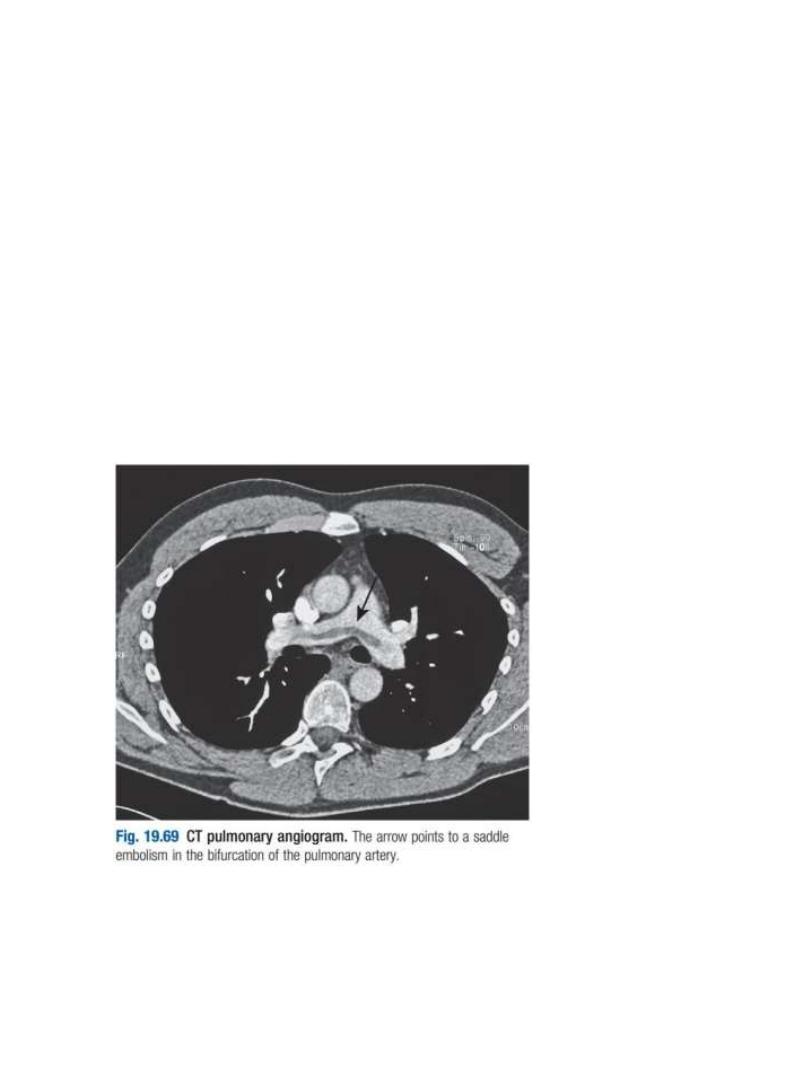
CT pulmonary angiography (CTPA)
•
is the first-line diagnostic test.
•
It visualizes the distribution and extent of emboli in positive cases.
•
It may also prove alternative diagnosis
•
Simultaneous visualization of femoral and popliteal veins for DVT
improves sensitivity.
•
As the contrast media may be nephrotoxic, care should be taken
in patients with renal impairment, and CTPA avoided in those with
a history of allergy to iodinated contrast media.

10
Ventilation-perfusion scan (V/Q scan)
•Less commonly used.
•It is more useful in patients without preexisting cardiopulmonary
disease and normal CXR; otherwise the interpretation of the
results can be difficult.
Colour Doppler ultrasound of the leg
•The investigation of choice in the assessment of suspected DVT.
•It can be performed in patients with suspected pulmonary embolism
to prove the presence of thrombus in the leg veins.
Echocardiography
•
It is helpful in the evaluation of patients with acute circulatory
collapse.
•
Acute right ventricular dilatation is usually present in massive PE
•
A thrombus may be visible.
•
Alternative diagnosis, like heart failure and pericardial tamponade
can be excluded
Management
General measures
•
Oxygen therapy for hypoxaemic patients
•
Circulatory shock should be treated with intravenous fluids.
Enotropic agents are of limited value as the hypoxic dilated rt.
Ventricle already close to maximally stimulated by endogenous
catecholamines
•
Opiates may be necessary to relieve pain and distress
•
Resuscitation by external cardiac massage in moribund patient
with massive pulmonary embolism may be successful
•
Diuretics and vasodilators should be avoided as, they will reduse
cardiac output

11
Anticoagulation
•Subcutaneous low molecular weight heparin
(LMWH) is preferred
•Fondaparinux is a pentasaccharide that is also approved for
treatment of VTE.
•Unfractionated heparin can also be used, but it should be
administered as continuous intravenous infusion (through infusion
pump) shorter half life and requires adjustment of APTT
•The duration of heparin (or fondaparinux) treatment should be
at least 5 days, during which oral warfarin is commenced
( Fondaparinux (trade name Arixtra) is an anticoagulant
medication chemically related to low molecular weight heparins
factor Xa inhibitor)
The dose of unfractionated heparin (5000 unit * 4) per day ( iv )
LMWH dose is (6000 unit * 2)
In the first 2 days we start with heparin and on the third day we
add warfarin 10 mg in first day then 5 mg in 2
nd
and 3
rd
day.
then continue with both heparin and warfarin for 2 days and on
the third day we stop the heparin and continue with warfarin .
At this time we measure INR to make adjustment of the dose
>> target INR should be between 2-4 Heparin is monitored by
APTT (activated partial thromboplastin time) while warfarin is
monitored by PT & INR (international normalized ratio)

12
Anticoagulation
•
Patients with a persistent risk factor or a history of previous
thrombosis should receive warfarin for life.
•
Those with identifiable and reversible risk factor require 3
months therapy.
•
If the condition is idiopathic or the risk factor is weak,
anticoagulation for 6 months is recommended.
•
Warfarin is teratogenic, so VTE should be treated with LMWH
during pregnancy (giving prophylactic dose after the initial
therapeutic dosing).
Thrombolytic therapy
•Thrombolysis is indicated in any patient presenting with acute
massive PE accompanied by cardiogenic shock.
•Less certain indications include right ventricular dilatation and
hypokinesia on echocardiography , severe hypoxemia or high
troponin level
•Patients with hemorrhagic risks should be excluded, as there is a
risk of intracranial hemorrhage.
-
Heparin induced thrombocytopenia

13

14
Caval filters:
Inferior vena caval filter is indicted in the
following situations:
•When anticoagulation is contraindicated
•Massive haemorrhage on anticoagulation
•Recurrent PE despite anticoagulation
Prognosis:
•The case mortality rate of acute pulmonary embolism ranges from
1% - 60%
•The immediate mortality is greatest in those with cardiogenic shock
or right ventricular dysfunction.
•Recurrence is possible especially in the first 6-12 months after the
initial event.
•The majority regain normal right ventricular function within 3
weeks, however by 2 years, 4% of patients have persistent
pulmonary hypertension
