
Disorders of Glucose Metabolism
1
L
L
E
E
C
C
T
T
U
U
R
R
E
E
1
1
زينا حسن
زينا حسن
.
.
د
د
Objectives:
1.
Evaluate the importance of glucose as a major energy source.
2.
State the hormonal regulation of blood glucose.
3.
Define hypoglycemia and List its causes.
4.
Define hyperglycemia and List its causes.
Blood Glucose
Glucose is the most important carbohydrates available to the body for
production of energy. Brain tissue and RBCs mainly depend on glucose
for their energy requirement.
Sources:
1.
Exogenous: diet.
2.
Endogenous:
a
. Glycogenolysis.
b
. Gluconeogenesis.
Glucose is essential to the brain since the brain
:
1.
Can't synthesize glucose.
2.
Can't store glucose.
3.
Can't utilize substrate other than glucose and ketones.
Renal tubular cells reabsorb almost all the glucose filtered by the
glumeruli and urinary glucose concentration is normally too low to be
detected by the usual tests, even after a carbohydrate meal.
Hormonal control:
1. Insulin
: peptide hormone produced by β-cells of Islets of
Langerhans of the pancreas. It is an anabolic hormone, its actions
are:
a.
Stimulates the uptake of glucose into tissues.
b.
Promote the conversion of glucose to glycogen or fat for
storage.
c.
Inhibits gluconeogenesis & glycogenolysis.
d.
Stimulates protein synthesis & inhibits protein breakdown.

Disorders of Glucose Metabolism
2
2. Glucagon:
polypeptide hormone secreted by α-cells of the
pancreas; its actions are:
a.
Stimulate the production of glucose in the liver by
glycogenolysis and gluconeogenesis.
b.
Inhibits glycolysis.
c.
Depresses glycogen synthesis.
Insulin antagonizes the effect of glucagon and also inhibits
the glucagon release from the pancreas.
3. Adrenaline:
a catecholamine secreted by adrenal medulla; its
actions are:
a.
Stimulates glycogenolysis & decrease glucose utilization.
b.
Stimulate glucagon secretion & inhibits insulin secretion by the
pancreas.
4. Growth hormone
: a polypeptide secreted by the anterior pituitary:
a.
Stimulates gluconeogenesis and lipolysis.
b.
Antagonizes insulin stimulated glucose uptake.
5. Cortisol:
is secreted by the adrenal cortex:
a.
Stimulates gluconeogenesis.
b.
Increase breakdown of protein & fat.
Hypoglycemia
It is defined as plasma glucose concentration <2.5 mmol/L in a tube
containing an inhibitor of glycolysis.
Symptoms
: sweating, tachycardia, and agitation; may develop into
faintness, dizziness, lethargy and finally coma that can cause permanent
cerebral damage.
Investigations:
1.
Plasma glucose.
2.
Insulin level.
3.
Imaging; CT scan.
4.
Adrenal hormones assessment.

Disorders of Glucose Metabolism
3
Causes:
1
With ↑ insulin
1.
Insulinoma: a small benign tumor.
2.
Exogenous insulin: overtreatment of DM.
2
With ↓ insulin
1.
Adrenal or pituitary insufficiency.
2.
Inherited metabolic disorders: glycogen
storage disease type I.
3
Neonatal hypoglycemia
In premature infants; caused by:
1.
Low glycogen stores.
2.
Poor feeding.
4
Pseudohypoglycemia
In vitro glucose metabolism caused by:
1.
Old blood sample.
2.
Not collected with NaF anticoagulant.
Treatment:
1.
Mild hypoglycemia: oral glucose.
2.
Severe hypoglycemia: IV glucose.
3.
Good control of DM.
4.
Surgery to remove tumors.
Hyperglycemia:
1.
IV infusion.
2.
Severe stress has a transient effect as in trauma, MI and CVA.
3.
Diabetes Mellitus (DM).

Disorders of Glucose Metabolism
4
L
L
E
E
C
C
T
T
U
U
R
R
E
E
2
2
زينا حسن
زينا حسن
.
.
د
د
Objectives:
1.
Define diabetes and discuss its metabolic risk to patients.
2.
Identify the main types of DM; (type1, type2 & GDM).
3.
Enumerate the major short term & long term complications of DM.
Definition:
DM is a group of syndromes characterized by hyperglycemia resulting
from defects in insulin secretion, insulin action, or both.
Classification:
The American diabetes association/World Health Organization
Guidelines recommend the following categories of diabetes:
1.
Type 1 DM.
2.
Type 2 DM.
3.
Gestational DM (GDM): it is any degree of glucose intolerance
with onset or first recognition during pregnancy due to metabolic
and hormonal changes; it is associated with:
a)
↑ Risk for fetal abnormalities.
b)
↑ Perinatal complications.
c)
↑ Risk of developing DM in later years.
4.
Secondary causes of diabetes: like drugs, endocrinopathy, or
pancreatic diseases.
Signs and symptoms:
Polydipsia, polyuria,& polyphagia. In addition; Type 2 DM is associated
with obesity, smoking, dyslipidemia and hypertension; while type 1 DM is
associated with rapid weight loss, mental confusion and possible loss of
consciousness.
Disorders of Glucose Metabolism
5
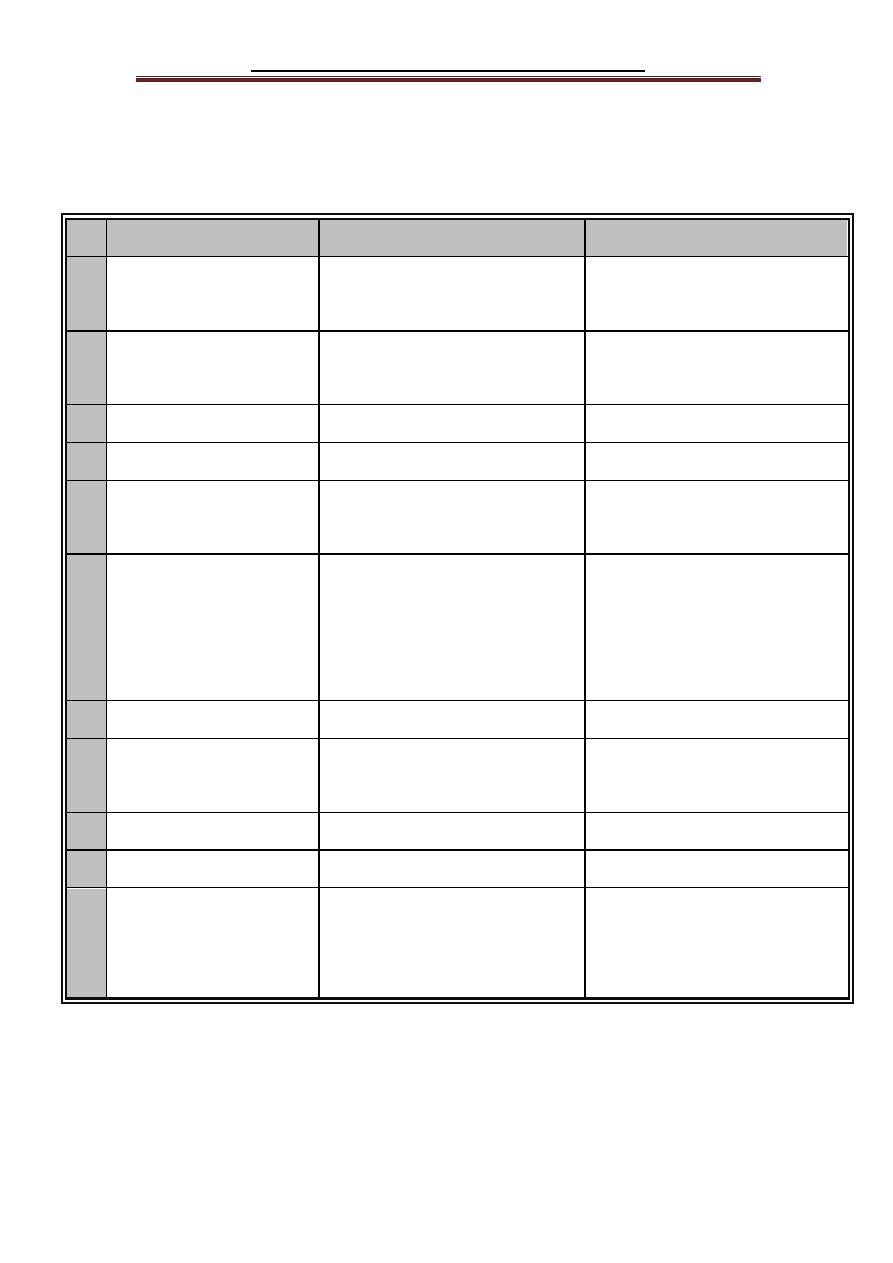
The following table shows a comparison of type 1 and type 2 diabetes:
Criteria
Type 1 diabetes
Type2 Diabetes
1
Age of onset
Usually during Childhood;
symptoms develop rapidly
Frequently after age 35;
symptoms develop gradually
2
Nutritional status at
time of disease onset
Frequently undernourished
Obesity usually present
3
Prevalence
10% of diagnosed diabetics
90% of diagnosed diabetics
4
Genetic predisposition Moderate
Very strong
5
Autoimmunity or anti-
insulin antibody
Present
Absent
6
Defect or deficiency
β
cells
are
destroyed,
eliminating production of
insulin
Insulin resistance combined
with inability of β cells to
produce
the
appropriate
quantities of insulin
7
Frequency of ketosis
Common
Rare
8
Plasma insulin level
Low or absent
High early in disease; low in
disease of long duration
9
Acute complications
Diabetic ketoacidosis (DKA) Hyperosmolar coma
10
Response to oral drugs Unresponsive
Responsive
11
Treatment
Insulin is always necessary
for life-long treatment
Diet, exercise, oral drugs;
insulin may or may not be
necessary.

Disorders of Glucose Metabolism
6
Acute Metabolic (Short -Term) Complications of DM:
A)
HYPOGLYCEMIA:
may be due to overtreatment with insulin or
missing a meal, it is very common and may occur in 90% of type 1
diabetic patients and require prompt management which is
immediate administration of glucose.
B)
DIABETIC KETOACIDOSIS
(DKA):
this may be the
presentation in 25-40% of type 1 DM , it is characterized by the
following biochemical findings:
Hyperglycemia.
Ketosis.
Acidosis.
Glycosuria and ketonuria.
Electrolyte disturbance and dehydration.
Increased amylase enzyme.
Increased VLDL and hypertriglyceridemia.
Management:
Rehydration.
Insulin IV infusion.
Continuous monitoring of fluid and electrolytes.
C)
HYPEROSMOLAR NON-KETOTIC COMA (HONK):
The individual with type 1 diabetes has higher tendency to produce
ketones. Patients with type 2 DM seldom generates ketones, but
instead have a greater tendency to develop hyperosmolar state. The
difference in glucagon and insulin concentrations in these two groups
appears to be responsible for the generation of ketones through β-
oxidation.
In type 1, there is an absence of insulin with an excess of glucagon.
This permits gluconeogenesis and lipolysis to occur. In type 2, insulin
is present in as is (at times) hyperinsulinemia; therefore, glucagon is
attenuated and fatty acid oxidation is inhibited. This will cause fatty
acids to incorporate into triglycerides for release of VLDL.
Disorders of Glucose Metabolism
7
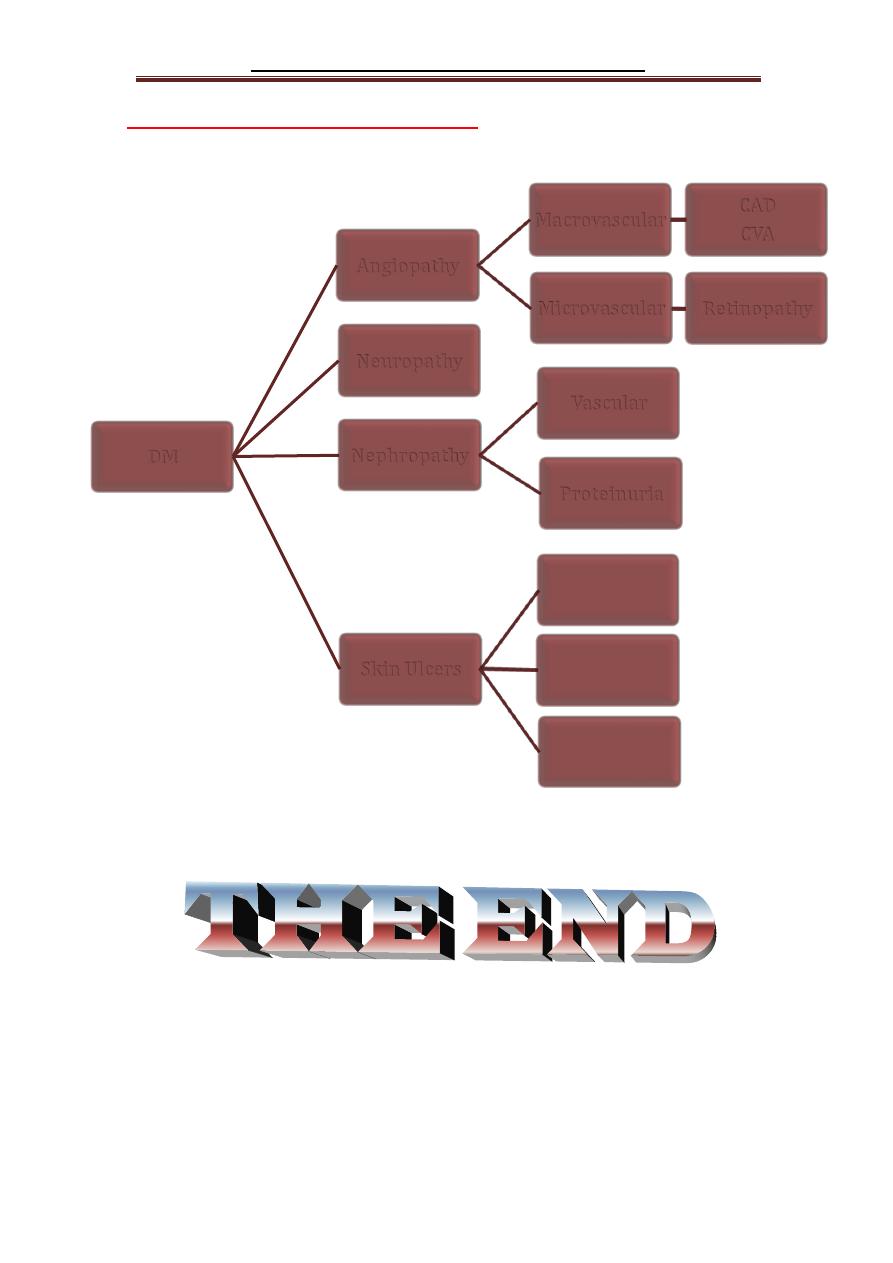
Long Term Complications of DM:
DM
Angiopathy
Macrovascular
CAD
CVA
Microvascular
Retinopathy
Neuropathy
Nephropathy
Vascular
Proteinuria
Skin Ulcers
Vascular
neuropathy
↑
susceptability
to Infections

Disorders of Glucose Metabolism
8
L
L
E
E
C
C
T
T
U
U
R
R
E
E
3
3
زينا حسن
زينا حسن
.
.
د
د
Objectives:
1.
Describe the role of Laboratory Investigations in the diagnosis of diabetes
mellitus.
2.
Evaluate the importance of monitoring Glycemic control and assessing
complications in Diabetic patients.
3.
Enumerate the major Indications of measuring blood glucose.
4.
Define Metabolic syndrome & list its diagnostic criteria.
Introduction:
The treatment of DM is aimed at relieving symptoms and preventing
both short& long term complications. The efficacy of treatment, whether
with insulin, oral glucose lowering agents or dietary modifications alone,
can be assessed clinically & by several biochemical laboratory
investigations.
The Role of Laboratory Investigations includes:
1. Diagnosis of DM:
The diagnostic criteria for DM are shown in the following table:
1
Random plasma glucose ≥200 mg/dl(11.1 mmol/L)+symptoms of DM
2
Fasting plasma glucose ≥126 mg/dl (7.0 mmol/L)
3
Two-hour plasma glucose ≥200 mg/dl(11.1 mmol/L) during an OGTT
In the absence of symptoms; the test should be confirmed on a
subsequent day before confirming the diagnosis of DM.

Disorders of Glucose Metabolism
9
2.
Monitoring of glycemic Control:
The ADA has recommended that individuals with DM should monitor
their glucose level regularly in an effort to maintain the blood glucose
concentrations within or near the nondiabetic range with a minimal
number of fluctuations. This can be achieved by the following tests:
Self Monitoring (point of care testing-glucometer)
A.
Short term
:
Conventional laboratory glucose measurement.
These can be performed on blood or urine samples.
B.
Long term
: by measuring
Glycated Hemoglobin
(HbA
1
c)
:
This is a term used to describe the formation of a hemoglobin
compound formed when glucose reacts with the amino group of
hemoglobin nonenzymatically.
It is expressed as a percentage of the total blood hemoglobin
concentration; the higher the percentage, the poorer is glycemic control.
Normal level of HbA
1
c should be ≤ 5.4%; however, the recommended
level for acceptable glycemic control in DM is ≤ 7%.
The rate of formation is directly proportional to the plasma glucose
concentration. Because the average RBC lives approximately 120 days,
HbA1c level at anytime reflects the average blood glucose level over
the previous 2-3 months. HbA
1
c is a reliable method for of monitoring
long-term DM control rather than RBS or FBS.
3.
Assessment
of DM Complications:
1)
Blood glucose measurement for diagnosis of Hypoglycemia.
2)
Ketones are assessed in plasma or urine in DKA.
3)
Microalbuminuria is the first and most important indicator of
Diabetic Nephropathy.
4)
Lipid Profile to assess the risk for angiopathy.
4.
Diagnosis of the cause of glucose metabolic disorder:
1)
Measuring Insulin in hypoglycemia.
2)
Detecting Autoantibodies in Type 1 DM.
3)
Assessing Pancreatic function.
4)
Estimation of Hormones of the Counter-Regulatory mechanism.

Disorders of Glucose Metabolism
10
Indications for Measuring blood Glucose :
1.
All adults > 45 years.
2.
Strong family history of DM.
3.
History of GDM and/or bad obstetrical history.
4.
Presence of Impaired fasting glucose (IFG).
5.
Presence of Impaired Glucose Tolerance (IGT).
6.
Obesity especially central adiposity.
7.
Hypertension > 140/80 mmHg.
8.
Decreased HDL < 35 mg/dl.
9.
Increased TG > 250 mg/dl.
10.
Sedentary life style and lack of exercise.
Obesity & Glucose Intolerance:
Obesity is the most common cause of insulin resistance; however,
insulin resistance alone will not lead to type 2 DM in the absence of β-
cell dysfunction. Pre-diabetic obese individuals can compensate for
insulin resistance with elevated level of insulin; that is why insulin
secretion is two to three times higher in obese subjects than it is in lean
individuals.
Insulin resistance increases with weight gain and, conversely,
diminishes with weight loss. This suggests that fat accumulation is
important in the development of insulin resistance. Adipose tissue is not
simply an energy storage organ, but also a secretary organ. Regulatory
substances produced by adipocytes include leptin, and adiponectin may
contribute to the development of insulin resistance.
METABOLIC SYNDROME:
It is a combination of medical disorders that, when occur together,
increase the risk of developing cardiovascular disease and DM. Often a
person with abnormal glucose tolerance will be found to have at least one
or more of the other cardiovascular disease risk factors such as
hypertension, central (upper body) obesity, and dyslipidaemia. This
clustering has been labeled diversely as the metabolic syndrome,
syndrome X, the insulin resistance syndrome,or Reaven's syndrome
(named after Gerald Reaven).
Disorders of Glucose Metabolism
11
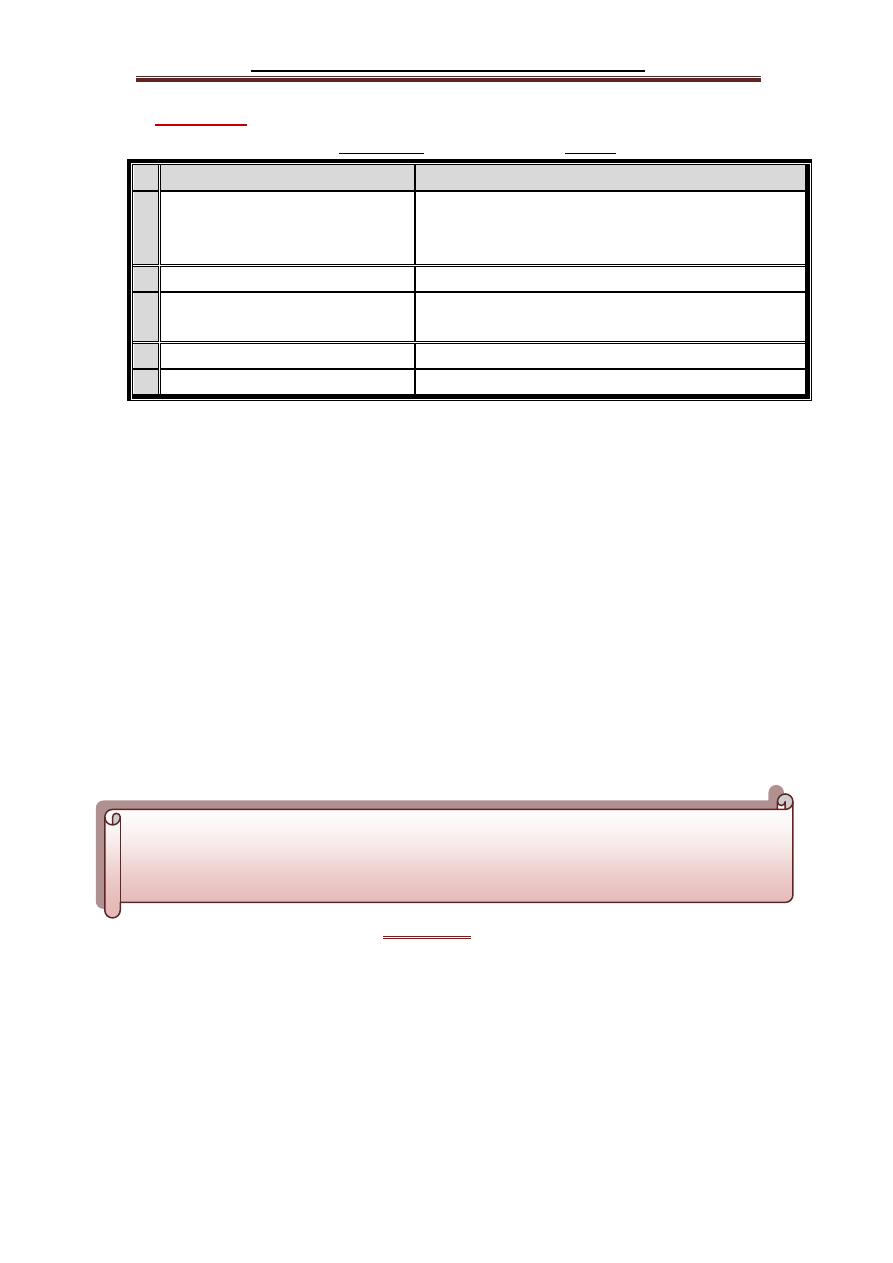
Diagnosis:
Presence of any
THREE of the following FIVE criteria:
Criteria
Defining level
1
Abdominal obesity
Men
Women
Waist circumference >102 cm (>40 inches)
Waist circumference >88 cm (>35 inches)
2
High levels of triglycerides > 150 mg/dL
3
Low HDL cholesterol
Men <40 mg/dL
Women <50 mg/dL
4
High blood pressure
> 130/85 mmHg
5
High fasting glucose
≥ 110 mg/dL
Alone, each component of the cluster conveys increased cardiovascular
disease risk, but as a combination they become much more powerful.
This means that the management of persons with hyperglycaemia and
other features of the metabolic syndrome should focus not only on blood
glucose control but also include strategies to reduce the impact of other
cardiovascular disease risk factors.
The metabolic syndrome with normal glucose tolerance identifies the
subject as a member of a group at very high risk of future diabetes. Thus,
vigorous early management of the syndrome may have a significant
impact on the prevention of both diabetes and cardiovascular disease,
especially as it is well documented that the features of the metabolic
syndrome can be present for up to 10 years before glycaemic disorder is
detected.
References:
1.
Lippincott's Illustrated Review in Biochemistry by Richard Harvey and Denise Ferrier; 5
th
edition 2010. Unit 5, Chapters 25&26.
2.
Clinical chemistry & Metabolic medicine by Martin A. Crook; 7
th
edition 2008. Chapter 12.
3.
Clinical Chemistry by Michael L. Bishop and colleagues; 4
th
edition 2005. Part II, chapter 11.
4.
Manipal Manual of clinical Biochemistry by Shivananda N.B., 3
rd
edition 2007. Chapter 8.
5.
Clinical Chemistry by William J Marshall & Stephen K Bangert; 6
th
edition 2008. Chapter 11.
T
T
H
H
E
E
E
E
N
N
D
D
